Gert Gammel, Freinsheim, Roman Görtelmeyer, Mannheim, und Detlev Koeppen, Frankfurt/M., für die Arbeitsgruppe „Skalen“ des Collegium Internationale Psychiatriae Scalarum, CIPS
Einsatz von Skalen in der Psychiatrie
Unter Skala wird in der Medizin und Verhaltensforschung im Allgemeinen und in der Psychiatrie im Besonderen eine Zusammenstellung von Fragen, Antwortoptionen und Anwendungsanweisungen (Indikation, Auswertung, Interpretation) verstanden, die nach bestimmten fachwissenschaftlichen und methodischen Kriterien entwickelt und überprüft wurde.
Die Einordnung solcher Skalen erfolgt nach unterschiedlichen Kriterien: entsprechend ihrer Dimensionalität (global versus spezifisch), ihres Gegenstands (z. B. Krankheitsbild), der Anzahl der Dimensionen (eindimensionale versus multidimensionale Verfahren) und der Informanten (Arzt, Patient, Betreuer und Beobachter) – um hier nur einige zu nennen. Eine weitere wichtige Unterscheidung betrifft ihren Einsatz im Rahmen eines Behandlungs- oder Forschungsvorhabens. Als Beispiel seien hier Screeningverfahren im Gegensatz zu Instrumenten der Verlaufsmessungen unter Therapie sowie Verfahren zur Veränderungsmessung und Bewertung von Interventionen im Anschluss an eine Behandlung oder als Follow-up-Messungen genannt.
In der Regel werden Skalen in der Psychiatrie als Fremdbeurteilungen durch den Therapeuten eingesetzt, oft unter Hinzuziehung von Klinikpersonal oder Pflegern und Angehörigen.
Seit einigen Jahren kommt jedoch den Selbstbeurteilungsverfahren (sog. Patient Reported Outcome Measures, PRO) eine besondere Rolle bei der Therapie-Evaluation in Klinik und Forschung zu. Mit diesen Skalen lassen sich therapierelevante Aspekte erfassen, die die Informationen durch Fremdbeurteilungen erheblich ergänzen können.
Skalen sind ein wesentliches Element bei der Erprobung und Bewertung von Therapiemethoden in der Klinik sowie in der Forschung und Entwicklung von bekannten und neuen Methoden. Die Auswahl einer standardisierten Skala unter Beachtung eventuell erforderlicher Anpassungen und Anwendungsvorschriften ist eine entscheidende Bedingung zur Erfassung valider Ergebnisse bei der Beurteilung der Therapie-Effizienz.
Wir kennen heute mehrere Krankheitsmodelle in der Psychiatrie im Hinblick auf Erscheinungsform, Ursache und Verlauf von psychischen Eigenschaften, Symptomen oder Defiziten (z. B. [1, 2]). Meist sind die Fragestellungen im Rahmen solcher Krankheitsmodelle formuliert. Daher sollten Skalen Daten liefern können, die zur vergleichenden Bewertung und Interpretation einen verlässlichen Beitrag leisten. Bei der Auswahl der Skalen und der Planung der Therapie-Evaluation sollten daher Kriterien im Hinblick auf Vollständigkeit, Validität und Zuverlässigkeit im Vordergrund stehen. Neben publizierten Beiträgen zur allgemeinen Methodologie der Skalierung von Verhalten und Eigenschaften [19] findet man in der Literatur vielfach Überblicksarbeiten zu Messmethoden und Anwendungen gut etablierter, aber auch neuer Skalen sowie Sammelwerke zu anerkannten Skalen für spezifische Indikationen (u. a. [6]).
Mit den Fortschritten in der mobilen Technologie bieten sich vielfältige neue Möglichkeiten an, klinische Skalen auf Laptops und Tablets zu präsentieren. Die Adaptation von standardisierten und validierten Skalen in elektronischer Form erfordert Änderungen im Layout und die Installation von technischen Vorrichtungen der Datensicherung und Verwaltung. Zudem ist eine psychometrische Überprüfung der Skaleneigenschaften notwendig, da neben der Darstellung zumeist auch die Rahmenbedingungen gegenüber dem Standard verändert sind. Eine besondere Anwendung elektronischer Skalenpräsentation stellen Tagebuchverfahren („Diaries“) dar, die eine im Vergleich zu klassischen Verfahren engmaschige Erhebung von Beobachtungen und Erlebnissen ermöglichen. Dazu zählen unter anderem beispielsweise Stimmungs- und Schmerztagebücher oder Verhaltensbeobachtungsprotokolle für Betreuer oder Pflegekräfte. Diese Verfahren erfordern eine sorgfältige Planung und Entwicklung, die gut dokumentiert werden müssen.
Biometrische Gütekriterien von Rating-Skalen
Die psychometrischen Qualitäten einer Skala werden im Hinblick auf die Gütekriterien Objektivität, Reliabilität und Validität [19] bewertet. Besonderheiten bei der Auswertung psychiatrischer Skalen werden in dem Handbuch von Gammel et al. [8] behandelt.
Die Bewertungskriterien beziehen sich in den meisten Fällen auf die klassische Testtheorie, wenn auch inzwischen für eine Anzahl von Verfahren Ergebnisse von Re-Evaluationen nach alternativen testtheoretischen Modellen vorliegen. Nur in Einzelfällen sind bereits bei der Skalenkonstruktion neuere, aus der probabilistischen Testtheorie abgeleitete Kriterien berücksichtigt worden.
Diese psychometrischen Kennwerte bilden nicht inhärente Eigenschaften des Messinstruments ab. Sie charakterisieren vielmehr eine unter spezifischen Bedingungen durchgeführte Messung, deren Qualität nur zum Teil von dem eingesetzten Instrument abhängt. Insofern können die referierten Kennwerte allenfalls Hinweise geben, welche Ergebnisse unter vergleichbaren Studienbedingungen (Design, Patientenpopulation, Messbedingungen, Beurteiler) mit dem gleichen Verfahren typischerweise zu erwarten sind. Die Studienautoren müssen die Resultate bei einem konkreten Vorhaben in jedem Fall überprüfen.
Objektivität
Hier werden die Teilaspekte der Durchführungs-, Auswertungs- und Interpretationsobjektivität unterschieden. Bei standardisierten Selbstbeurteilungsfragebogen wird die Objektivität der Durchführung – also die Unabhängigkeit der Informationsgewinnung vom Untersucher und der Untersuchungssituation – weitgehend als gegeben akzeptiert. Im Gegensatz dazu muss bei Fremdbeurteilungen die Übereinstimmung der Urteile verschiedener Beurteiler nachgewiesen werden.
In der Literatur finden sich hierzu verschiedene Maßzahlen der Beurteiler-Übereinstimmung oder Interrater-Reliabilität, in neueren Studien bevorzugt Kappa-Koeffizienten für kategoriale Merkmale (z. B. Globalskalen) und Intraclass-Korrelationskoeffizienten für kontinuierliche Merkmale (z. B. Syndromskalen). Prinzipiell liegen die Vorteile dieser neueren Koeffizienten gegenüber Produkt-Moment- oder Rang-Korrelationskoeffizienten in der möglichen Berücksichtigung von systematischen Niveauunterschieden zwischen den Beurteilern.
Wir bleiben bei der inhaltlichen Zuordnung der entsprechenden Koeffizienten zu den Kriterien der Objektivität und verwenden den Begriff der Beurteilerübereinstimmung. Der Begriff Interrater-Reliabilität würde mehr Theorie voraussetzen.
Die Auswertungsobjektivität ist bei Einhaltung der vorgegebenen Regeln zur Ermittlung des Skalenwerts (meist Summenbildung) unproblematisch. Für die Interpretationsobjektivität gilt dies nur, wenn die Variante des Verfahrens angegeben wird und wenn für diese Variante Normen, Cut-off-Werte oder zumindest Referenzwerte vorliegen, auf die sich die Interpretation nachvollziehbar stützt.
Reliabilität
Von den verschiedenen Aspekten der Reliabilität wird hier die interne Konsistenz an erster Stelle behandelt. Zu nahezu allen, aus mehreren Komponenten (Items) bestehenden Verfahren liegen hierzu Angaben in Form von Konsistenzkoeffizienten – meist Cronbachs Alpha – vor. Im Allgemeinen werden Alpha-Koeffizienten > 0,70 als Hinweis auf eine akzeptable interne Konsistenz gewertet. Vor allem für Skalen, mit denen der Schweregrad eines Syndroms oder einer Symptomgruppe eingeschätzt werden soll, ist der Nachweis adäquater interner Konsistenz zu fordern. Dabei dient die Konsistenzanalyse zur Einschätzung des Beitrags, den die einzelnen Items (Symptomratings) zum Gesamtskalenwert (dem Schweregradmaß des Syndroms) leisten.
Für die überwiegend auf zeitlich veränderliche Merkmale abzielenden Ratingskalen ist das Kriterium der Retest-Reliabilität bzw. Wiederholungsstabilität zwar nicht ausschlaggebend, aber für die Abschätzung von möglichen Messwiederholungen informativ. Die Paralleltest-Reliabilität spielt bei Ratingskalen eine vernachlässigbare Rolle. Ihre Bestimmung setzt parallele, inhaltlich äquivalente Testformen voraus. Diese Forderung wird für Gedächtnis- und kognitive Leistungstests zur Minimierung von Erinnerungs- und Übungseffekten bei Wiederholungsuntersuchungen erhoben, findet aber bei der Beurteilung des Erlebens und Verhaltens keine Entsprechung.
Validität
Während bei der inhaltlichen Validität die Repräsentativität der Skalenitems für den angezielten Phänomenbereich untersucht wird, geht es bei der Konstruktvalidität um die Verträglichkeit des Verfahrens mit den seiner Konstruktion zugrunde liegenden theoretischen Annahmen. Zu diesen gehören in vielen Fällen auch Annahmen zur dimensionalen Struktur des den Beobachtungen (Item- bzw. Skalenwerten) zugrunde liegenden Konstrukts. Gerade bei Schweregradskalen, deren eindeutige Interpretation Eindimensionalität voraussetzt, gehört die Überprüfung der Dimensionalität zum Standard.
Für nahezu alle Skalen liegen Angaben zu Korrelationen mit verschiedenen anderen Verfahren vor, die als Validitätshinweise (kriterienbezogene oder externe Validität) dienen können. Dabei werden hohe Korrelationen mit konstruktnahen Verfahren und geringe Korrelationen mit konstruktfernen Maßen als Hinweis auf konvergente und diskriminante Validität interpretiert. Die Untersuchung der diskriminanten Validität ist von besonderem Interesse bei Verfahren, deren Gültigkeitsanspruch auf benachbarte, phänomenologisch zum Teil überlappende Konstrukte (z. B. Angst- und Depressionsskalen) oder im Fall mehrdimensionaler Skalen auf die separate Erfassung von Subkonstrukten gerichtet ist.
Neben den inhaltlichen Gemeinsamkeiten oder Unterschieden der zu erfassenden Konstrukte spielen Variationen in der Erhebungsmethode (Selbst- vs. Fremdbeurteilung) eine wesentliche Rolle für das Ausmaß der beobachteten Übereinstimmung bzw. Diskordanz.
Bei Selbstbeurteilungsskalen gibt es oft Parallelformen, die alternativ eingesetzt werden sollen. Zu achten ist auf die Vollständigkeit der Beantwortung. Bei mehr als 10 % fehlender Werte ist die Skala nicht verwertbar. Bei der Konstruktion ist auf die Verständlichkeit zu achten, die insbesondere bei Übersetzungen gewährleistet sein muss.
Das für die Bewertung von Therapieeffekten maßgebliche Kriterium ist die Behandlungssensitivität, die in der nachgewiesenen Eignung eines Verfahrens für die Unterscheidung von effizienten und unwirksamen Therapien besteht. Der Nachweis gilt als erbracht, wenn das Verfahren sich bereits bewährt hat bei der Darstellung der Effekte einer in der gleichen Indikation anerkannt wirksamen Therapie. Dies ist ein weiterer Grund für die Bevorzugung „klassischer“ Skalen bei der Prüfung neuer Psychopharmaka. Dabei darf nicht übersehen werden, dass Skalen mitunter auf ein bestimmtes pharmakologisches Wirkungsprofil zugeschnitten sind und die Effekte anderer Substanzklassen möglicherweise nur unzulänglich erfassen. Behandlungssensitivität setzt Veränderungssensitivität voraus, kann aber mit dieser nicht gleichgesetzt werden. Veränderungen eines Skalenwerts im zeitlichen Verlauf tragen nur dann zur differenzierten Bewertung von Behandlungen bei, wenn sie von Veränderungen in therapierelevanten Items getragen werden. Insofern bezieht sich das Kriterium der Behandlungssensitivität immer auf eine bestimmte Behandlung und kann nicht allgemein als Eigenschaft einer Skala definiert werden.
Normen, Cut-off-Werte
Normen liegen nur für wenige Verfahren vor, häufiger für Selbstbeurteilungsskalen als für Fremdbeurteilungsskalen, bei denen Normierungen für spezifische Patientengruppen zu den Ausnahmen zählen. Einfache Cut-off-Werte werden häufiger angegeben, allerdings oft uneinheitlich, und auf unterschiedlichen Schweregradeinteilungen beruhend.
Im Gegensatz zu den auf Konvention beruhenden Cut-off-Werten, finden psychometrisch begründete Kriterien für die Bewertung von Einzelfallergebnissen (Standardmessfehler, individuelle kritische Differenz) jedoch kaum Beachtung.
Anwendungsbereiche psychiatrischer Skalen
Nach der psychiatrischen Diagnosestellung und im anschließenden Verlauf der therapeutischen Maßnahmen erfolgt der Einsatz der Beurteilungs-Skalen. Sie dienen der Objektivierung der Befunde durch ihre quantitative Erfassung des Schweregrads der Symptomatik und lassen sich als Hinweis auf die Effektivität einer Behandlung verwenden.
Hierbei ist es notwendig, die Skalen als Messinstrumente zu sehen, die in möglichst standardisierter Form objektivierte, zuverlässige und valide Ergebnisse bringen. Die Erprobung der Skalen setzt umfangreiche klinische und biometrische Prüfungen voraus und muss sich als praktikabel in der alltäglichen Durchführung erweisen.
Wie auch bei anderen Messinstrumenten, muss auch beim Einsatz psychiatrischer Skalen berücksichtigt werden, dass diese Instrumente nur dann zu validen Ergebnissen führen können, wenn der Anwender ausreichend geschult wurde.
Das Ergebnis einer skalierten Beurteilung darf jedoch nicht isoliert betrachtet werden, sondern immer im Zusammenhang mit dem individuellen Patienten und seinem Umfeld. Hierbei können sich für den Therapieplan relevante Aspekte zeigen, die sich mit den angewandten Skalen nicht erfassen lassen. Auch müssen immer neue Erkenntnisse psychiatrischer Forschung, die sich in den Skalen nicht niederschlagen, in die Therapieplanung und die Überprüfung therapeutischer Maßnahmen aufgenommen werden. In die fortlaufenden Revisionen der psychiatrischen Klassifikationssysteme wie des Diagnostischen und Statistischen Manuals Psychischer Störungen DSM-5 [1, 2] oder der Internationalen Klassifikation Psychischer Störungen ICD-11 [13] fließen ständig neue Erkenntnisse ein. Sie müssen auch bei der skalierten Beurteilung der psychiatrischen Symptomatik berücksichtigt werden.
Auch im Handbuch für psychiatrische Skalen CIPS [6], das einen Überblick über die in psychopharmakologischen Therapie-Studien einsetzbaren Skalen gibt, sind seit der ersten Auflage 1977 mehrere Revisionen durchgeführt worden.
In der aktuellen 6. Auflage dieses Handbuchs werden die autorisierten deutschen Versionen von international gebräuchlichen Skalen zur Beurteilung indikationsspezifischer Symptome beschrieben. In Tabelle 8–1 werden diese Skalen zusammenfassend dargestellt.
Tab. 8–1. Überblick zu international standardisierten Beurteilungs-Skalen in der Psychiatrie (nach [6])
|
Skala |
Vollständiger Name |
Fremd-(FB)/ Selbst-(SB)-beurteilung |
Bestimmungsbereich |
Aufbau |
Bearbeitungsdauer [Minuten] |
|
Allgemeine Verfahren |
|||||
|
Bf-S |
Befindlichkeits-Skala |
SB |
Aktuelles subjektives Empfinden |
24 Gegensatzpaare von Eigenschaftswörtern |
2 |
|
B-L |
Beschwerden-Liste |
SB |
Subjektive Beeinträchtigung durch körperliche und allgemeine Beschwerden |
Parallelformen von je 24 Items |
2 – 3 |
|
CGI |
Clinical Global Impressions |
FB |
Therapeutische Wirksamkeitsprüfung |
3 Items (4 Skalen) |
1 – 2 |
|
MDBF |
Mehrdimensionaler Befindlichkeitsfragebogen |
SB |
Aktuelles subjektives Empfinden bzw. Stimmungslage |
3 Skalen mit je 8 Items |
4 – 8 |
|
SCL-90 |
Symptom-Checklist-90 |
SB |
Subjektive Beeinträchtigung durch körperliche und psychische Symptome |
90 Items |
10 – 15 |
|
SF-36 |
Short-Form-36 Health Survey; Fragebogen zum Gesundheitszustand |
SB |
Gesundheitsbezogene Lebensqualität |
8 Kategorien mit insg. 36 Items |
10 |
|
Demenzielle Störungen |
|||||
|
ADAS |
Alzheimer’s Disease Assessment Scale |
FB |
Schweregrad kognitiver und nicht-kognitiver Merkmale einer Demenz |
2 Kategorien mit insg. 21 Items einschließlich Test-Aufgaben |
30 – 60 |
|
ADCS-ADL |
Alzheimer’s Disease Cooperative Study-Activities of Daily Living |
FB |
Kompetenz bei Aktivitäten des täglichen Lebens |
23 Items |
30 |
|
BEHAVE-AD |
Behavioral Pathology in Alzheimer’s Disease Rating Scale |
FB |
Verhaltensstörungen und psychopathologische Symptome von Patienten mit Alzheimer Demenz |
7 Kategorien mit insg. 25 Items |
20 |
|
CDR |
Clinical Dementia Rating |
FB |
Schweregrad einer Demenz |
6 Symptombereiche (Items) |
40 |
|
GDS |
Global Deterioration Scale |
FB |
Schweregrad anhand der Stadien einer Demenz |
Globalskala mit 7 Stufen |
15 |
|
MMST |
Mini-Mental-Status-Test |
FB |
Schweregrad einer Demenz |
12 Test-Aufgaben |
5 – 10 |
|
NOSGER |
Nurses’ Observation Scale for Geriatric Patients |
FB |
Kompetenz bei Aktivitäten des täglichen Lebens bei Alterspatienten |
30 Items |
10 |
|
Psychotische Störungen |
|||||
|
BPRS |
Brief Psychiatric Rating Scale |
FB |
Psychopathologische Symptomatik bei psychiatrischen Patienten |
18 Items |
30 – 45 |
|
CDSS |
Calgary Depression Rating Scale for Schizophrenia |
FB |
Depressive Symptomatik schizophrener Patienten |
9 Items |
15 – 20 |
|
PANSS |
Positive and Negative Syndrome Scale |
FB |
Psychopathologische Symptomatik bei Schizophrenie und anderen psychotischen Störungen |
3 Kategorien mit insg. 30 Items |
30 – 50 |
|
SANS |
Scale for the Assessment of Negative Symptoms |
FB |
Negativsymptomatik bei Schizophrenie und anderen psychotischen Störungen |
5 Kategorien mit insg. 24 Items |
30 |
|
SAPS |
Scale for the Assessment of Positive Symptoms |
FB |
Positivsymptomatik bei Schizophrenie und anderen psychotischen Störungen |
5 Kategorien mit insg. 35 Items |
30 |
|
SWN |
Subjektives Wohlbefinden unter Neuroleptika-Behandlung |
SB |
Subjektive Befindlichkeit von Patienten unter Neuroleptika-Behandlung |
20 Items |
10 – 15 |
|
Affektive Störungen |
|||||
|
BDI-II |
Beck-Depressions-Inventar |
SB |
Depressive Symptomatik |
21 Items |
5 – 15 |
|
BRMS |
Bech-Rafaelsen-Melancholie-Skala |
FB |
Schweregrad einer Depression |
11 Items |
15 – 25 |
|
GDS |
Geriatrische Depressions-Skala |
SB |
Screening depressiver Symptomatik |
30 Items |
10 – 15 |
|
HADS-D |
Hospital Anxiety and Depression Scale – Deutsche Version |
SB |
Screening von Angst und Depressivität |
14 items |
2 – 6 |
|
HAMD |
Hamilton Depression Scale – Deutsche Version |
FB |
Schweregrad einer diagnostizierten |
21 Items |
30 |
|
MADRS |
Montgomery-Åsberg Depression Scale |
FB |
Schweregrad einer Depression |
10 Items |
15 |
|
BRMAS |
Bech-Rafaelsen-Manie-Skala |
FB |
Schweregrad manischer Symptome |
11 Items |
20 |
|
YMRS-D |
Young-Mania-Rating-Scale – Deutsche Version |
FB |
Schweregrad der Symptome einer manischen Episode |
11 Items |
15 – 30 |
|
Angststörungen |
|||||
|
HAMA |
Hamilton Anxiety Scale |
FB |
Schweregrad von Angststörungen |
2 Kategorien mit insg. 14 Items |
30 |
|
LSAS |
Liebowitz Social Anxiety Scale |
FB |
Schweregrad einer bestehenden sozialen Phobie |
24 Items |
15 – 20 |
|
PAS |
Panik- und Agoraphobie-Skala |
FB |
Schweregrad einer Panikstörung (mit oder ohne Agoraphobie) |
13 Items |
5 – 10 |
|
STAI |
State-Trait-Angstinventar |
SB |
Angstzustände und Angstneigungen |
2 Kategorien mit je 20 Items |
2 – 6 |
|
Zwangsstörungen |
|||||
|
HZI |
Hamburger Zwangsinventar |
SB |
Schweregrad von Zwangssymptomen |
6 Kategorien mit insg. 72 Items |
15 – 30 |
|
Y-BOCS |
Yale-Brown Obsessive- Compulsive Scale |
FB |
Schweregrad von Zwangsstörungen |
19 Items |
30 – 60 |
|
Schlafstörungen |
|||||
|
ESS |
Epworth Sleepiness Scale |
SB |
Subjektive Tagesschläfrigkeit |
8 |
1 – 2 |
|
PSQI |
Pittsburgh Sleep Quality Index |
SB |
Auf einen längeren Zeitraum bezogene subjektive Schlafqualität |
2 Kategorien mit 19 und 5 Items |
5 – 10 |
|
SF-A/SF-B |
Schlaffragebogen A/B |
SB |
Aktuelle, bzw. auf einen längeren Zeitraum bezogene subjektive Schlafqualität |
Je 7 Kategorien mit insg. 44 Items |
5 |
|
VIS-A/VIS-M |
Visuelle Analogskala zur Erfassung von Schlafqualität |
SB |
Subjektive Schlafqualität, Tagesbefindlichkeit |
2 Kategorien mit 4 und 2 Items |
2 – 3 |
|
Motorische Symptome |
|||||
|
AIMS |
Abnormal Involuntary Movement Scale |
FB |
Extrapyramidale Bewegungsstörungen unter Neuroleptika-Therapie |
12 Items |
10 – 15 |
|
EPS (SAS) |
Extrapyramidale Symptomskala (Simpson Angus Scale) |
FB |
Extrapyramidale Bewegungsstörungen |
10 Items |
10 – 15 |
|
HAS |
Hillside Akathisie-Skala |
FB |
Schweregrad der Bewegungsunruhe |
3 Kategorien mit insg. 12 Items |
30 |
Im CIPS-Handbuch wird der Anwendungsbereich der Skala beschrieben, Aufbau und Entwicklungsgeschichte der Skala, und es werden Hinweise zur Anwendung gegeben. Die Beschreibungen der psychometrischen Gütekriterien der Skala (Objektivität, Reliabilität, Validität) geben Anhaltspunkte für den Grad der Standardisierung der jeweiligen Skala. Zur Auswertung der Daten werden Normen und Schwellenwerte (Cut-off-Werte) vorgegeben. Exemplarische Daten zur Handhabung der Skalen dienen der Veranschaulichung bei der Anwendung.
Die im Folgenden angeführten Kurzbeschreibungen der Skalen sind exemplarisch dem Handbuch entnommen und orientieren sich an den dort enthaltenen ausführlichen Darstellungen, in denen auch ein umfassender Überblick zu den Literaturverweisen gegeben wird.
Allgemeine Verfahren
SCL-90-S: Symptom-Checklist 90 – Standard
Die SCL-90-S ist eine Selbstbeurteilungs-Skala, die bei erwachsenen und jugendlichen Patienten eingesetzt werden kann [7].
Sie ist das international am weitesten verbreitete Selbstbeurteilungsinstrument zur Erfassung subjektiver Beeinträchtigung durch körperliche und psychische Symptome.
Das mehrdimensionale Verfahren eignet sich für die Beschreibung des aktuellen Symptomprofils einzelner Patienten, den Vergleich von Patientengruppen sowie für Verlaufsuntersuchungen.
Die SCL-90-S besteht aus einer Liste von 90 Symptomen, die den folgenden neun Dimensionen zugeteilt werden können: Aggressivität, Ängstlichkeit, Depressivität, paranoides Denken, phobische Angst, Psychotizismus, Somatisierung, Unsicherheit im Sozialkontakt, Zwanghaftigkeit.
Da bei der SCL-90-S die Messintention relativ deutlich erkennbar ist, ist sie anfällig gegenüber Verfälschungstendenzen, und sollte daher nicht bei Personen eingesetzt werden, die dazu neigen, ihre Symptome zu leugnen oder zu übertreiben.
Auch wenn die Bearbeitungszeit der SCL-90-S mit 10 bis 15 Minuten als relativ kurz angegeben ist, sollte beachtet werden, dass bei der Fülle der Symptome ausreichend Zeit für die Beantwortung gegeben wird.
SF-36-Fragebogen zum Gesundheitszustand
Der SF-36 liegt als Skala zur Selbst- und Fremdbeurteilung von Erwachsenen und Jugendlichen vor [20].
Der SF-36 ist ein Fragebogen zur Erfassung der gesundheitsbezogenen Lebensqualität. Der Fragebogen kann indikationsübergreifend bei Patienten aller Diagnosegruppen und im außerklinischen Bereich eingesetzt werden.
Das Konstrukt der gesundheitsbezogenen Lebensqualität findet zunehmend Beachtung bei der Bewertung gesundheitspolitischer und therapeutischer Maßnahmen, wobei der SF-36 zu den international am häufigsten eingesetzten Verfahren gehört.
In Deutschland wird der SF-36 im Bundesgesundheits-Survey und verbreitet in der klinischen Rehabilitation angewandt.
Die 36 Vorgaben des SF-36 zur Beschreibung der Lebensqualität werden in elf thematischen Abschnitten vorgegeben. Hierbei werden die folgenden acht Subskalen gebildet: körperliche Funktionsfähigkeit, körperliche Rollenfunktion, körperliche Schmerzen, allgemeine Gesundheitswahrnehmung, Vitalität, soziale Funktionsfähigkeit, emotionale Rollenfunktion, psychisches Wohlbefinden.
Die Hauptkomponentenanalyse des SF-36 weist auf eine zweidimensionale Struktur mit einer psychischen und körperlichen Komponente der subjektiven Gesundheit hin.
Bei der Interpretation der Daten ist zu beachten, dass wesentliche Aspekte der Lebensqualität wie Schlaf, Appetit und Sexualität im SF-36 nicht enthalten sind.
Die Bearbeitungsdauer wird mit durchschnittlich zehn Minuten angegeben.
CGI: Clinical Global Impressions
Die Skala CGI wird vom Therapeuten ausgefüllt und erfasst als klinisches Globalurteil den Schweregrad der Erkrankung, eine Gesamtbeurteilung der Zustandsänderung, die therapeutische Wirksamkeit und die Beeinträchtigung durch unerwünschte Wirkungen der Behandlung. Mit der CGI lassen sich nur robuste klinisch relevante Effekte erkennen, während andere Skalen auch differenzierte und geringfügigere Behandlungsergebnisse abbilden können.
Die CGI wurde in den 60er-Jahren im Rahmen eines amerikanischen Schizophrenie-Projekts entwickelt und 1970 in das Assessment Manual for Psychopharmacology der Early Clinical Drug Evaluation Unit (ECDEU) des National Institute of Mental Health [22] aufgenommen. Inzwischen gilt die CGI als Standardinstrument zur groben Messung von Behandlungserfolgen und wird in den Richtlinien des Committee for Medicinal Products for Human Use der europäischen Zulassungsbehörde EMA empfohlen.
Die Beurteilungen erfolgen quantitativ, ohne dass die Einstufungen inhaltlich definiert sind. Dies lässt einen großen Spielraum in der Beurteilung, sodass die Skala nur bei Vorliegen umfangreicher klinischer Erfahrung des Anwenders verwendet werden kann.
Die CGI besteht aus vier Items, für die abgestufte Einschätzungen angegeben werden sollen: Schweregrad der Krankheit, Gesamtbeurteilung der Zustandsänderung, therapeutische Wirksamkeit, unerwünschte Wirkungen.
Als reine Ausfüllzeit (ohne die vorher notwendige Zeit zur Informationsgewinnung) werden ein bis zwei Minuten angegeben.
Demenzielle Störungen
ADAS: Alzheimer’s Disease Assessment Scale
Die ADAS ist zur Einschätzung des Schweregrads kognitiver und nicht-kognitiver Demenzsymptome sowohl bei Alzheimer-Patienten als auch bei anderen Demenz-Patienten mit vergleichbarer Symptomatik verwendbar [15].
Die Skala gilt als internationales Standardverfahren und erfasst Defizite im kognitiven Bereich und Verhaltensauffälligkeiten im nicht-kognitiven Bereich.
Im kognitiven Bereich werden Prüfungen von Gedächtnis (freie Reproduktion, Wiedererkennen, Erinnern) und praktischen Fähigkeiten (Benennen, Zeichnungen, Anweisungen befolgen) durchgeführt, Orientierung und Vorstellungsvermögen abgefragt sowie Sprachproduktion und Sprachverständnis bewertet. Im nicht-kognitiven Teil werden motorische, affektive und psychotische Symptome sowie Veränderungen im Appetit, Ablenkbarkeit und Kooperation beurteilt.
Die Durchführung besteht aus drei Teilen: aktiver Test mit Prüfung der aktuellen Leistungsfähigkeit, Interview mit dem Patienten und einem Informanten zum Vorhandensein und der Ausprägung von demenztypischen psychopathologischen Symptomen sowie eine Verhaltensbeobachtung zu sprachlichen Beeinträchtigungen und Defiziten von Motivation und Konzentration.
Die Bearbeitungsdauer des Testteils beträgt bei Patienten mit leichter bis mittlerer Demenz 30 bis 45 Minuten. Für das Interview sind weitere 10 bis 15 Minuten zu veranschlagen.
GDS: Global Deterioration Scale
Die GDS ist eine Globalskala zur Einschätzung des Schweregrads einer Demenz, die über einen breiten Bereich, vom normalen Funktionsniveau bis zum Endstadium einer demenziellen Entwicklung, differenziert [14].
Die Skala gehört zu den in klinischen Studien zur Prüfung der Wirksamkeit von Antidementiva empfohlenen Globalmaßen.
Die Beurteilung muss von Personen mit ausreichender Erfahrung mit Demenzkranken durchgeführt werden.
Die Bewertung der GDS geht von unterscheidbaren klinischen Phasen aus, die im Verlauf aufeinanderfolgen und durch steigende Schweregrade der Symptomatik im kognitiven, funktionalen und psychopathologischen Bereich charakterisiert sind.
Die GDS unterscheidet sieben Stufen zur Einschätzung des kognitiven Abbaus, die in der Skala spezifiziert vorgegeben sind: kein klinischer Nachweis kognitiver Defizite, subjektive Gedächtnisbeschwerden, früheste klinische Defizite, klare klinische Defizite, ein unabhängiges Leben ist nicht mehr möglich, extreme Verbalisierungsstörungen und Verhaltensauffälligkeiten, Verlust der Verbalisierungsfähigkeit und extreme motorische Defizite. Die Skalenstufen sind durch klinische Beschreibungen der kognitiven und funktionalen Defizite des jeweiligen Stadiums verankert. Durch zusätzliche klinische Bewertungen wird ein Bezug zu diagnostischen Einheiten hergestellt.
Für die Durchführung des Interviews zur Erfassung der für die Beurteilung relevanten Informationen stehen keine standardisierten Vorgaben zur Verfügung.
Die Bearbeitungsdauer ist mit etwa 15 Minuten angegeben.
Psychotische Störungen
BPRS: Brief Psychiatric Rating Scale
Die Fremdbeurteilungs-Skala BPRS wurde als eine relativ schnell durchführbare und gleichzeitig umfassende Skala zur Erfassung psychopathologischer Symptomatik von erwachsenen Patienten im stationären Bereich konzipiert [23].
Die BPRS gehört zu den Standardinstrumenten in klinischen Studien. Bei Patienten mit leichten psychischen Störungen ist der Einsatz der BPRS nicht angezeigt.
Die 18 Symptome der BPRS lassen sich in fünf Kategorien zusammenfassen: Angst/Depression, Antriebsverlust, Denkstörungen, Aktivierung, Feindseligkeit/Misstrauen.
Für die strukturierte Durchführung der Untersuchung liegt ein Leitfaden vor. Die Beurteilung findet im Anschluss an ein etwa 20 Minuten dauerndes klinisches Interview statt. Hierbei sollten sich die Informationen aus einem nicht-direktiven Gespräch (etwa 10 Minuten) und einer anschließenden direkten Befragung (etwa 5 Minuten) ergänzen. Grundlagen für die anschließende Beurteilung sind die verbalen Äußerungen und das beobachtbare Verhalten des Patienten während des Interviews.
Die abschließende skalierte Beurteilung kann innerhalb weniger Minuten durchgeführt werden.
PANSS: Positive and Negative Syndrome Scale
Die PANSS dient der Erfassung der psychopathologischen Symptomatik bei Schizophrenien oder anderen psychotischen Störungen durch Fremdbeurteilung [16].
Die PANSS hat sich inzwischen als Standard bei der Evaluierung der Wirksamkeit antipsychotischer Behandlung etabliert.
Die Skala erlaubt die differenzierte Aufnahme von Positiv- und Negativsymptomen sowie allgemeiner psychopathologischer Symptome.
Die in der BPRS erfassten Symptome sind komplett in der PANSS enthalten. Insgesamt besteht die PANSS aus 30 Symptomen mit detailliert beschriebenen symptomspezifischen Angaben. Die Beurteilung erfolgt im Rahmen eines halbstrukturierten klinischen Interviews unter Einbezug weiterer Informationen durch Pflegepersonal und/oder Angehörige.
Die Konstruktion der PANSS wurde aus der phänomenologischen Unterscheidung des Positivsyndroms (Wahn, Halluzinationen, desorganisiertes Denken) und des Negativsyndroms (affektive Verflachung, sozialer Rückzug, intellektuelle Beeinträchtigung) abgeleitet.
Nachfolgende Studien zeigten, dass die strikte Dichotomie der Syndrome eine zu starke Vereinfachung der komplexen Psychopathologie schizophrener Störungen darstellt. Neuere Modelle gehen von einer fünf-dimensionalen Struktur (positiv, negativ, kognitiv, Erregung/Feindseligkeit, Angst/Depression) als adäquates Modell zur Erfassung und Interpretation der Daten aus.
Für die Durchführung des Interviews und die anschließende Beurteilung sind 30 bis 50 Minuten zu veranschlagen.
Affektive Störungen
HAMD: Hamilton Depression Scale
Die HAMD (Abb. 8–1) ist das am weitesten verbreitete Fremdbeurteilungsverfahren zur Einschätzung des Schweregrads einer Depression [11].
Die HAMD wird nach wie vor – vorwiegend aus Gründen der Vergleichbarkeit mit der Vielzahl vorliegender Studien – als Standardinstrument empfohlen, obwohl die Skala seit längerem unter inhaltlichen, anwendungspraktischen und methodisch-psychometrischen Gesichtspunkten kritisiert wird.
Die gebräuchlichen Standardversionen der HAMD enthalten 17 bzw. 21 Items. Der Schweregrad der Items wird durch operationalisierte Beschreibungen verdeutlicht. Die Items erfassen die Kernsymptome der Depression (z. B. Schuldgefühle, Suizidgedanken, Schlafstörungen).
Das den Beurteilungen zugrunde liegende etwa 30 Minuten dauernde Interview mit dem Patienten muss von einem erfahrenen Kliniker durchgeführt werden. Zur Führung des Interviews wird ein standardisiertes Ratertraining empfohlen.
BDI-II: Beck-Depressions-Inventar
Das BDI-II ist die revidierte Fassung des Beck-Depressions-Inventar, eines Selbstbeurteilungsfragebogens zur Einschätzung des Schweregrads depressiver Symptomatik [4].
Das BDI-II ist eine Selbstbeurteilungs-Skala. Gemeinsam mit den Fremdbeurteilungs-Skalen zur Beurteilung depressiver Symptome wird das BDI-II häufig ergänzend als Standardinstrument eingesetzt.
Die 21 Aussagen des BDI-II sind an den Diagnosekriterien des Diagnostic and Statistical Manual of Mental Disorders DSM-IV orientiert. Die Aussagen zur kognitiven Symptomatik sind im BDI-II sehr stark repräsentiert, gefolgt von der affektiven Symptomatik, während körperliche Symptome weniger berücksichtigt werden.
Der BDI-II kann bei Jugendlichen und Erwachsenen eingesetzt werden. Es ist zu beachten, dass die Selbstbeurteilungsangaben bei schweren Depressionen und Zwangsstörungen deutlich länger als die üblichen fünf bis zehn Minuten dauern können.
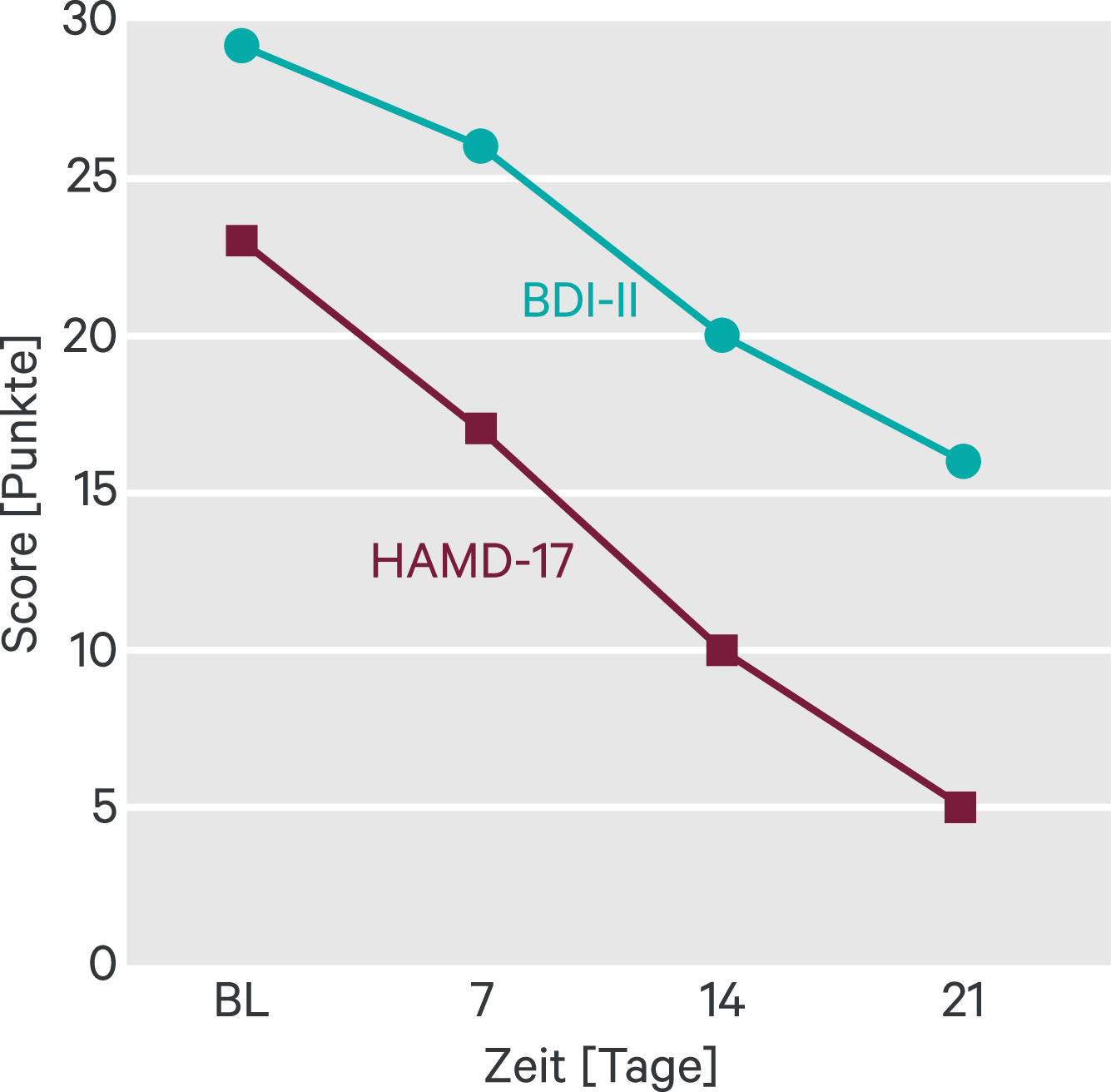
Abb. 8–1 zeigt exemplarisch die mit HAMD und BDI-II erfassten Symptomveränderungen unter einer Duloxetin-Behandlung BDI-II: Beck-Depressions-Inventar; HAMD: Hamilton Depression Scale
HADS: Hospital Anxiety and Depression Scale
Die HADS ist eine Selbstbeurteilung-Skala zur Erfassung von Angst und Depressivität [12].
Die HADS ist kein Instrument zur psychiatrischen Diagnosestellung. Die Skala eignet sich auch nicht zur Erfassung des Schweregrads einer psychischen Erkrankung, sondern dient lediglich der orientierenden Quantifizierung von leichten Störungen aus dem Angst- und Depressions-Spektrum.
Fragen nach körperlichen Symptomen (z. B. Kopfschmerzen oder Schlafstörungen) wurden in der HADS ebenso nicht berücksichtigt wie Symptome, die auf schwere psychische Erkrankungen hinweisen (z. B. Suizidalität oder phobisches Verhalten).
Die Skala wurde zur Erfassung psychischer Störungen in nicht-psychiatrischen, medizinischen Einrichtungen entwickelt. Als Screening-Verfahren soll die Skala oft nicht erkannte Symptome aufdecken, die zu weiterer fachärztliche Aufklärung und Behandlung führen sollten. Demnach erfordern auffällige Werte eine weitergehende klinische Überprüfung.
Die HADS gehört zu den international am weitesten verbreiteten Screening-Verfahren und wird häufig bei onkologischen oder kardiologischen Patienten eingesetzt.
Die Bearbeitungsdauer wird mit lediglich zwei bis sechs Minuten angegeben.
MADRS: Montgomery-Åsberg Depression Scale
Die MADRS ist eine Fremdbeurteilungs-Skala zur Erfassung des Schweregrads einer Depression, die vorwiegend in klinischen Studien mit antidepressiven Behandlungen eingesetzt wird [24]. Die Skala wird zunehmend als Alternative zur immer noch häufig verwendeten HAMD (Hamilton Depression Scale) empfohlen.
Wegen ihrer Kürze (10 Items) und guter Operationalisierung der angegebenen Symptome gilt die MADRS als ein ökonomisches und vergleichsweise einfach zu handhabendes Instrument.
Mit Ausnahme von psychomotorischer Verlangsamung und Müdigkeit werden von der MADRS die Kernsymptome einer Major Depression, entsprechend den DSM-IV-Kriterien, abgedeckt.
Die Bearbeitungsdauer wird mit etwa 15 Minuten angegeben.
YMRS: Young Mania Rating Scale
Die YMRS ist eine Fremdbeurteilungs-Skala zur Einschätzung des Schweregrads manischer Symptome bei Vorliegen der Diagnose einer affektiven Störung mit manischer Symptomatik [21].
Die elf Items sind mit verbalisierten Skalenstufen versehen und bilden die Kernsymptomatik einer manischen Episode ab (z. B. gesteigerte motorische Aktivität, Reizbarkeit, Sprechweise). Leitfragen für das der Beurteilung zugrunde liegende Interview sowie die durch Beschreibungen operationalisierten Skalenstufen bei den einzelnen Symptomen sind gute Vorgaben für eine strukturierte Durchführung.
Die YMRS hat sich in vielen Studien mit unterschiedlichen pharmakologischen Therapien als behandlungssensitiv erwiesen.
Für das Patienteninterview sollten 15 bis 30 Minuten veranschlagt werden.
Angststörungen
HAMA: Hamilton Anxiety Scale
Die HAMA dient der Fremdbeurteilung des Schweregrads der Angst bei Patienten, bei denen bereits eine Diagnose aus dem Bereich der Angststörungen vorliegt [10].
Die HAMA ist nach wie vor der Goldstandard bei der Erfassung des Schweregrads von Angststörungen.
Die 14 Items der HAMA beziehen sich auf sieben psychische und sieben somatische Angstsymptome.
Die Faktorenstruktur lässt die Bereiche psychische Angst, kardiovaskuläre/respiratorische Symptome und gastrointestinale/uro-genitale/neurovegetative Symptomkomplexe erkennen.
Wegen der starken Gewichtung der somatischen Symptome ist die HAMA bei älteren Patienten, die vergleichsweise vermehrt körperliche Symptome ohne ursächlichen Zusammenhang zur Angstsymptomatik aufweisen, nur bedingt geeignet.
Die Beurteilungen beruhen auf einem klinischen Interview mit dem Patienten, bei dem die einzelnen Symptomkomplexe exploriert werden. Ein Item bezieht sich auf das beobachtete Verhalten des Patienten während des Interviews.
Für das Interview wird eine Dauer von etwa 30 Minuten angegeben.
STAI: State-Trait-Angstinventar
Das STAI ist ein internationales Standardverfahren zur Selbstbeurteilung, das Angstzustände und Angstneigungen bei Jugendlichen und Erwachsenen erfasst [17]. Das Anwendungsgebiet liegt bei Patienten mit Angststörungen und bei Patienten, bei denen Angst eine wesentliche Begleiterscheinung der Erkrankung (z. B. Krebs, Herzinfarkt) oder der Behandlung (z. B. Chirurgie, Zahnmedizin) ist.
Das STAI ist ein internationales Standardverfahren zur Erfassung von Ängsten.
Die Skala besteht aus zwei Teilen mit je 20 Aussagen:
Angst als Zustand (X1: zeit- und situationsbedingte Angstintensität = State-Angst) variiert in der Intensität über Zeit und Situationen. Sie ist ein unangenehmer, bewusst wahrgenommener emotionaler Zustand, gekennzeichnet durch Anspannung, Nervosität, innere Unruhe und Besorgtheit mit erhöhter Aktivität des autonomen Nervensystems.
Die Skala X1 eignet sich zur Erfassung kurzfristiger pharmakologischer Wirkungen oder zur Kontrolle von angstlösenden Maßnahmen bei nicht-psychiatrischen Patienten (z. B. vor chirurgischen Operationen).
Angst als Persönlichkeitseigenschaft (Skala X2: relativ überdauernde allgemeine Angstneigung = Trait-Angst) ist dagegen eine relativ stabile Neigung, Situationen als bedrohlich zu bewerten und hierauf mit einem Anstieg der bestehenden Angstneigung zu reagieren.
Die Skala X2 kann zur Erfassung der Wirksamkeit therapeutischer Maßnahmen bei Patienten mit Angststörungen verwendet werden.
In beiden Teilen sind die Aussagen einem affektiven Bereich (z. B. angespannt, geborgen) und einem kognitiven Bereich (z. B. besorgt, zu viel Gedanken über unwichtige Dinge) zugeordnet.
Als Bearbeitungsdauer sind pro Skala (X1 oder X2) zwei bis sechs Minuten zu veranschlagen.
Mit dem State-Trait-Angst-Depressionsinventar (STADI) wurde ein erweitertes Verfahren zur differenzierten Erfassung von Angst und Depression als Zustand und Eigenschaft [18] entwickelt.
Zwangsstörungen
Y-BOCS: Yale-Brown Obsessive-Compulsive Scale
Die Y-BOCS ist ein Fremdbeurteilungsverfahren auf der Grundlage eines Leitfadens für ein halbstrukturiertes Interview zur qualitativen Bestimmung und quantitativen Messung des Schweregrads von Zwangsstörungen [5]. Weiterhin liegt eine Selbstbeurteilungsversion der Y-BOCS vor [3].
Die Y-BOCS ist ein seit Jahren international etabliertes Standardinstrument zur Bewertung der Effektivität therapeutischer Interventionen bei Patienten mit Zwangsstörungen.
Die Y-BOCS besteht aus zwei Teilen: Eine Symptom-Checkliste als Grundlage für die folgende Exploration, die zur abschließenden Gesamtbeurteilung in einem Beurteilungsbogen führt.
Die Symptomliste enthält 64 Aussagen zu Zwangsgedanken, die sich auf folgende Bereiche beziehen:
- Aggressive Gedanken
- Gedanken, die sich auf Ansteckung beziehen
- Sexuelle Gedanken
- Gedanken, die das Aufbewahren oder Sammeln von Gegenständen betreffen
- Religiöse Gedanken
- Gedanken, die Symmetrie oder Genauigkeit betreffen
- Verschiedene Gedanken, wie etwa die Furcht, etwas zu verlieren
- Gedanken, die Krankheiten oder das äußere Erscheinungsbild betreffen
- Reinigungs- und Waschzwänge
- Kontrollzwänge
- Wiederholungsrituale
- Zählzwänge
- Ordnungszwänge
- Sammel- und Aufbewahrungszwänge
- Verschiedene Zwänge, wie etwa ritualisiertes Essverhalten oder der Impuls zum Haare ausreißen (Trichotillomanie)
Im Beurteilungsbogen werden die Denk- und Handlungszwänge des Patienten separat in Bezug auf folgende Kriterien bewertet: Zeitaufwand, Beeinträchtigung im Alltagsleben, Leidensdruck, Widerstand gegen die Zwänge und Kontrolle über die Zwänge.
Der Zeitaufwand für die Durchführung wird mit 30 bis 60 Minuten angegeben.
Schlafstörungen
SF-A/R und SF-B/R: Schlaffragebogen A und B
Das Schlafinventar SF-A/R und SF-B/R erfasst das Schlafverhalten und subjektives Schlaferleben der vergangenen Nacht (SF-A/R) und der zurückliegenden zwei Wochen (SF-B/R) [9].
Beide Fragebögen eignen sich zur quantitativen und qualitativen Beschreibung des Schlafverhaltens und Schlaferlebens von Probanden und Patienten.
SF-A/R und SF-B/R werden von der Deutschen Gesellschaft für Schlafforschung und Schlafmedizin (DGSM) empfohlen.
Das Schlafinventar eignet sich zur Erfolgsbewertung therapeutischer Maßnahmen bei verschiedenartigen Schlafstörungen.
Aus den Angaben zu den Items des SF-A/R (25 Items) und des SF-B/R (31 Items) lassen sich folgende sieben Faktorenskalen bilden: Schlafqualität, Gefühl des Erholtseins nach dem Schlaf, psychische Ausgeglichenheit vor dem Schlaf, psychische Erschöpftheit vor dem Schlaf, psychosomatische Symptome in der Schlafphase, Traumerinnerung, Schlaf-Wach-Regulation.
Als Bearbeitungsdauer werden pro Fragebogen etwa fünf Minuten angegeben.
Motorische Symptome
EPS (SAS): Extrapyramidale Symptomskala (Simpson Angus Scale)
Die EPS ist ein Instrument zur Erfassung von Extrapyramidalsymptomen, insbesondere im Zusammenhang mit Parkinson [25].
Der Einsatz der EPS (SAS) in Neuroleptika-Studien ist Standard in klinischen Studien und wird meist ergänzt durch weitere Skalen zur Erfassung von Bewegungsstörungen.
Die zehn Items erfassen Parkinson-typische Symptome wie Rigidität, Bradykinesie, Tremor und Speichelfluss.
Als Bearbeitungsdauer sind 10 bis 15 Minuten angegeben.
Schlussfolgerung
Klinische Skalen haben ihren festen Platz in der Anwendung, Erforschung, Entwicklung und Bewertung von Therapiemethoden. Standardisierte Skalen ermöglichen den Vergleich von Daten zwischen Studien einer oder mehrerer Indikationen und somit eine vergleichende Therapie-Evaluation. Neue klinische Konzepte, Änderungen in der Klassifikation, erweiterte Anwendungen oder neue Patientenpopulationen erfordern jedoch Revisionen oder eine völlige Skalen-Neuentwicklung. Skalen sind daher keine zeitinvarianten Methoden, sondern müssen sich den verifizierten Entwicklungen der medizinischen Forschung anpassen. Für die Wahl geeigneter Skalen bei einem eigenen Vorhaben sollten genügend Zeit und Aufwand eingeplant werden. Elektronische Entwicklung und Präsentation von Skalen erfordern einigen Aufwand, der über das graphische Umsetzen von Items auf Laptops oder Tablets erheblich hinaus geht, können dafür aber Vorteile gegenüber den reinen Paper-Pencil-Verfahren bieten .
Die in den letzten Jahrzehnten durchgeführten Revisionen der Skalen haben zu einer stärker standardisierten Bewertung psychiatrischer Behandlungseffekte geführt. Dies verbessert die objektivierte Beurteilung individueller Behandlungen ebenso wie den Vergleich verschiedener Therapiemaßnahmen. Technologische Prozesse können Beurteilungen und Datenauswertung entscheidend erleichtern. Bei der Interpretation skalierter Beurteilungen muss jedoch immer berücksichtigt werden, dass die Skalen nur Teilaspekte erfassen können, die in den Kontext einer breiteren Beurteilung einbezogen werden müssen.
Interessenkonflikterklärung
Keine Interessenkonflikte.
Literatur
1. APA. American Psychiatric Association: Diagnostic and Statistical Manual of Mental Disorders. 5th edition. Arlington, VA: American Psychiatric Association (2013).
2. APA. American Psychiatric Association: Highlights of Changes from DSM-IV-TR to DSM-5. Arlington, VA: American Psychiatric Association (2013).
3. Baer L. Alles unter Kontrolle. Zwangsgedanken und Zwangshandlungen überwinden. Bern: Hans Huber Verlag, 1993.
4. Beck AT, Steer RA, Brown GK. Beck Depression Inventory-II (BDI-II). Manual. San Antonio, TX, 1996.
5. Büttner-Westphal H, Hand I. Yale-Brown Obsessive-Compulsive Scale (Y-BOCS). Verhaltenstherapie 1991;1:226–33.
6. CIPS Collegium Internationale Psychiatriae Scalarum. Internationale Skalen für Psychiatrie. Göttingen: Hogrefe Verlag, 2015.
7. Franke GH. SCL-90-S. Symptom-Checklist-90-Standard. Deutsche Version Manual. Göttingen: Hogrefe Verlag, 2013.
8. Gammel G, Görtelmeyer R, Meng G (Hrsg.). Auswertung psychiatrischer Skalen (in Zusammenarbeit mit der AG „Biometrie in der pharmazeutischen Forschung“ der Internationalen Biometrischen Gesellschaft). Weinheim: Beltz Test, 1994.
9. Görtelmeyer R. Schlaffragebogen A und B. Revidierte Fassung. Göttingen: Hogrefe Verlag, 2011.
10. Hamilton M. The assessment of anxiety states by rating. Br J Med Psychol 1959;32:50–5.
11. Hamilton M. A rating scale for depression. J Neurol Neurosurg Psychiatry 1960;23:56–62.
12. Herrmann-Lingen C, Buss U, Snaith RP. HADS-D. Hospital anxiety and depression scale – Deutsche Version. Manual. Bern: Huber, 2011.
13. ICD-11. International Classification of Diseases. Genf: WHO, 2018.
14. Ihl R, Frölich L. GDS, BCRS, FAST. Die Reisberg Skalen. Weinheim: Beltz Testverlag, 1991.
15. Ihl R, Weyer G. Alzheimer’s Disease Assessment Scale (ADAS). Deutschsprachige Bearbeitung. Manual. Weinheim: Beltz Testverlag, 1993.
16. Kay SR, Opler LA, Fiszbein A. Positive and negative syndrome scale. Manual. North Tonawanda, NY, 1999.
17. Laux L, Glanzmann P, Schaffner P, Spielberger CD. Das State-Trait-Angstinventar. Theoretische Grundlagen und Handanweisung. Weinheim: Beltz Testverlag, 1981.
18. Laux L, Hock M, Bergner-Köther R, Hodapp V, et al. Das State-Trait-Angst-Depressions-Inventar. Göttingen: Hogrefe-Verlag, 2013.
19. Lienert GA, Raatz V. Testaufbau und Testanalyse. Weinheim: Psychologie Verlags Union, 1998.
20. Morfeld M, Kirchberger I, Bullinger M. SF-36. Fragebogen zum Gesundheitszustand. Göttingen: Hogrefe-Verlag, 2011.
21. Muehlbacher M, Egger C, Kaplan P, Simhandl C, et al. Reliabilität und Übereinstimmungsvalidität der deutschen Version der Young Mania Rating Scale (YMRS-D). Neuropsychiatrie 2011;25:16–25.
22. NIMH National Institute of Mental Health. Clinical Global Impressions. In: Guy W, Bonato RR. Manual for the ECDEU Assessment Battery. Rockville, 1970.
23. Overall JE, Gorham DR. BPRS Brief Psychiatric Rating Scale. In: Guy W (Ed.). ECDEU assessment manual for psychopharmacology. Rockville 1976:157–69.
24. Schmidtke A, Fleckenstein P, Moises W, Beckmann H. Untersuchungen zur Reliabilität und Validität einer deutschen Version der Montgomery-Åsberg Depression Rating Scale. Schweiz Arch Neurol Psychiatrie 1988;139:51–65.
25. Simpson GM, Angus JWS. A rating scale for extrapyramidal side effects. Acta Psychiatr Scand 1970;212(Suppl):11–9.
Dr. Detlev Koeppen, Wissenschaftlicher Berater, Bertramstraße 83, 60320 Frankfurt, E-Mail: dr.koeppen@gmx.de
Prof. Dr. Roman Görtelmeyer, Universität Mannheim, Klinische und biologische Psychologie, L 13, 15–17, 68131 Mannheim,
E-Mail: goertelm@mail.uni-mannheim.de
Dr. Gert Gammel, Biometriker, Wissenschaftlicher Berater, Wenjenstraße 67 b, 67251 Freinsheim, E-Mail: drgammelgert@gmail.com
Rating scales in clinical psychiatry and psychopharmacotherapy
The proper diagnosis and the appropriate therapy schedule are decisively dependent on the accurate assessment of the psychiatric symptomatology. Psychiatric rating scales are important tools in this process. These scales are essential for the determination of the efficacy of therapeutic measures in psychopharmaceutical research. Rating scales are used as measuring devices, and must fulfil the necessary requirements for the generation of reliable data. This article elucidates these requirements and reviews the portfolio of standardised international rating scales. Exemplary presentations of rating scales are briefly presented for the use in various indication areas.
Key words: psychiatric rating scales, clinical studies, progress monitoring, psychometric quality criteria, proof of efficacy
Psychopharmakotherapie 2019; 26(04):231-241
