Jürgen Fritze, Pulheim
Der Arzneimittelumsatz der gesetzlichen Krankenversicherung (GKV) ist 2008 gegenüber 2007 um 6,7% auf 29,3 Milliarden Euro gestiegen. Die Psychopharmaka (denen abweichend vom Report hier nicht nur Neuroleptika, Lithiumsalze, Antidepressiva und Anxiolytika zugeordnet werden, sondern auch Hypnotika und Antidementiva) haben daran einen Anteil von 7,7% und damit den größten Umsatzanteil unter den am häufigsten verordneten Arzneimittelgruppen.
Verordnungsanteile der Nervenärzte
Der Report kann noch nicht die nervenheilkundlichen Fachgebiete differenzieren. Der Anteil der von Nervenärzten verordneten Tagesdosen am Gesamt ist auf 2,89% (2007: 2,78%) gestiegen, womit sie allerdings einen – wachsenden – Umsatzanteil von inzwischen 9% (2,4 Mrd. Euro; 2007: 8,8%, 2,2 Mrd. Euro) beisteuern und damit an dritter Stelle nach Allgemeinärzten (40%) und Internisten (26,3%) stehen. Das Verordnungsspektrum von Nervenärzten ist also eher hochpreisig. Unverändert 33% der von Nervenärzten verordneten Tagesdosen mit 61% (2007: 57%) des Umsatzes entfallen auf neurologische und andere nichtpsychiatrische Indikationen. Psychoanaleptika (Antidepressiva, Psychostimulanzien, Antidementiva) machen – mit steigendem Trend – 47% (2007: 45%) der von Nervenärzten verordneten Tagesdosen und unverändert 22% des Umsatzes aus, Psycholeptika (Antipsychotika, Lithiumsalze, Anxiolytika, Hypnotika) 20% (2007: 22%) der verordneten Tagesdosen und 18% (2007: 21%) des Umsatzes. Wegen der 2007 erfolgten Umstellung der Berichterstattung auf ATC-Codes sind andere Differenzierungen innerhalb psychiatrischer Indikationen nicht mehr möglich.
Nervenärzte verordneten im Jahr 2008 unverändert 39% der definierten Tagesdosen (defined daily doses, DDD) von Psychoanaleptika (Allgemeinärzte 37% [2007: 39%], Internisten 10%) und 33% (Vorjahr 34%) der Psycholeptika (Allgemeinärzte 37% [2007: 40%], Internisten 11%). Unverändert 57% der DDD von Parkinsonmitteln wurden von Nervenärzten verordnet, immerhin 27% (Vorjahr 29%) von Allgemeinärzten. Nervenärzte verordneten 33% (Vorjahr 32%) der Muskelrelaxanzien (Allgemeinärzte 31%, Vorjahr 33%). Unverändert nur 1% der DDD von Antithrombotika wurden nervenärztlich verordnet (Allgemeinärzte 64%, Internisten 30%), was nahe legt, dass sich Patienten nach ischämischem Hirninfarkt überwiegend nicht in andauernder nervenärztlicher Behandlung befinden.
Neue Neuropsychopharmaka
Unter den 29 im Jahre 2008 neu zugelassenen Wirkstoffen („Fricke Liste“) finden sich als Neuropsychopharmaka Melatonin (Circadin®) mit der Indikation „kurzzeitige (bis zu 3 Wochen) Behandlung der primären, durch schlechte Schlafqualität gekennzeichneten Insomnie bei Patienten ab 55 Jahren“ sowie die Antiepileptika Lacosamid (Vimpat®) und Stiripentol (Diacomit®).
Retardiertes Melatonin (Circadin®) wird als „neuartiges Wirkprinzip mit therapeutischer Relevanz” (Bewertung A) und gleichzeitig „Analogpräparat mit keinen oder nur marginalen Unterschieden zu bereits eingeführten Präparaten” (Bewertung C) klassifiziert. Der Grund liegt wohl darin, dass die Effektstärke gegenüber Plazebo gering sei – und im höheren Preis im Vergleich zu Standardhypnotika. Standardhypnotika sind aber insofern keine angemessene Referenz, als Melatonin kein Hypnotikum darstellt. Gemäß „Assessment Report for Circadin“ der European Medicines Agency (Procedure No. EMEA/H/C/695) betrug die gepoolte, kombinierte Responderrate für Quality of Sleep (QOS) und Behaviour Following Wakefulness (BFW) unter Circadin® 32,4%, unter Plazebo 18,7%. Die Responderrate unter Circadin® (C) und ihre Differenz gegen Plazebo (P) waren bei Personen ohne Hypnotika-Erfahrung größer (C: 57%; P: 38%) als bei Personen mit Hypnotika-Erfahrung (C: 23%; P: 11%). Leider wurde entgegen den Empfehlungen der EMA keine dreiarmige Studie mit Vergleich nicht nur gegen Plazebo, sondern auch gegen Zolpidem, durchgeführt, sondern eine separate Studie, in der Zolpidem gegen Plazebo geprüft wurde, um zumindest indirekt die Ergebnisse mit Circadin® validieren zu können. Danach schien Circadin® 2 mg in der Wirkung auf Schlafparameter 10 mg Zolpidem vergleichbar, die Responderraten in der Zolpidem-Studie aber höher (Zolpidem 55%, Plazebo 26%). Unter Circadin®, aber nicht Zolpidem, war das Befinden nach Erwachen besser. Angesichts der physiologischen Abnahme endogenen Melatonins mit dem Alter kann Circadin® also insbesondere bei Hypnotika-naiven Personen eine echte Alternative darstellen.
Warum Lacosamid, das nur zur Zusatzbehandlung fokaler Epilepsien ab 16 Jahren zugelassen ist, als „Verbesserung pharmakodynamischer oder pharmakokinetischer Eigenschaften bereits bekannter Wirkprinzipien“ (Bewertung B) klassifiziert wird, erschließt sich nicht wirklich: der Wirkungsmechanismus ist im Wesentlichen unbekannt, Lacosamid hat ein geringes Interaktionspotenzial. Die Abbruchrate wegen zentralnervöser Nebenwirkungen als Ausdruck einer allgemeinen Dämpfung ist mit bis zu 30% hoch. Ähnlich undurchschaubar ist die Bewertung von Stiripentol als „neuartig“ (A) und „nicht ausreichend gesichertes Wirkprinzip oder unklarer Stellenwert“ (D): Stiripentol ist unter den Bedingungen der Orphan-Drug-Regularien als Zusatztherapie zu Clobazam und Valproinsäure bei myoklonischer Epilepsie im Kindesalter (Dravet-Syndrom: Spontanmutation im Natriumkanalgen SCN1A) zugelassen, der Wirkungsmechanismus (GABAerg, aber auch Hemmung von CYP-Enzymen und dadurch erhöhte Bioverfügbarkeit anderer Antiepileptika) ist nicht abschließend geklärt.
Generika
Generika haben inzwischen im Gesamtmarkt einen Verordnungsanteil von 68,6% (Vorjahr 65,3%) und einen Umsatzanteil von 36,8% (Vorjahr 36,4%). Im generikafähigen Markt ist der Verordnungsanteil der Generika auf 85,1% (Vorjahr 82,1%) gestiegen, der Umsatzanteil auf 76,3% (Vorjahr 75,2%). Der Arzneiverordnungsreport gibt die Generika-Anteile leider nur an den Verordnungen (also nicht an den DDD) und am Umsatz einzelner Wirkstoffe – und hier auch der Psychopharmaka im generikafähigen Markt – an. Die Angaben sind nicht immer plausibel (z.B. Generika-Anteile von Chlorprothixen, Amitriptylin oder Clomipramin). Beachtenswert ist, dass manche generische Produkte höhere Tagestherapiekosten verursachen als die Originalprodukte (z.B. Amitriptylin, Doxepin), so dass die Anteile am Umsatz höher sind als an den Verordnungen. Je kleiner der Anteil am Umsatz verglichen mit dem Anteil an den Verordnungen ist, desto preisgünstiger sind die jeweiligen Generika. Grundsätzlich ist der Generika-Anteil im generikafähigen Psychopharmaka-Markt überdurchschnittlich: Unter den Antidepressiva machen sie im ungewichteten Durchschnitt der Wirkstoffe 90% der Verordnungen mit 87% des Umsatzes aus, bei den Neuroleptika 66% bzw. 64%.
Verordnungsspektren
Antidepressiva
Die Anzahl verordneter Tagesdosen (DDD) von Antidepressiva hat von 2007 auf 2008 erneut um 15% zugenommen, die Umsätze sind um 12% gestiegen. Die Zunahme weicht vom allgemeinen Trend des Gesamtmarkts (Verordnungen +2,4%, DDD +5,5%, Umsatz 5,9%) ab (Abb. 1), was auf einen weiteren Rückgang der Unterbehandlung hinweist. Da anhand des Reports kein Indikationsbezug möglich ist und der Umfang des Off-Label-Use unbekannt ist, sind Schlussfolgerungen bezüglich einzelner der zahlreichen gesicherten Indikationen (Übersicht bei [2]) der Antidepressiva unmöglich. Zum weiteren Wachstum können Indikationserweiterungen (bezüglich Angsterkrankungen) beigetragen haben. Für Reboxetin wäre interessant zu wissen, inwieweit damit off Label ADHS im Erwachsenenalter behandelt wird. Dass das Institut für Qualität und Wirtschaftlichkeit (IQWiG) 2009 seine antidepressive Wirksamkeit in Frage gestellt hat, was anderenorts methodenkritisch kommentiert wurde [10], kann sich gegebenenfalls erst 2010 auswirken.
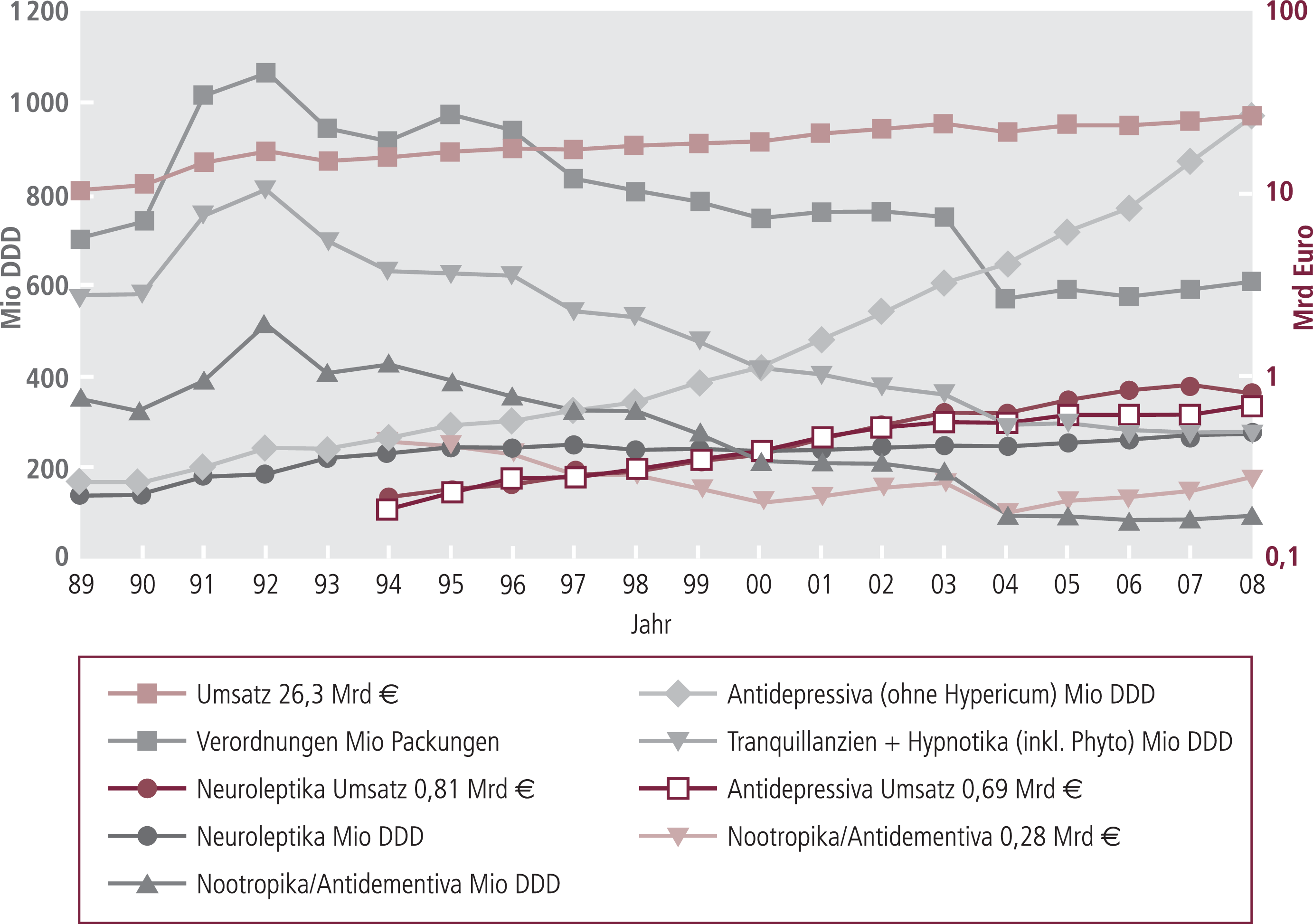
Abb. 1. Arzneiverordnungen und -umsätze zu Lasten der GKV (Arzneiverordnungsreport 1995–2009)
Seit 1994 haben die verordneten Tagesdosen (DDD) der chemisch definierten Antidepressiva rund 3,5fach zugenommen, die Umsätze 3,7fach. Eine allmählich zu erwartende Sättigungstendenz zeichnet sich nicht ab.
Die modernen Antidepressiva haben inzwischen einen Anteil von etwa 67,6% (2007: 64,6%) an den gesamten (ohne niedrig dosierte Neuroleptika und Johanniskraut-Extrakte) Antidepressiva-Verordnungen (DDD; Abb. 2) und etwa 78,8% (2007: 75,4%) am Umsatz (Abb. 3). Wie anderenorts [5] beschrieben, wäre nach medizinischen Kriterien zu erwarten, dass der Verordnungsanteil (DDD) der modernen Antidepressiva an den Antidepressiva-Gesamtverordnungen bei annähernd 50% läge.
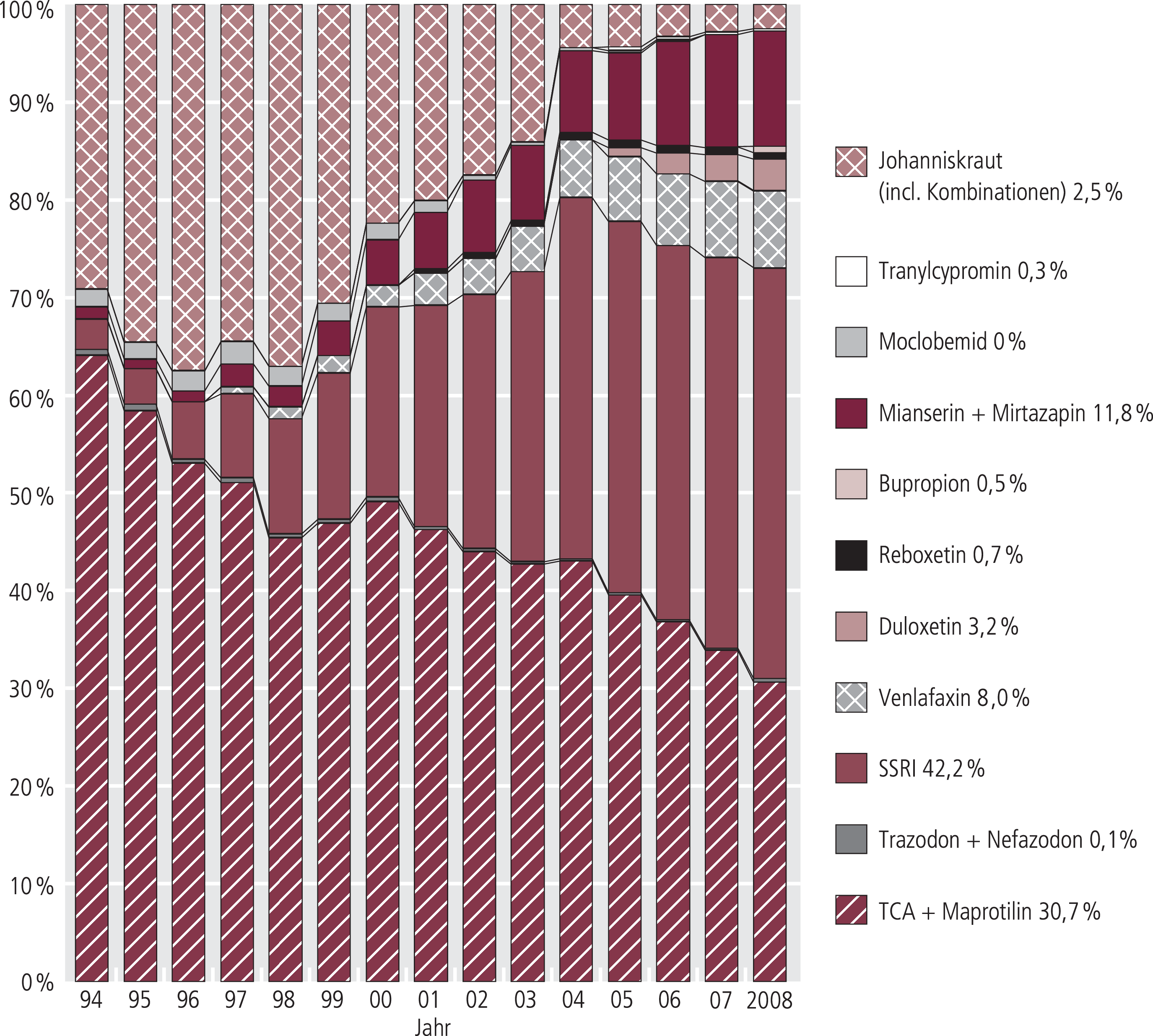
Abb. 2. Verteilung der Antidepressiva-Verordnungen (DDD) zu Lasten der GKV (Arzneiverordnungsreport 1995–2009), TCA: Trizyklische Antidepressiva
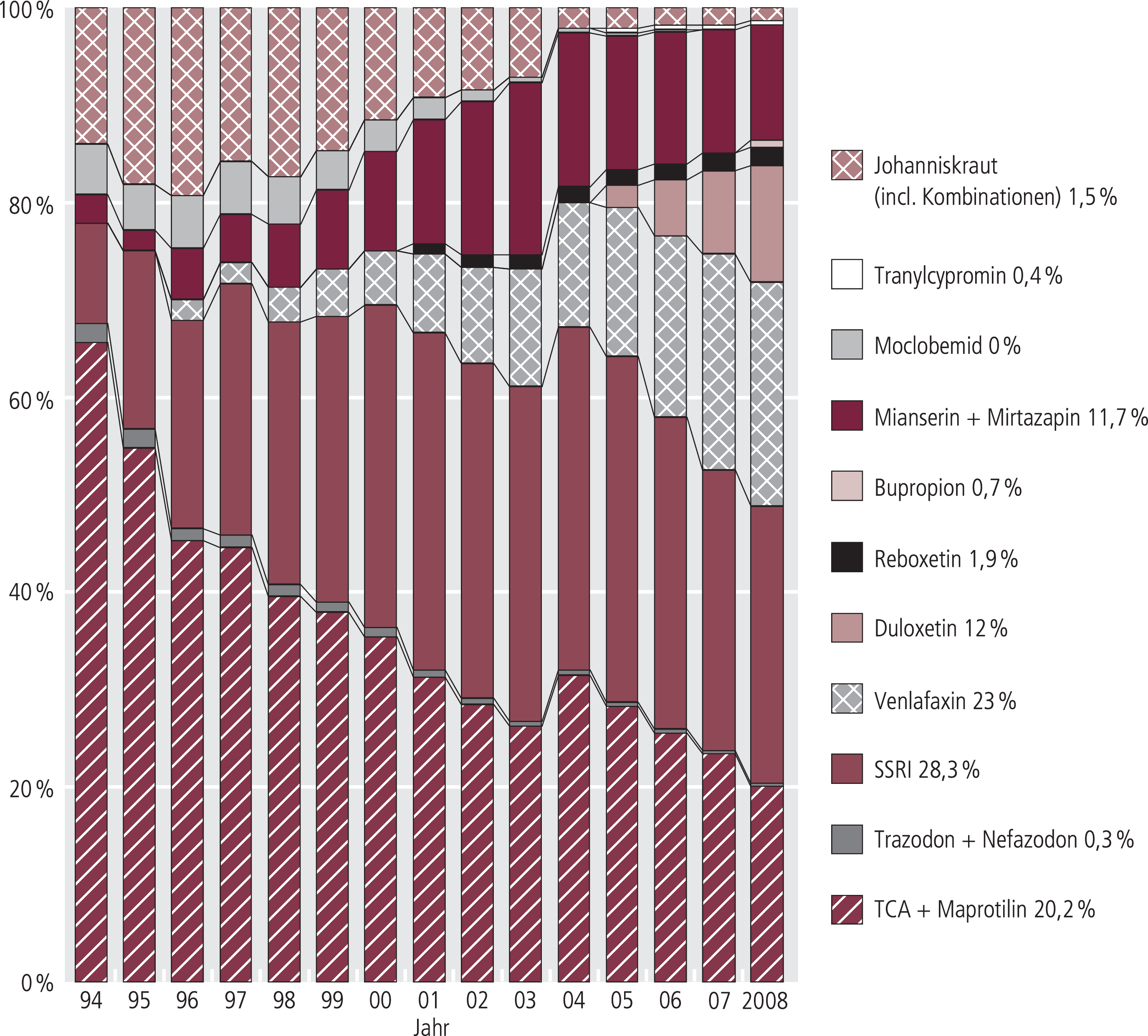
Abb. 3. Verteilung der Antidepressiva-Umsätze zu Lasten der GKV (Arzneiverordnungsreport 1995–2009), TCA: Trizyklische Antidepressiva
Der Report legt – unter Berufung unter anderem auf die Metaanalyse von Kirsch et al. [16] – erneut die Einschränkung der Verordnung von Antidepressiva bei leichter bis mittelschwerer Depression nahe, weil hier „der Plazeboanteil der Gesamtwirkung im Vordergrund“ stehe. Die Metaanalyse von Kirsch et al. wurde anderenorts von der Deutschen Gesellschaft für Psychiatrie, Psychotherapie und Nervenheilkunde (DGPPN) insbesondere bezüglich der begrenzten Zahl berücksichtigter Wirkstoffe und Studien sowie des Ignorierens der Remission als Patienten-relevanten Endpunkt kritisch kommentiert [7], ebenso von der Zulassungsbehörde [1]. Auch unter ethischer Perspektive gilt es – trotz beschränkter Evidenz wegen der geringen Anzahl von Studien – zu berücksichtigen, dass eine leichte Depression eine künftige schwere Depression prädiziert [17], grundsätzlich wie eine schwere Depression mit einem erhöhtem Suizidrisiko assoziiert ist [14] und eine lange Latenz bis zum Beginn einer wirksamen Therapie die Remission gefährden kann [13, 21]. Dies sollte im Einzelfall in die Therapieentscheidung einbezogen werden vor dem Hintergrund, dass die Evidenz für den Nutzen von Antidepressiva mager ist und auch bezüglich des Nutzens der Frühintervention erheblicher Forschungsbedarf besteht [12]. Erkennbare Risikofaktoren wie frühere Episoden einer schweren Depression, frühere Suizidversuche, familiäre Belastung mit affektiven Störungen oder Anhalten der leichten Depression über mehrere Wochen (z.B. 8 Wochen) sprechen für den Einsatz von Antidepressiva.
Die – vom Gesetzgeber gewollte – Vorgabe von Citalopram (und zunächst auch Fluoxetin) als Leitsubstanz seit Start der „Rahmenvorgaben Arzneimittel“ der Spitzenverbände der Krankenkassen und der Kassenärztlichen Bundesvereinigung gemäß § 84 Abs. 7 SGB V bedeutet einen Eingriff in den Wettbewerb. Zeitlich kontingent ist die Verordnung von Citalopram absolut (DDD +23,5% gegen 2007) und auch relativ (2008: 55%) zu den anderen selektiv-serotonergen Antidepressiva (SSRI) beträchtlich gewachsen. Das anteilige Wachstum von Citalopram war allerdings schon vor Start des Leitsubstanz-Konzepts zu verzeichnen, so dass ein ursächlicher Zusammenhang unbeweisbar sein dürfte. Demgegenüber hat sich der Anteil des einzig noch patentgeschützten SSRI Escitalopram bei 11% an den DDD von SSRI eingependelt.
Neuroleptika
Die Verordnung von Neuroleptika steigt seit etwa 2005 dezent (+2,2% gegen 2007), soweit die sich über die Jahre ändernden Definitionen der DDD für Neuroleptika durch die WHO eine Beurteilung erlauben. Das ist der zunehmenden Verordnung moderner Antipsychotika auch mit Indikationserweiterungen auf bipolare Störungen und im Off-Label-Use zuzuschreiben. Der Umsatz ist erstmals um 9,4% gesunken (2007 noch Steigerung um +11%), im Wesentlichen weil Risperidon und Olanzapin den Patentschutz verloren hatten.
Die modernen Antipsychotika können nicht als einheitliche Gruppe aufgefasst werden. Die atypischen Neuroleptika (Abb. 4) im engeren Sinne haben wie im Vorjahr einen Anteil von 42% an den verordneten Tagesdosen (etwa 80% des Umsatzes [2007: 84%]; Abb. 5). Bezieht man Sulpirid, Zotepin und Melperon in diese Gruppe mit ein, so liegt der Anteil der DDD bei 48% mit 85% des Umsatzes. Fragen zur medizinischen Rationalität wirft auf, dass die Verordnung von Amisulprid mit dem Verlust des Patentschutzes erheblich abnahm und sich jetzt bei 1,7% der DDD eingependelt hat.
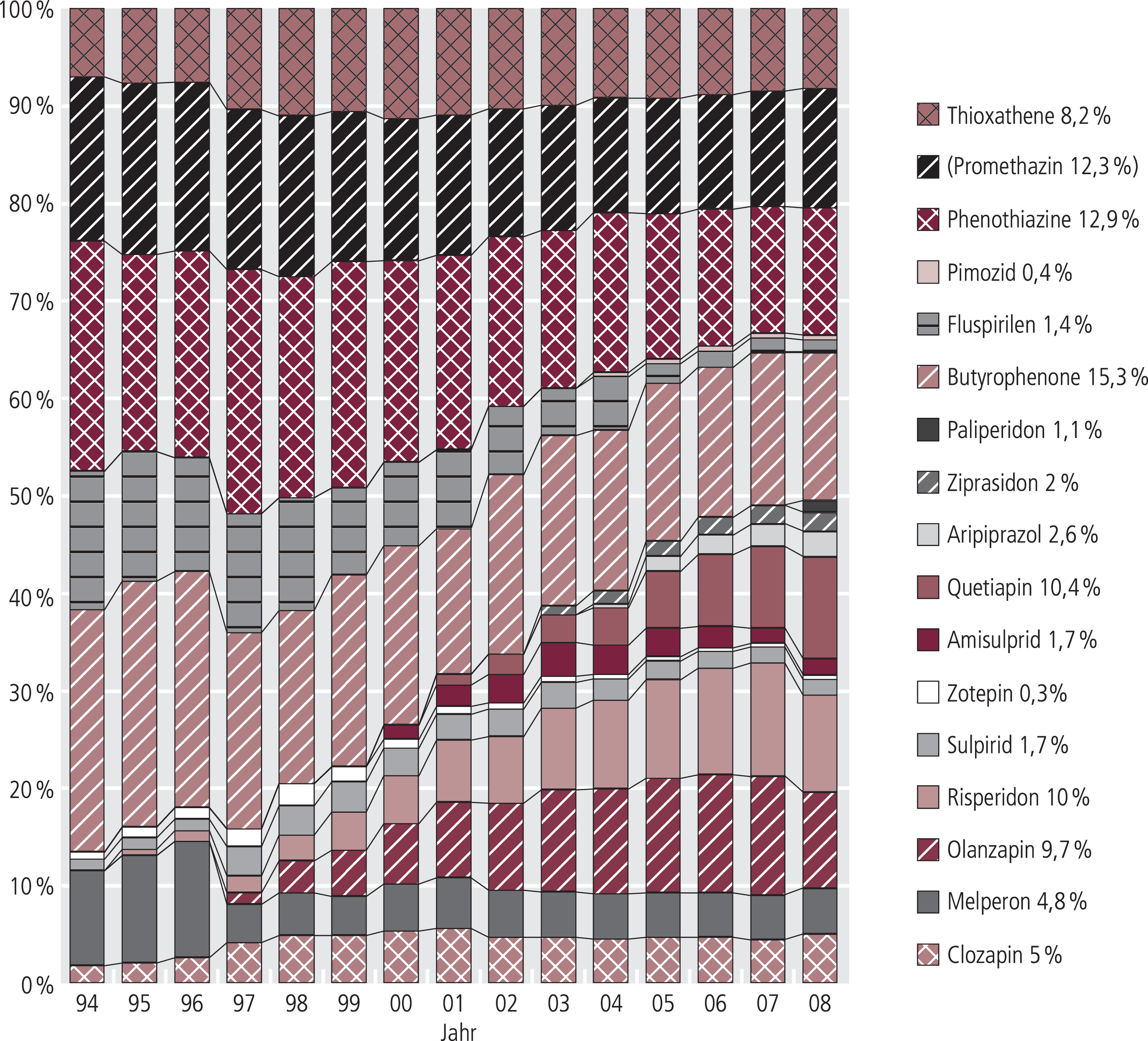
Abb. 4. Verteilung der Neuroleptika-Verordnungen (DDD) zu Lasten der GKV (Arzneiverordnungsreport 1995–2009); Veränderungen über die Zeit zum Teil bedingt durch Änderungen der DDD-Definition
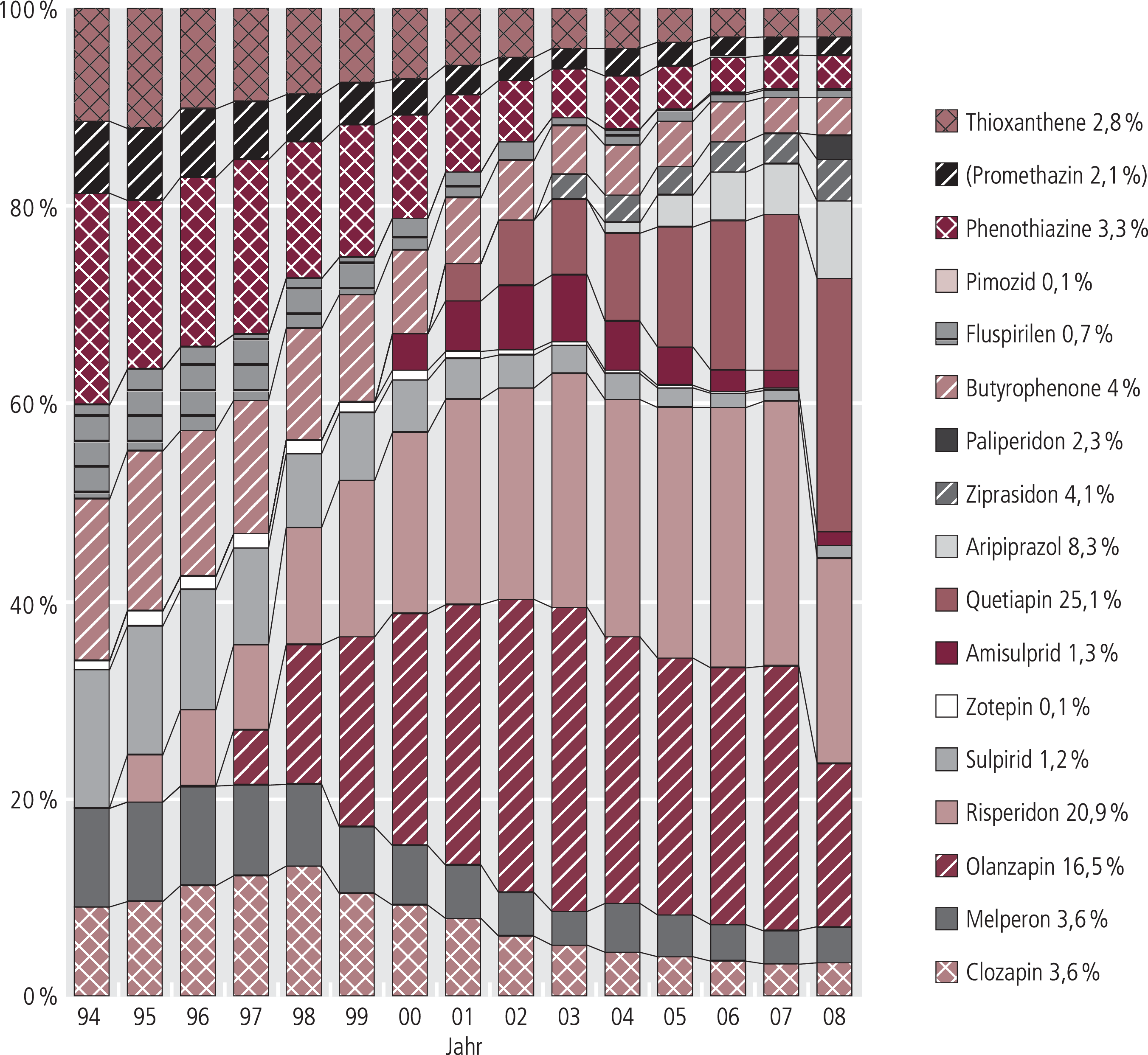
Abb. 5. Verteilung der Neuroleptika-Umsätze zu Lasten der GKV (Arzneiverordnungsreport 1995–2009)
Die Zielvereinbarungen nach §84 SGB V, die ursprünglich auf Basis der Bewertung neuer Arzneimittel im jährlichen Arzneiverordnungsreport sogenannte Analogpräparate identifizierten und hier eine Umsatz-bezogene Maximalquote vorschreiben, scheinen sich auch im Jahr 2008 nicht bedeutsam ausgewirkt zu haben. Wie anderenorts beschrieben [5], wäre nach medizinischen Kriterien für die Schizophrenien zu erwarten, dass der Anteil der verordneten Tagesdosen der atypischen Antipsychotika an den Neuroleptika-Gesamtverordnungen bei annähernd 25% läge. Damit überschreitet der Anteil seit dem Jahr 2002 diesen Schätzwert. Diese Schätzung ging davon aus, dass Patienten, die mit konventionellen Neuroleptika gut eingestellt sind, nicht auf atypische Neuroleptika umgestellt werden. Dies entsprach der dann 2002 vom National Institute for Health and Clinical Excellence (NICE) ausgesprochenen Empfehlung.
Der Report stellt erneut die – zweifellos heterogenen – Vorteile der modernen Antipsychotika in Frage unter Berufung unter anderem auf die Studien CATIE und CutLASS. Dies wurde bereits anderenorts hinterfragt [3, 6], so dass es sich nicht lohnt, die Debatte hier wieder aufzunehmen.
Antidementiva/Nootropika
Nach dem Einbruch 2004 infolge des grundsätzlichen Ausschlusses nicht verschreibungspflichtiger Arzneimittel von der GKV-Erstattungsfähigkeit steigt die Zahl der verordneten DDD der Antidementiva seit 2007 (+9%) bei ausgeprägterer Umsatzsteigerung (+20%), weil die verordneten DDD der Cholinesterasehemmer (+17%) und von Memantin (+17%) absolut gewachsen sind, verbunden mit einer Umsatzsteigerung von 20% bzw. 17%.
Trotz der Zunahme ihrer Verordnungen haben die Cholinesterasehemmer und Memantin die Kranken nicht sachgerecht erreicht: Donepezil, Rivastigmin und Galantamin hatten im Jahre 2008 einen Anteil von 44% (2007: 39%) an den Verordnungen (DDD; Abb. 6), aber von 63% (2007: 60%) am Umsatz (Abb. 7). Memantin verzeichnete einen Anteil von 25% (2007: 23%) an den Tagesdosen und 31% (2007: 32%) an den Umsätzen. Geht man von aktuell 650000 Alzheimer-Kranken aus und postuliert (realitätsfern) eine – wie eigentlich geboten – kontinuierliche Behandlung, so können diese Therapieoptionen bisher nominal etwa 26,8% der Betroffenen nutzen. Höhere Inanspruchnahme bedürfte erheblicher (nominal etwa 730 Mio. Euro) zusätzlicher Ressourcen [5].
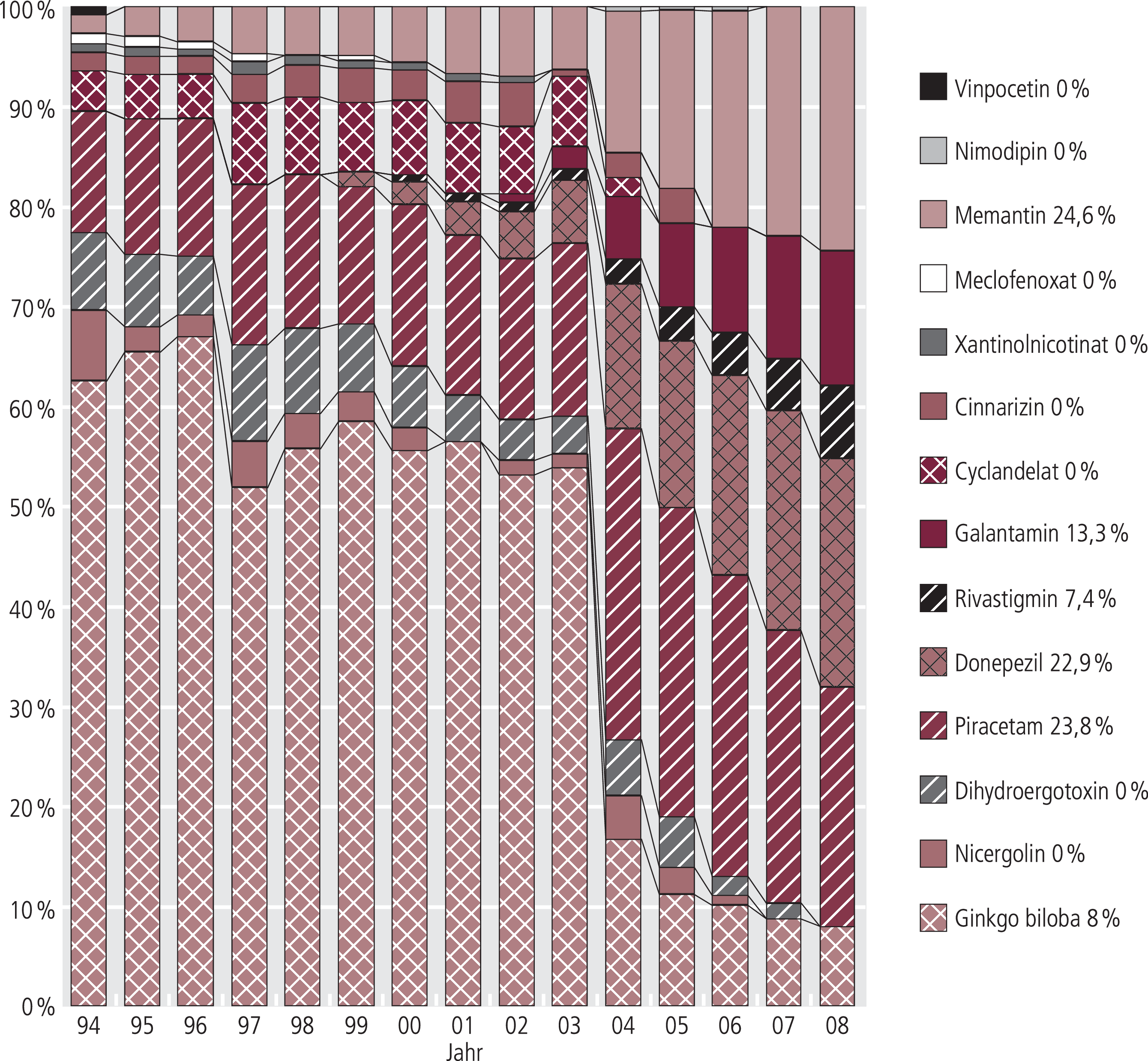
Abb. 6. Verteilung der Verordnungen (DDD) von Nootropika/Antidementiva zu Lasten der GKV (Arzneiverordnungsreport 1995–2009)
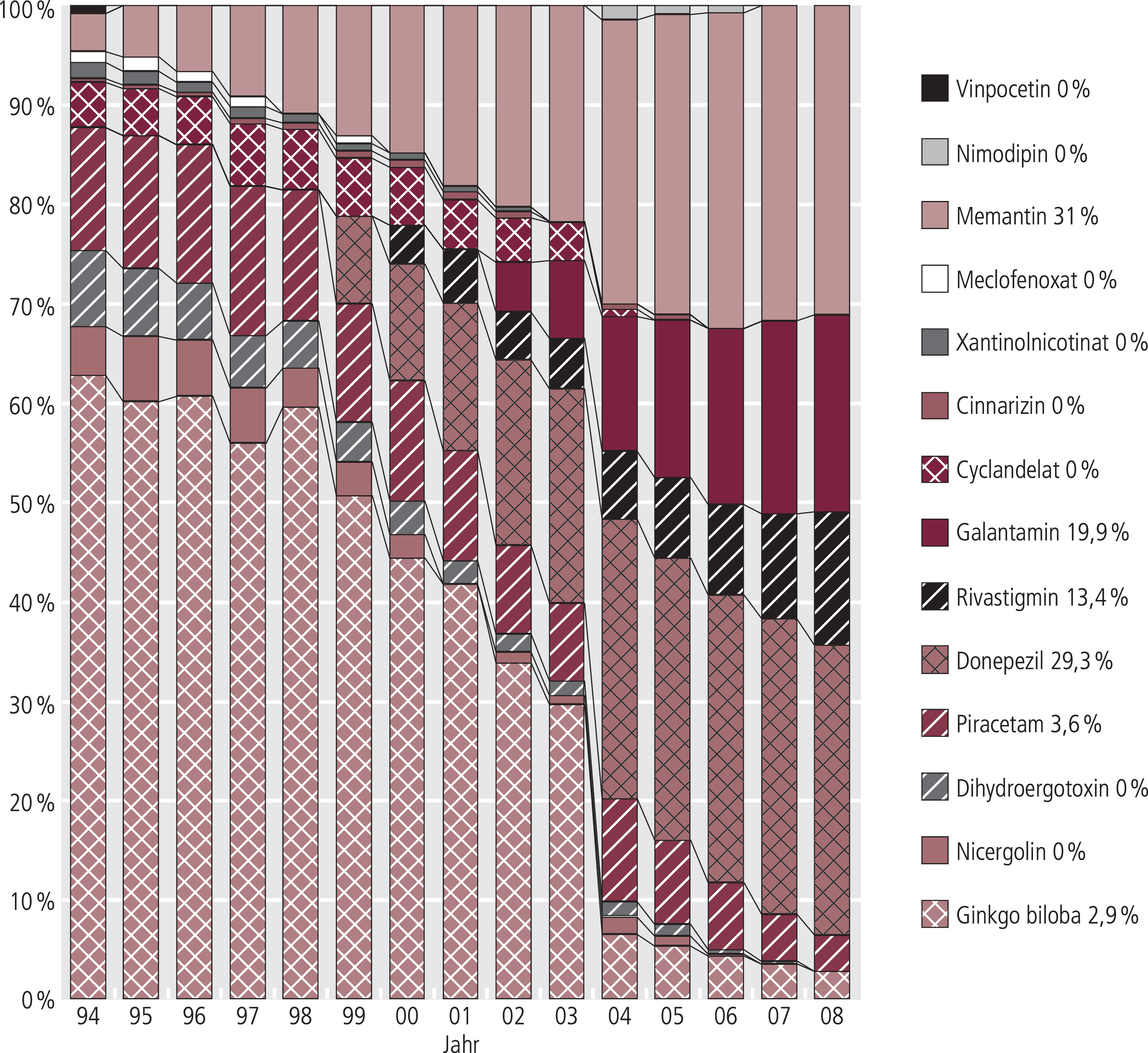
Abb. 7. Verteilung der Umsätze von Nootropika/Antidementiva zu Lasten der GKV (Arzneiverordnungsreport 1995–2009)
Entwöhnungsmittel
Bereits vielfach wurde in den Kommentaren zum Arzneiverordnungsreport auf die Widersprüchlichkeit des Ausschlusses von Mitteln zur Raucherentwöhnung (Buproprion [Zyban®]; Nicotin, Vareniclin [Champix®]) aus dem Leistungskatalog der GKV (§34 SGB V) hingewiesen: Der Ausschluss ist angesichts der Bedeutung des Rauchens als Risikofaktor für die führenden Todesursachen (u.a. Herzinfarkt und Malignome) medizinisch unplausibel. Er ist angesichts des Bekenntnisses auch der Bundesregierung zur Prävention, hier ein rauchfreies (Raucher-freies) Land zu realisieren (das Bundes-Nichtraucherschutzgesetz ist seit 01.09.2007 in Kraft), wenig plausibel: der Ausschluss bleibt unlogisch. Der Gemeinsame Bundesausschuss prüft seit mehreren Jahren, ob im Rahmen von Disease-Management-Programmen (DMP) vom Ausschluss abgewichen werden kann.
Acamprosat wird in Anlage 4 der Arzneimittelrichtlinien ausdrücklich als bei Alkoholkrankheit verordnungsfähig genannt, wobei „zur Vermeidung eines nicht sachgerechten Einsatzes auf die bestimmungsgemäße Anwendung von Acamprosat ausschließlich als Zusatztherapeutikum im Rahmen einer psychosozial betreuten Abstinenzbehandlung“ hingewiesen wird. Die Verordnungen von Acamprosat (Abb. 8) sind von 2007 auf 2008 auf niedrigem Niveau stabil geblieben. Allenfalls 5% der geeigneten Patienten werden erreicht, es bleiben also therapeutische Chancen ungenutzt. Dem leistet der Report Vorschub, indem er immer wieder die Datenlage unvollständig wiedergibt.
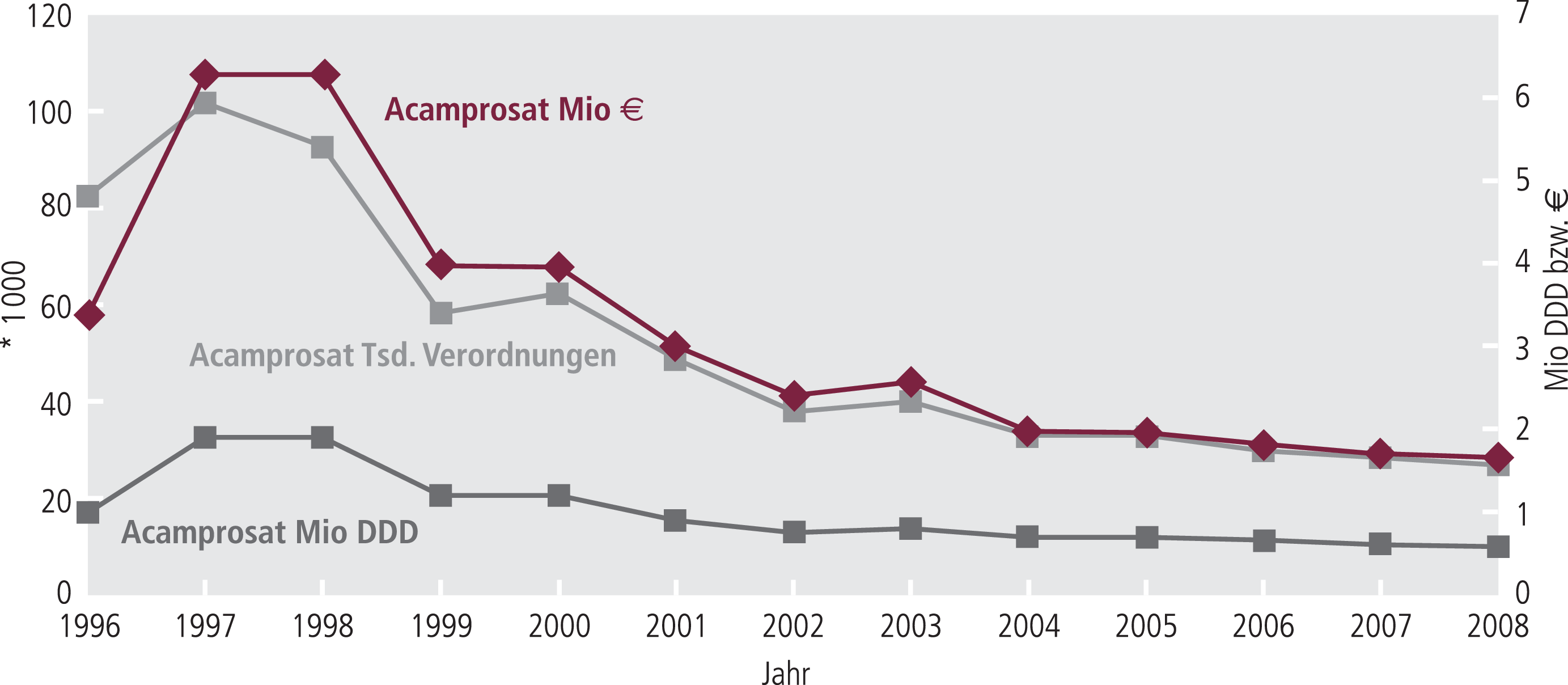
Abb. 8. Acamprosat: Verordnungen und Umsatz (Arzneiverordnungsreport 1995–2009)
Ein entsprechender Cochrane-Review ist unverändert nicht publiziert, nur das Protokoll dazu [Rösner S, Leucht S, Cook C, Loughlin P, Mangal R, 2003/2008]. Die Promotionsarbeit von Rösner [18], die Grundlage für den Cochrane-Review werden soll, ist aber bereits öffentlich zugänglich. Danach fanden sich 21 randomisierte, kontrollierte Studien (RCTs) zu Acamprosat (und 20 RCTs zu Naltrexon). Von diesen 21 RCTs erwähnt der Report stereotyp nur fünf. Die Number needed to treat (NNT) für die Verhinderung eines Rückfalls in unkontrolliertes Trinken wurde für Acamprosat mit 9 ermittelt, für Naltrexon mit 17. Kiefer et al. [15] haben additive Effekte der Kombination von Acamprosat mit Naltrexon nachgewiesen: Die absolute Reduktion des Rückfallrisikos innerhalb 80 Tagen gegenüber Plazebo belief sich unter Acamprosat auf etwa 10%, Naltrexon 25%, Kombination 40% (extrahiert aus Fig. 2 bei Kiefer et al.). Ein Cochrane-Review [20] fand 27 Studien zu Naltrexon, darunter nur zwei mit direktem Vergleich zwischen Naltrexon und Acamprosat, eine davon nur einfach-blind. Aus der Studie von Kiefer et al. [15] leitet der Cochrane-Review eine Überlegenheit von Naltrexon ab. Naltrexon ist in Deutschland erst seit Kurzem in dieser Indikation zugelassen (Adepend®).
Psychostimulanzien
Seit 1992 ist die Verordnung von Methylphenidat um den Faktor 75 gestiegen (Abb. 9), was auf einen Abbau der Unterversorgung von Patienten mit Aufmerksamkeitsdefizit-/Hyperaktivitäts-Störung (ADHS) hoffen lässt. Erstmals sind die Ausgaben gesunken (Abb. 9). Ein zu erwartender Sättigungseffekt deutet sich bisher nicht an. Atomoxetin spielt mit 5,2% der verordneten Tagesdosen eine untergeordnete Rolle, verursacht aber beachtliche 22% der Umsätze in diesem Indikationssegment.
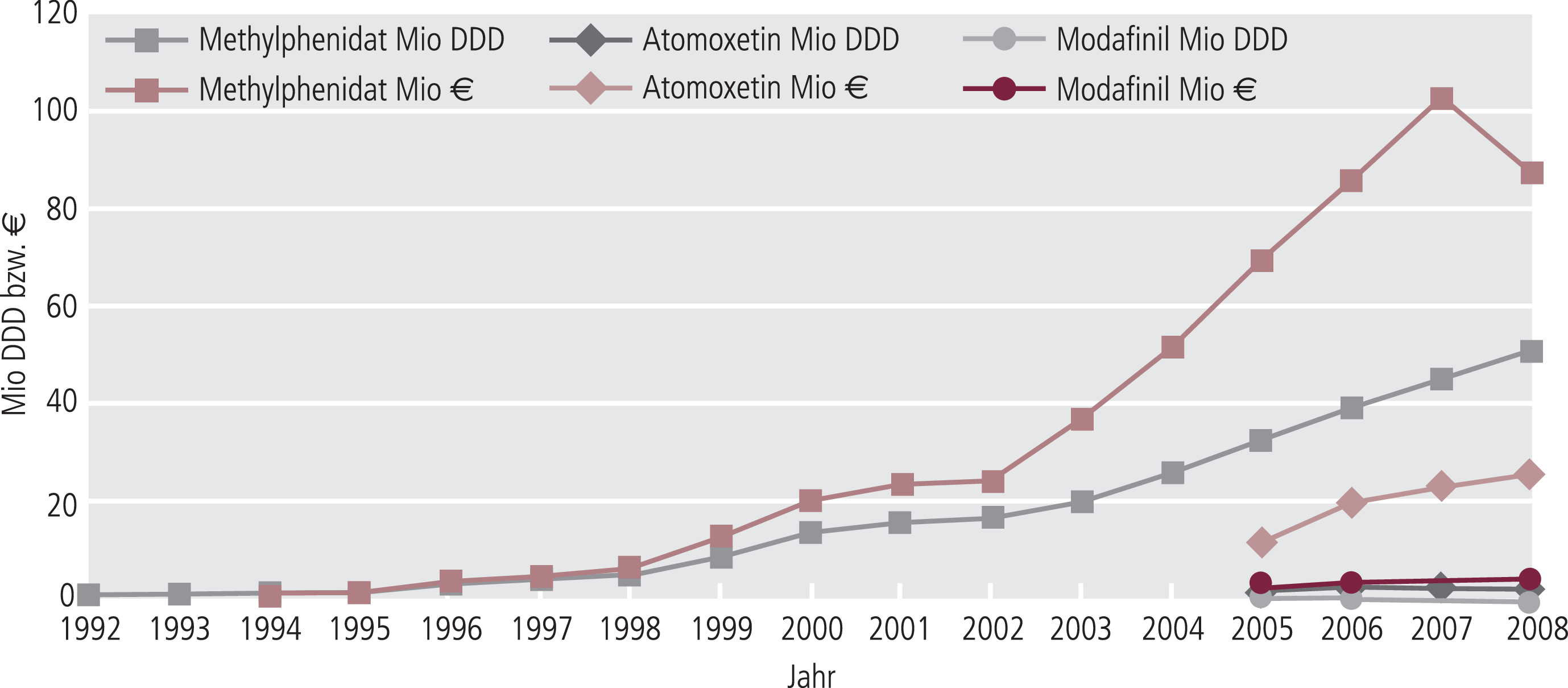
Abb. 9. Verordnungen und Umsätze von „Psychostimulanzien“ (Arzneiverordnungsreport 1995–2009)
Im Nordbaden-Projekt [19] ergab sich für das Jahr 2003 eine epidemiologisch nachvollziehbare Behandlungsprävalenz von 1,7% bzw. 0,6% für die Gruppe der männlichen und weiblichen 13- bis 19-Jährigen. Es fragt sich aber, ob die auffällige Konzentration der Behandlung mit einer gleichmäßigen, bedarfsgerechten (§70 SGB V) Versorgung vereinbar ist: 25% der Kinderärzte behandelten 79% aller von Kinderärzten gesehenen ADHS-Patienten, in der Gruppe der Kinder- und Jugendpsychiater betreuten 40% der Ärzte 86% aller von dieser Arztgruppe gesehenen ADHS-Patienten, während 20% dieser Ärzte keine einzige ADHS-Diagnose berichteten. Dem Wissenschaftlichen Institut der AOK (WIdO), das – nun für den GKV-Spitzenverband – die auch dem Arzneiverordnungsreport zugrunde liegenden Daten für die GKV-Arzneimittel-Schnellinformation (GAmSi) aufbereitet, wäre es möglich, detaillierte Informationen zur regionalen Verteilung der Verordnungen zu veröffentlichen, was einen hervorragenden Qualitätsindikator darstellen könnte.
Unverändert ungelöst ist seit dem Urteil des Bundessozialgerichts (BSG) vom 19.03.2002 das Problem des angeblichen Off-Label-Use bei Verordnung von Methylphenidat an Erwachsene mit ADHS [4]. Mit dem GKV-Modernisierungsgesetz wurde das Expertengremium beim Bundesinstitut für Arzneimittel und Medizinprodukte (BfArM) verankert. Dank einer Verordnung des Ministeriums für Gesundheit (BMG) widmet sich die Kommission seit 2007 auch der Psychopharmakologie. Die Kommission kann nur Aufträge bearbeiten, die der Gemeinsame Bundesausschuss (G-BA) erteilt hat. Aus der Psychopharmakologie ist dies bisher allein ein Auftrag zur Frage der Vertretbarkeit des Off-Label-Use von Methylphenidat bei ADHS des Erwachsenen. Dieser Auftrag musste wegen laufender Zulassungsantragsverfahren dem G-BA unerledigt zurückgegeben werden.
Antiepileptika
Die Verordnung von Antiepileptika hat über die Jahre massiv zugenommen (Abb. 10). Die Prävalenz der Epilepsien dürfte sich nicht bedeutsam geändert haben, möglicherweise aber die Angemessenheit der Pharmakotherapie. Der Report diskutiert, dass die verordneten DDD des Jahres 2008 mit der Prävalenz der Epilepsien vereinbar sei. Der Zuwachs ist im Wesentlichen der Einführung moderner Antiepileptika zu verdanken. Parallel haben einige Antiepileptika Indikationserweiterungen gewonnen, insbesondere den neuropathischen Schmerz, die bipolare Störung und die generalisierte Angststörung (nur Pregabalin). Eine Quantifizierung der Indikationsanteile ist anhand der Daten des Reports unmöglich (wenn auch den Krankenkassen grundsätzlich möglich), also auch eine Abschätzung des Versorgungsgrads. Pregabalin, das 2008 14% der DDD ausmachte, soll laut Report (ohne Quellenangabe) zu 89% bei neuropathischem Schmerz eingesetzt werden.
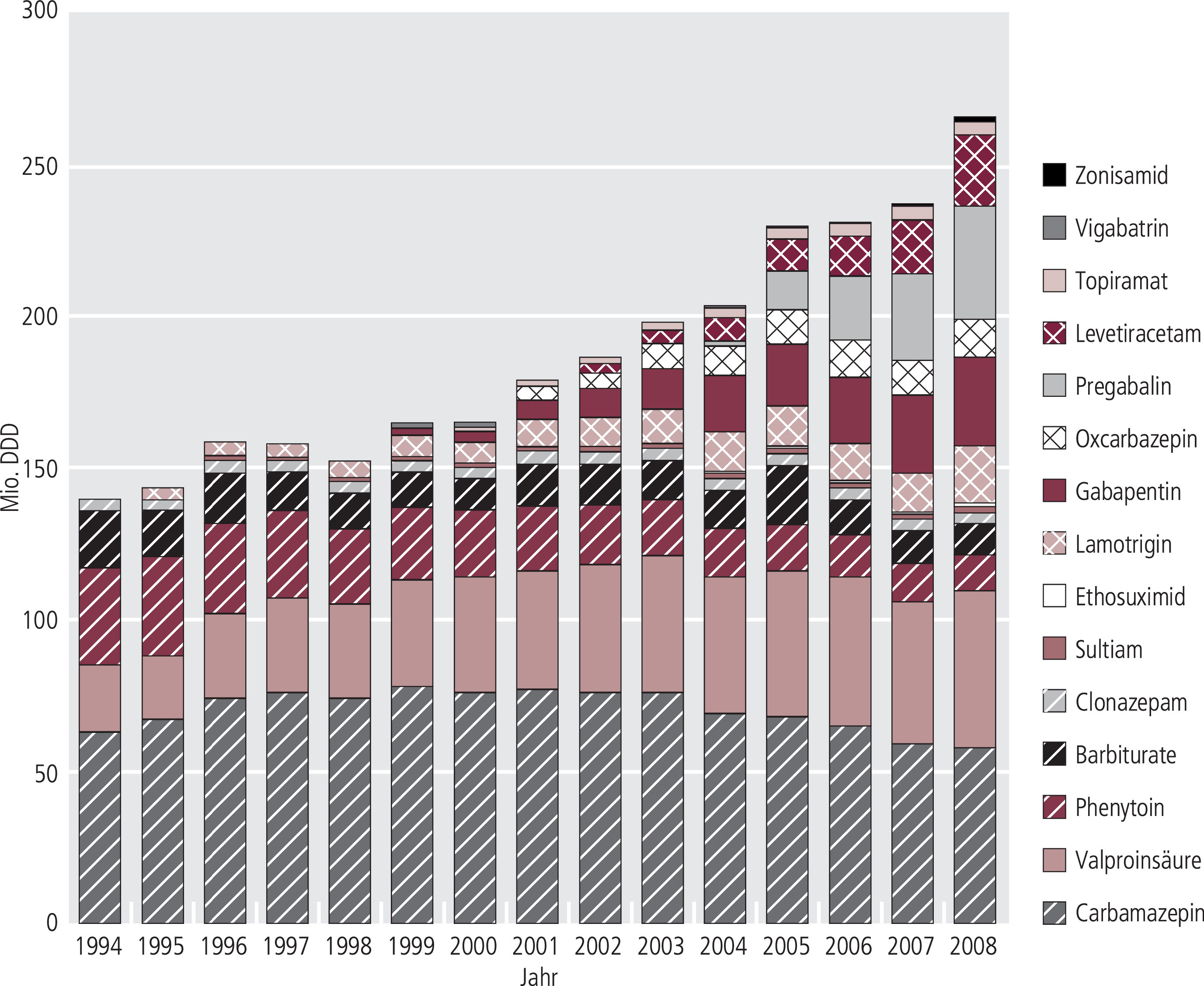
Abb. 10. Verordnungsspektrum (DDD) von Antiepileptika zu Lasten der GKV (Arzneiverordnungsreport 1995–2009)
Parkinsonmittel
Die Verordnungen (DDD) sowohl von Levodopa (nahezu ausschließlich in Kombination mit Decarboxylasehemmern) als auch von Dopaminagonisten steigt grundsätzlich seit Jahren (Abb. 11), worin sich zumindest teilweise der demographische Wandel widerspiegeln könnte. Nach Angaben des statistischen Bundesamts haben die vollstationären Fälle wegen Parkinson-Krankheit (ICD-10 G20.-) von 26488 im Jahr 2000 um 30% auf 34535 im Jahr 2008 zugenommen; die Verweildauer ist dabei von 20 auf 15 Tage gesunken. Was dies aber für die Zahl der betroffenen Personen bedeutet, ist nicht abzuschätzen. Nachdem für die Ergolinderivate Pergolid und Cabergolin ein deutlich erhöhtes Risiko unter anderem für Herzfibrosen mit Valvulopathien erkannt wurde, ist deren Verordnung massiv zurückgegangen. Zu den Umsatzsteigerungen (Abb. 12) der letzten Jahre tragen ausschließlich die Dopaminagonisten und COMT-Inhibitoren bei.
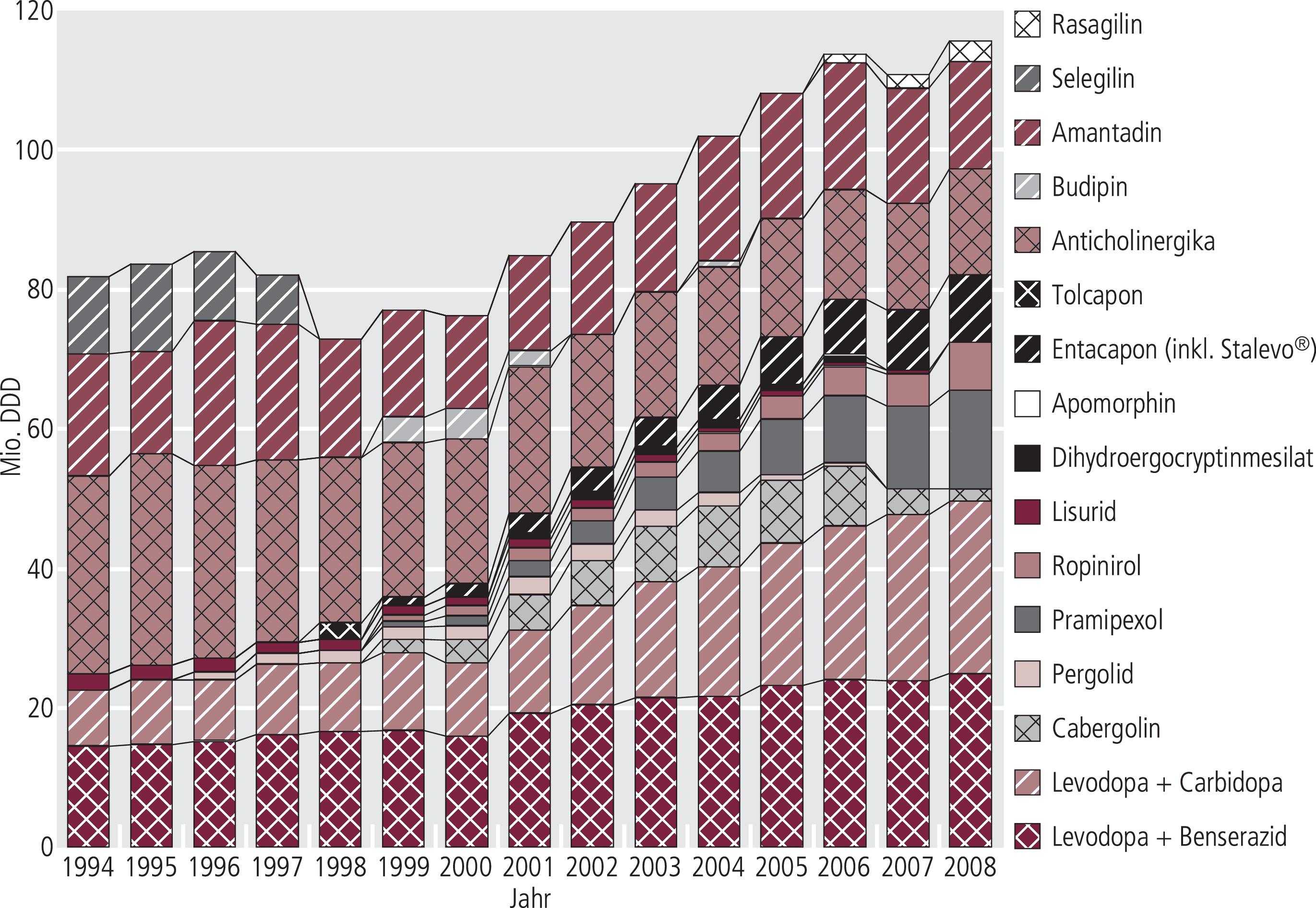
Abb. 11. Verordnungen (DDD) von Parkinsonmitteln zu Lasten der GKV (Arzneiverordnungsreport 1995–2009)
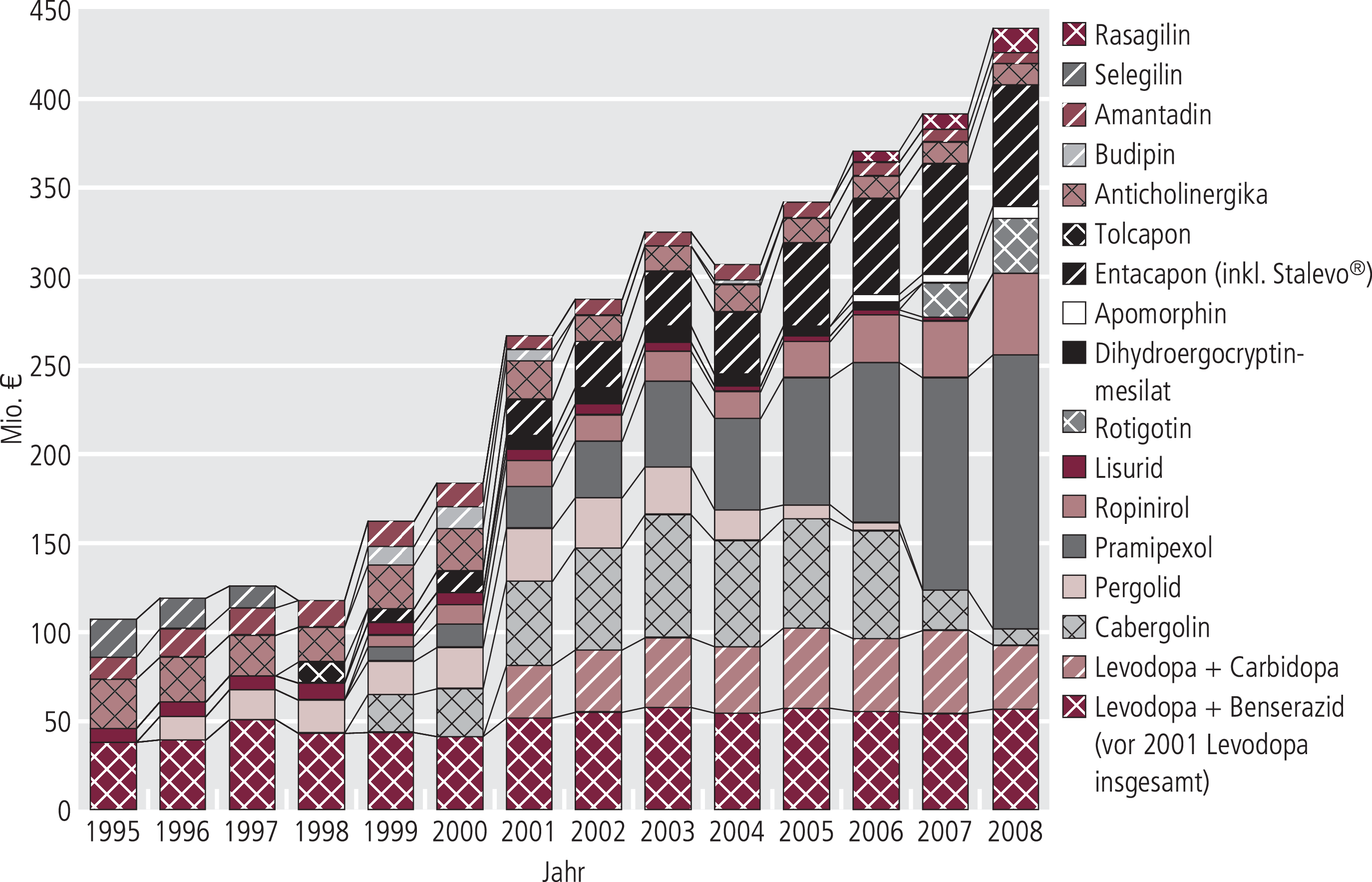
Abb. 12. Umsätze für Parkinsonmittel zu Lasten der GKV (Arzneiverordnungsreport 1995–2009)
Regionale Verordnungsgewohnheiten
Die föderale Struktur Deutschlands bietet grundsätzlich die Möglichkeit des Benchmarkings der Versorgung – hier mit Arzneimitteln – als quasi ideales Instrument der Qualitätskontrolle. Solches Benchmarking ist auch geboten, um zu prüfen, inwieweit der gesetzliche Anspruch auf eine gleichmäßig bedarfsgerechte Versorgung (§70 SGB V) eingelöst wird. Die dem Arzneiverordnungsreport zugrunde liegenden Daten enthalten den regionalen Bezug, werden aber bisher vom Arzneiverordnungsreport nicht in diesem Sinne genutzt. Regionalen Bezug (auf jede Kassenärztliche Vereinigung) bieten nur die auf derselben Datenbasis erstellten Berichte des GKV-Arzneimittel-Schnellinformationssystems (GAmSi) des WIdO. Diese berichten im einzelnen aber nur über die jeweils 30 umsatzstärksten Fertigarzneimittel, ansonsten nur aggregiert auf der Ebene von Indikationsgruppen.
Das GAmSi gibt aggregierte Informationen zu „Psychopharmaka” und fasst unter diesem Begriff Antidepressiva, Neuroleptika, Tranquillanzien, Phasenprophylaktika (z.B. Lithiumsalze) und Psychostimulanzien wie der Arzneiverordnungsreport zusammen. Danach gab es im Jahr 2009 (kumuliert bis 12/2009) und ähnlich 2007 und 2008 ein Süd-Nord-Gefälle (mit Ausnahme von Mecklenburg-Vorpommern) mit den höchsten Verordnungsraten in Bayern, Rheinland-Pfalz und im Saarland (Abb. 13). Der Variationskoeffizient zwischen den Bundesländern erreicht für die Tagesdosen je GKV-Versicherten wie auch die Bruttoumsätze (in Euro) je Versicherten rund 8%. Da Verteilung und Variabilität der Verordnung von Psychopharmaka im Wesentlichen derjenigen im Jahr 2003 entsprechen, dürfte es sich eher nicht um zufällige regionale Schwankungen handeln. Da das Verteilungsmuster der gesamten Arzneimittelverordnungen eher ein Nord-Süd- und ein Ost-West-Gefälle aufweist, liegt wohl kein generell unterschiedliches Inanspruchnahmeverhalten der Bevölkerung für Arzneimittel zugrunde. Ohne Indikationen- und Wirkstoffbezug müssen tragfähige Deutungsversuche scheitern.
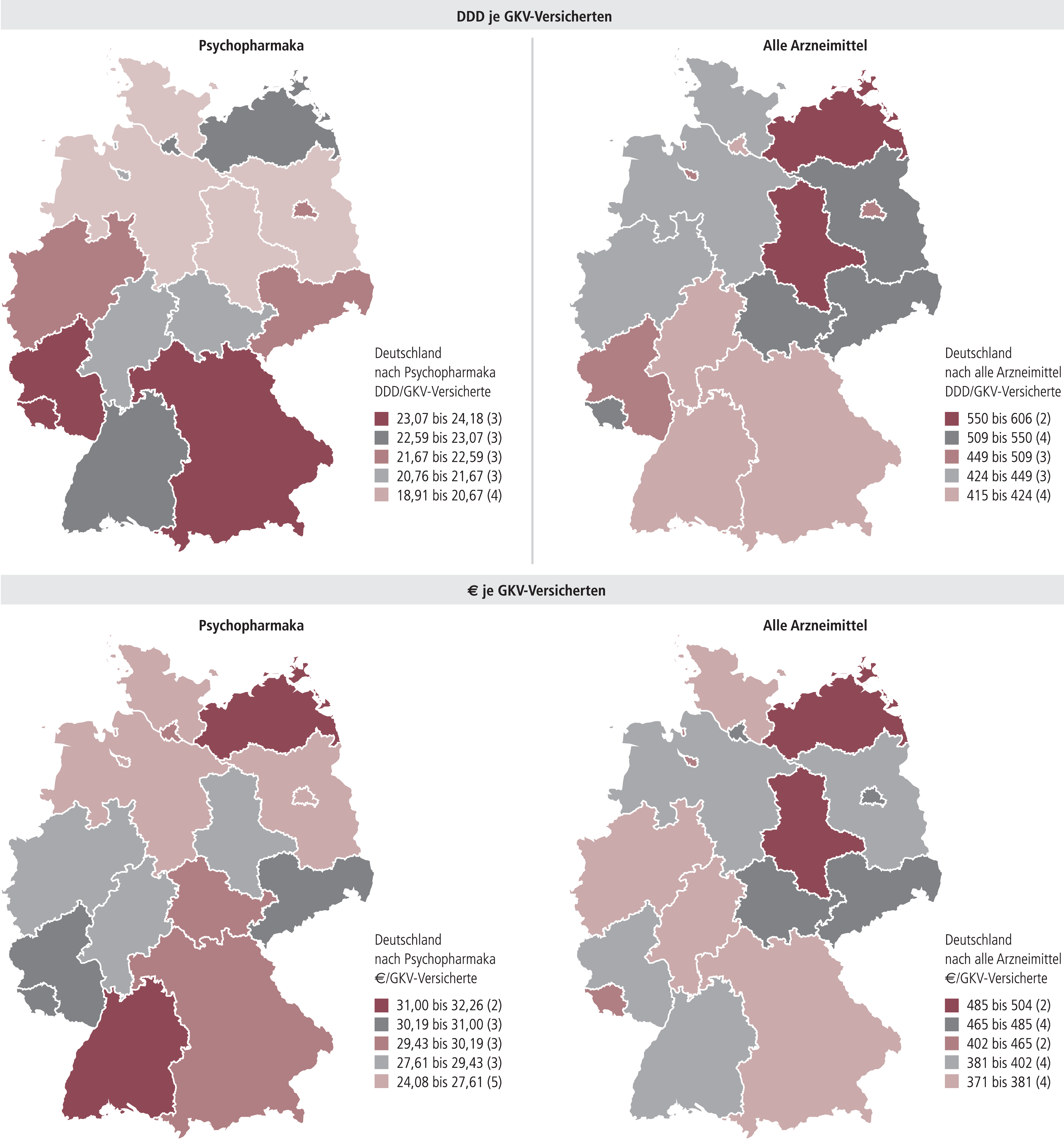
Abb. 13. Verordnungen (DDD) und Ausgaben (brutto) je GKV-Versicherten nach Bundesländern (Stand 12/2009) von Psychopharmaka im Vergleich zu allen Arzneimitteln (GKV-Arzneimittel-Schnellinformation der GKV, GamSi)
Auch bei den Parkinsonmitteln zeigt sich eine erhebliche Variabilität (Variationskoeffizient 16%) der je GKV-Versicherten verordneten Tagesdosen zwischen den Bundesländern, wobei aber eine gute Übereinstimmung des Verteilungsmusters mit dem des Bevölkerungsanteils der über 64-Jährigen erkennbar ist (Abb. 14), so dass die Variabilität grundsätzlich medizinisch plausibel ist. Das davon abweichende Verteilungsmuster der damit verbundenen Ausgaben je GKV-Versicherten (Variationskoeffizient 19%) ist dagegen erklärungsbedürftig.
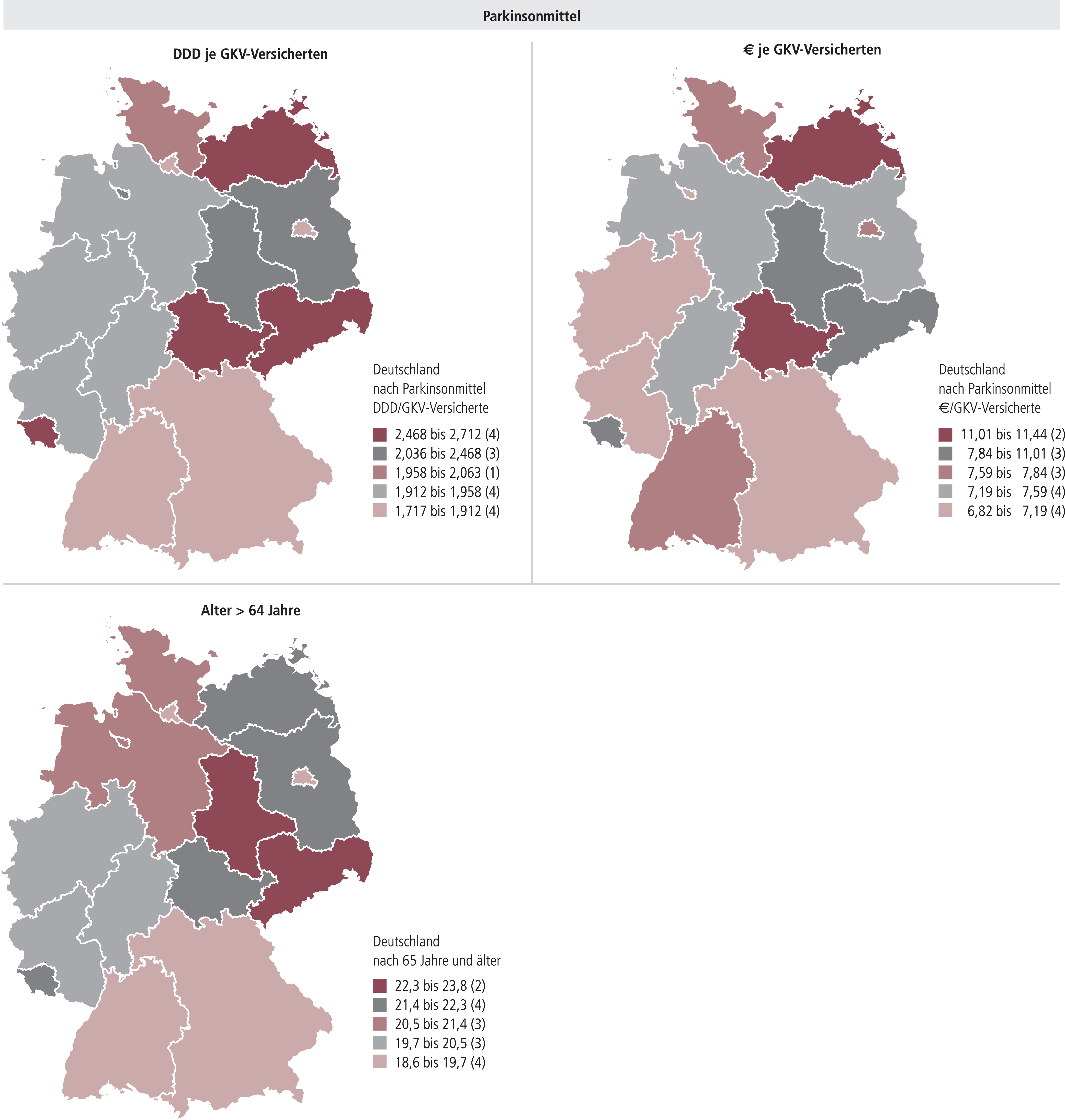
Abb. 14. Verordnungen (DDD) und Ausgaben (brutto) je GKV-Versicherten nach Bundesländern (Stand 12/2009) von Parkinsonmitteln im Vergleich zum Anteil [%] der über 64-Jährigen (GKV-Arzneimittel-Schnellinformation der GKV, GAmSi, bzw. statistisches Bundesamt)
Für die Variabilität der je GKV-Versicherten verordneten Tagesdosen von Antiepileptika und der dafür investierten Ausgaben (Abb. 15; Variationskoeffizient 14% bzw. 15%) ist Plausibilität nicht ohne Weiteres zu erkennen.
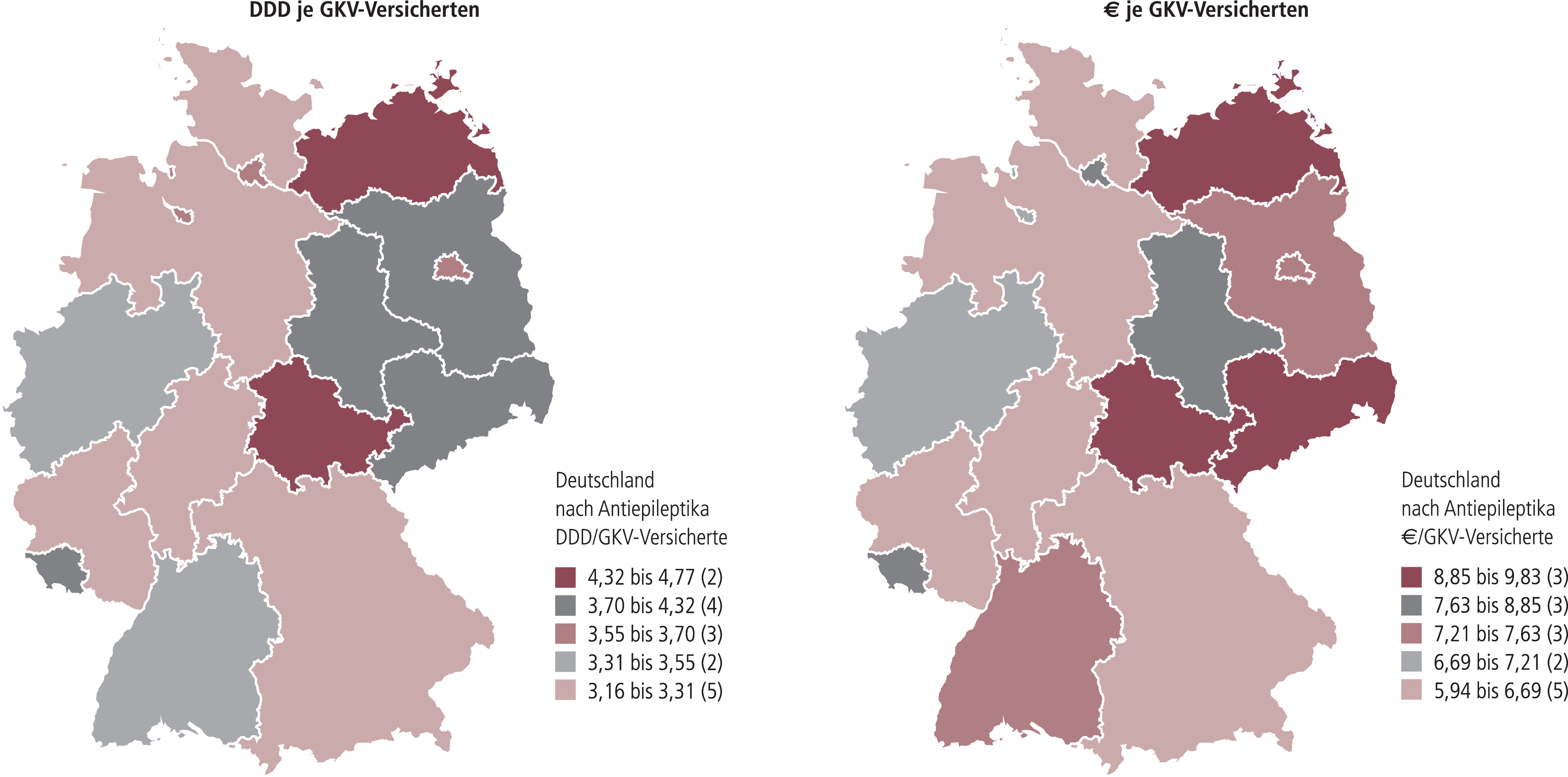
Abb. 15. Verordnungen (DDD) und Ausgaben (brutto) je GKV-Versicherten nach Bundesländern (Stand 12/2009) von Antiepileptika (GKV-Arzneimittel-Schnellinformation der GKV, GAmSi)
Literatur
1. Broich K on behalf of the Committee for Medicinal Products for Human Use (CHMP). Assessment on efficacy of antidepressants. Eur Neuropsychopharmacol 2009;19:305–8.
2. Fritze J. Antidepressiva. In: Nissen G, Fritze J, Trott GE (Hrsg.). Psychopharmaka im Kindes- und Jugendalter. Stuttgart: Urban-Fischer-Verlag, 2004.
3. Fritze J, Aldenhoff J, Bergmann F, Maier W, et al. für die Deutsche Gesellschaft für Psychiatrie, Psychotherapie und Nervenheilkunde (DGPPN) und die Arbeitsgemeinschaft für Neuropsychopharmakologie und Pharmakopsychiatrie (AGNP). CATIE: Die Auswahl von Antipsychotika bei Schizophrenie. Psychoneuro 2005;31:523–5.
4. Fritze J, Schmauß M. Off-Label-Use: Der Fall Methylphenidat. Psychoneuro 2003;29:302–4.
5. Fritze J. Innovative Therapien erfordern zusätzliche finanzielle Ressourcen. Neurotransmitter 2001;12/3:30–43.
6. Fritze J, Aldenhoff J, Bergmann F, Eckermann G, et al. Priorität für atypische Neuroleptika. Psychiatr Prax 2008;35:94–7.
7. Fritze J, Aldenhoff J, Bergmann F, Eckermann G, et al. Wirksamkeit von Antidepressiva – Stellungnahme zu Irving Kirsch. Nervenarzt 2008;79:505.
8. Fritze J. Rahmenvorgaben Arzneimittel 2008 der Spitzenverbände der Krankenkassen und der Kassenärztlichen Bundesvereinigung. Psychoneuro 2008;34:49–50.
9. Fritze J. Psychopharmaka-Verordnungen – Ergebnisse und Kommentare zum Arzneiverordnungsreport 2008. Psychopharmakotherapie 2009;16:121–33.
10. Fritze J, Aldenhoff J, Bergmann F, Eckermann G, et al. Stellungnahme der DGPPN und AGNP zum Abschlussbericht „Bupropion, Mirtazapin und Reboxetin bei der Behandlung der Depression“ des Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG). Nervenarzt 2010;81:367–70.
11. Gaebel W for the German Study Group on First-Episode Schizophrenia. Maintenance treatment with risperidone or low dose haloperidol in first-episode schizophrenia: 1-year results of a randomized controlled trial within the German Research Network on Schizophrenia. J Clin Psychiatry 2007;68:1763–74.
12. Gilbody S, Sheldon T, Wessely S. Should we screen for depression? BMJ 2006;332:1027–30.
13. Kelsey JE, Entsuah R. Int J Neuropsychopharmacol 2002;5(Suppl 1):S207. Abstract P.4.W.031.
14. Kessing LV. Severity of depressive episodes according to ICD-10: prediction of risk of relapse and suicide. Br J Psychiatry 2004;184:153–6.
15. Kiefer F, Jahn H, Tarnaske T, Helwig H, et al. Comparing and combining naltrexone and acamprosate in relapse prevention of alcoholism: a double-blind, placebo-controlled study. Arch Gen Psychiatry 2003;60:92–9.
16. Kirsch I, Deacon BJ, Huedo-Medina TB, Scoboria A, et al. Initial severity and antidepressant benefits: A meta-analysis of data submitted to the Food and Drug Administration. PLoS Med 5(2): e45. doi:10.1371/journal.pmed.0050045.
17. Lyness JM, Heo M, Datto CJ, Ten Have TR, et al. Outcomes of minor and subsyndromal depression among elderly patients in primary care settings. Ann Int Med 2006;144:496–504.
18. Rösner S. Meta-Analyse zur Wirksamkeit von Acamprosat und Naltrexon in der Entwöhnungsbehandlung alkoholabhängiger Patienten. Dissertation zum Erwerb des Doktorgrades der Humanbiologie an der Medizinischen Fakultät der Ludwig-Maximilians-Universität zu München, 2006.
19. Schlander M. Aktuelle Daten zur medizinischen Versorgung von Kindern und Jugendlichen mit ADHS in Deutschland – Administrative Prävalenz, beteiligte Arztgruppen und Arzneimitteltherapie. Psychoneuro 2007;33:412–5.
20. Srisurapanont M, Jarusuraisin N. Opioid antagonists for alcohol dependence. Cochrane Database Syst Rev 2008, Issue 1. Art. No.: CD001867. DOI: 10.1002/14651858.CD001867.pub2.
21. Weinberger MI, Sirey JA, Bruce ML, Heo M, et al. Predictors of major depression six months after admission for outpatient treatment. Psychiatr Serv 2008;59:1211–5.
*Schwabe U, Paffrath D (Hrsg.). Arzneiverordnungs-Report 2009. Berlin-Heidelberg: Springer-Verlag, 2009.
Prof. Dr. med. Jürgen Fritze, Asternweg 65, 50259 Pulheim
Prescribing patterns of psychotropic drugs in Germany: Results and comments to the Drug Prescription Report 2009
The Drug Prescription Report 2009 again questions the adequacy of the considerable absolute increase of the prescription of modern antidepressants as well as the increasing share of modern antipsychotics. Generic prescription and sales of antidepressants are above average and high for neuroleptics. Prescriptions (DDD) of total antidementia drugs have started to rise for the first time since 15 years while the share of modern antidementia drugs is increasing dramatically but covering, however, only about 27% of those in need. The report ignores the majority of the evidence for acamprosate and thus contributes to the undertreatment where only 5% of those potentially profitting are reached. Methylphenidate is growing continuously but the concentration of prescriptions to a minority of physicians is suspect of inadequacy. The heterogeneity of prescribing patterns within Germany needs more in depth clarification and explanation.
Key words: Psychotropic drugs, pharmacoepidemiology
Psychopharmakotherapie 2010; 17(05)
