Priv.-Doz. Dr. Dieter Angersbach, Wolfratshausen
Die Antipsychotika der zweiten Generation haben sich in der Behandlung akuter Manien oder gemischter Episoden als ebenso wirksam gezeigt wie die älteren Substanzen, scheinen jedoch besser verträglich zu sein. So verursachen sie weniger extrapyramidal-motorische Störungen (EPMS) als die älteren Antipsychotika. Trotz dieser Fortschritte in der Entwicklung neuer Substanzen gibt es weiterhin Bedarf an Alternativen, da auch bei den neueren Substanzen schwer tolerierbare Nebenwirkungen, wie Gewichtszunahme und metabolische Störungen auftreten können.
Asenapin hat als Antagonist eine hohe Affinität zu serotonergen, dopaminergen, alpha-adrenergen und histaminergen Rezeptoren. Die Bindung an cholinerge Muscarin-Rezeptoren ist gering.
Asenapin wurde als Sublingual-Tablette entwickelt. Die Substanz wird rasch resorbiert und erreicht bereits nach einer Stunde ihre maximale Plasmakonzentration. In den USA ist Asenapin zur Behandlung der Schizophrenie und manischer/gemischter Episoden der Bipolar-I-Störung zugelassen. Eine europäische Zulassung wurde beantragt.
Es wurden zwei 3-wöchige Studien mit identischem Design zur Akutbehandlung manischer und gemischter Episoden einer Bipolar-I-Störung durchgeführt. Die Ergebnisse einer dieser Studien und einer 9-wöchigen Verlängerungsstudie werden hier vorgestellt. In die Verlängerungsstudie wurden Patienten aus beiden Kurzzeitstudien aufgenommen. Das Studienprogramm wurde von 55 Zentren in Asien, Europa und den USA durchgeführt.
Studiendesign
Das Ziel der 3-armigen Kurzzeitstudien war die Untersuchung der Wirksamkeit und Verträglichkeit von Asenapin in der Akutbehandlung bipolarer manischer und gemischter Episoden im Vergleich zu Plazebo. Ein Behandlungsarm mit Olanzapin wurde zur Kontrolle der Sensitivität des Studiendesigns aufgenommen.
Eingeschlossen wurden adulte Patienten (≥18 Jahre) mit der DSM-IV-Diagnose einer manischen/gemischten Episode einer Bipolar-I-Störung, einem Gesamtscore auf der Young Mania Rating Scale (YMRS) von ≥20, dem Beginn der aktuellen Episode vor ≤3 Monaten und wenigstens einer vorausgegangenen mäßig schweren bis schweren Stimmungsepisode.
Die Patienten wurden in einem Verhältnis von 2:1:2 randomisiert einer doppelblinden Behandlung mit Asenapin, Plazebo oder Olanzapin zugeteilt. Die Asenapin-Dosis war zweimal 10 mg an Tag 1 und danach flexibel zweimal täglich 5 oder 10 mg. Die Olanzapin-Behandlung startete mit 15 mg/Tag an Tag 1 und war danach flexibel (5 bis 15 mg/Tag).
Der primäre Messparameter in der Akut- und der Verlängerungsstudie war die Änderung des YMRS-Scores vom Einschluss bis zum Tag 21 beziehungsweise Tag 84 (bei Teilnahme an der Verlängerungsstudie).
Sekundäre Parameter waren unter anderen die Änderung des Schweregrads der Manie, der Depression und der bipolaren Erkrankung insgesamt, beurteilt mithilfe des klinischen Gesamteindrucks, Version für bipolare Störungen (Clinical global impressionbipolar version, CGI-BP), weiterhin die Änderung des Gesamtscores der Montgomery-Asberg Depression Rating Scale (MADRS) und der Anteil der Responder und Remitter beurteilt nach der YMRS (Reduktion des Scores um ≥50% bzw. Score ≤12).
Zur Bewertung der Verträglichkeit wurden die unerwünschten Ereignisse registriert. Der Schweregrad von EPMS wurde mithilfe der Barnes Akathisia Rating Scale, der Abnormal Involuntary Movement Scale und der Simpson-Angus Scale beurteilt. Weiterhin wurden das Körpergewicht und metabolische Parameter kontrolliert, wie Triglyceride, Lipoproteine, Cholesterol und Glucose.
Das Ziel der 9-wöchigen Verlängerungsstudie war ein Vergleich der Wirksamkeit und Verträglichkeit von Asenapin und Olanzapin. Aufgenommen wurden Patienten, die eine der beiden 3-wöchigen Akutstudien ohne größere Protokollverletzungen abgeschlossen hatten und von denen der Studienarzt annahm, dass sie von einer weiterführenden Behandlung profitieren könnten. Die Patienten der beiden Antipsychotika-Gruppen wurden ohne Entblindung mit derselben Dosis weiterbehandelt. Die Patienten, die bisher Plazebo erhalten hatten, wurden einfachblind mit Asenapin weiterbehandelt und nur in die Verträglichkeitsanalyse einbezogen.
Ergebnisse
Die Intention-to-treat-(ITT-)Population der Akutstudie umfasste 480 Patienten (Plazebo: n=103; Asenapin: n=194; Olanzapin: n=190). Abgeschlossen wurde diese Studie von 62,9% (Asenapin), 61,5% (Plazebo) und 79,6% (Olanzapin) der Patienten. Die mittlere Tagesdosis von Asenapin betrug 18,2±3,1 mg und von Olanzapin 15,8±2,3 mg.
Die Analyse des primären Wirksamkeitsparameters zeigt, dass die Änderungen des YMRS-Gesamtscores vom Einschluss bis zum Tag 21 unter Asenapin (–10,8±0,8) und Olanzapin (–12,6±0,8) signifikant größer waren als unter Plazebo (–5,5±1,0; Abb. 1). Die Überlegenheit von Asenapin und Olanzapin gegenüber Plazebo zeigte sich bereits am 2. Behandlungstag und blieb bis zum Tag 21 durchgehend bestehen.
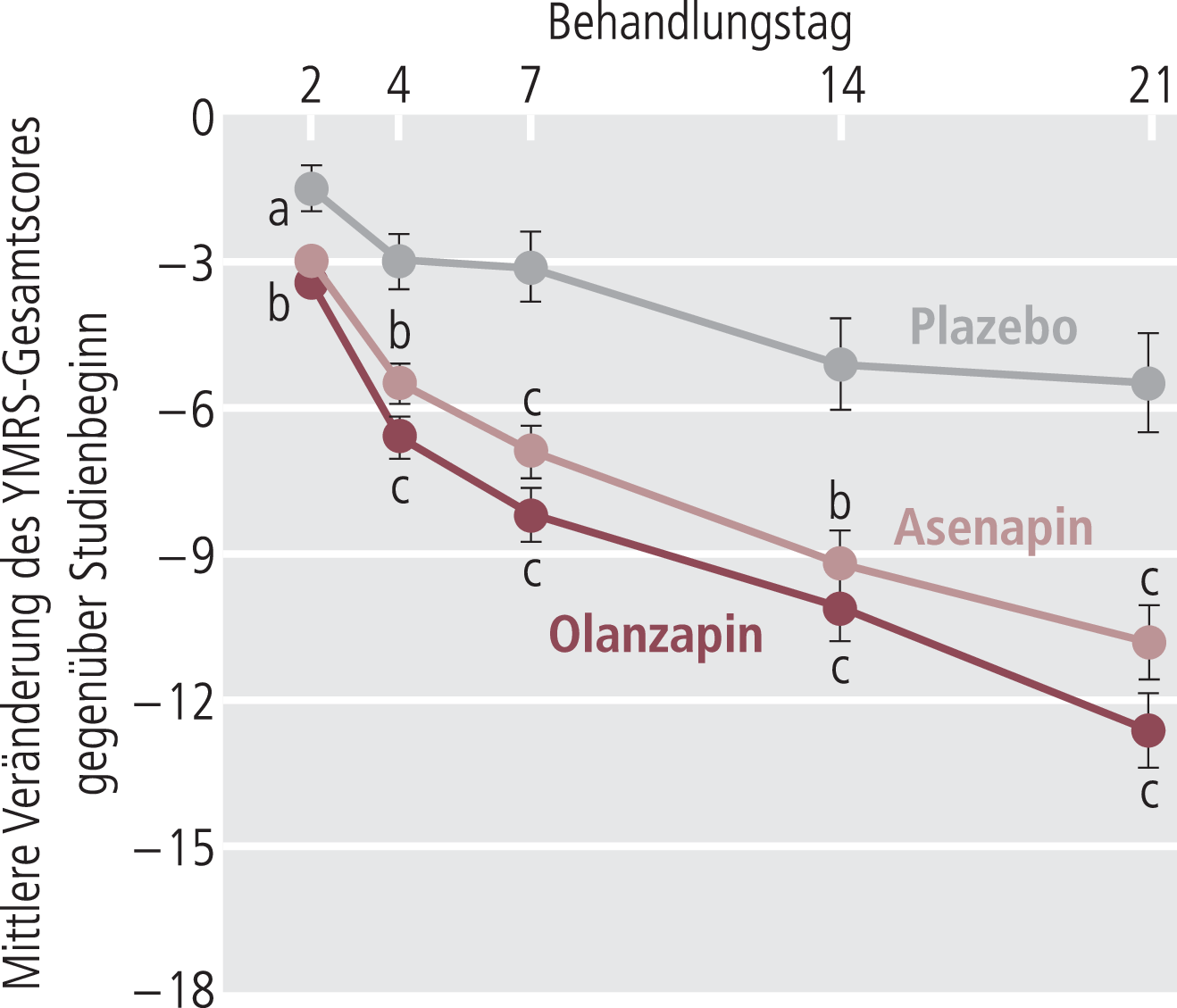
Abb. 1. Änderung des Young-Mania-Rating-Scale-Gesamtscores (ITT-Population; Last-observation-carried-forward-Analyse). a) p≤0,01, b) p≤0,001; c) p≤0,0001, jeweils für aktive Behandlung vs. Plazebo
In einer Post-hoc-Analyse manischer Patienten waren beide Antipsychotika signifikant besser wirksam als Plazebo. Bei Patienten mit einer gemischten Episode war die Wirksamkeit von Olanzapin gegenüber Plazebo signifikant überlegen (p=0,006), während Asenapin nur nahezu signifikant überlegen war (p=0,05).
Asenapin und Olanzapin erreichten zudem signifikant höhere Response- und Remissionsraten als Plazebo (Asenapin: 42,3% und 40,2%; Olanzapin: 50,5% und 39,4%; Plazebo: 25,2% und 22,3%; für Asenapin jeweils p<0,01; für Olanzapin p<0,0001 und p=0,0004).
Im MADRS-Score kam es nur unter Olanzapin zu einem signifikanten Abfall gegenüber Plazebo (p<0,05 an Tag 7, p<0,005 an Tag 21).
In die Verlängerungsstudie wurden aus beiden Akutstudien insgesamt 504 Patienten aufgenommen (Asenapin: n=181; Olanzapin n=229; Plazebo/Asenapin: n=94). Diese Studie beendeten 62% (Asenapin), 64% (Olanzapin) und 53% (Plazebo/Asenapin) der Patienten.
Der mittlere YMRS-Score unter Asenapin und Olanzapin nahm bis zum Tag 84 weiter ab. Die statistische Analyse ergab keinen signifikanten Unterschied zwischen den Behandlungsgruppen. Auch die Responderraten (77% unter Asenapin und 82% unter Olanzapin) und Remitterraten (75% bzw. 79%; LOCF-Analyse [last observation carried forward]) unterschieden sich nicht signifikant. Die CGI-BP-Skalen zeigten ebenfalls keine signifikanten Unterschiede.
Verträglichkeit
In der Akutstudie schieden unter Asenapin 10,3% und unter Olanzapin 4,2% der Patienten wegen unerwünschter Wirkungen vorzeitig aus, in der Verlängerungsstudie waren es 13,3% beziehungsweise 9,6%. Während der 12 Behandlungswochen gab es keine deutlichen Unterschiede in der Häufigkeit unerwünschter Ereignisse zwischen beiden Gruppen; insgesamt traten bei 77% der Asenapin- und bei 78% der Olanzapin-Patienten unerwünschte Ereignisse auf.
Die am häufigsten berichteten Ereignisse unter Asenapin waren Sedierung (14%), Schwindel (13%) und Insomnie (13%) und unter Olanzapin Sedierung (18%), Kopfschmerz (15%) und Gewichtszunahme (14%). EPMS traten unter Asenapin bei 15% und unter Olanzapin bei 13% der Patienten auf. Der Schweregrad der Symptome veränderte sich während der Studie nur wenig.
Die Gewichtszunahme betrug am Ende der Verlängerungsstudie (Tag 84) im Mittel unter Asenapin 1,9±3,92 kg und unter Olanzapin 4,1±5,11 kg. Klinisch signifikant (≥7% des Gewichts bei Einschluss) war die Gewichtszunahme bei 19% der Asenapin- und 31% der Olanzapin-Patienten.
Die Autoren schließen aus den Ergebnissen, dass Asenapin in der Behandlung manischer Symptome bei einer Bipolar-I-Störung wirksam und gut verträglich war.
Kommentar
Die Autoren erwähnen, dass die Ergebnisse beider Kurzzeitstudien vergleichbar sind. Beide Studien belegen also die antimanische Wirksamkeit von Asenapin. In keiner Studie unterschieden sich Asenapin und Olanzapin in ihrer Wirksamkeit. Auch die Verträglichkeit beider Antipsychotika war insgesamt vergleichbar, wobei jedoch die Gewichtszunahme unter Asenapin deutlich geringer war als unter Olanzapin. So bietet sich eine Behandlung mit Asenapin bevorzugt auch bei solchen Patienten an, die zur Gewichtszunahme neigen.
Quellen
1. McIntyre RS, et al. A 3-week, randomized, placebo-controlled trial of asenapine in the treatment of acute mania in bipolar mania and mixed states. Bipolar Disord 2009;11:673–86.
2. McIntyre RS, et al. Asenapine versus olanzapine in acute mania: a double-blind extension study. Bipolar Disord 2009;11:815–26.
Psychopharmakotherapie 2010; 17(03)
