Christine Vetter, Köln
Bei bipolaren Störungen besteht eine besondere Herausforderung darin, die manischen Phasen adäquat zu behandeln, ohne jedoch den Patienten in eine Depression zu treiben. Umgekehrt müssen depressive Phasen so therapiert werden, dass die Stimmung sich aufhellt, der Patient aber nicht in die Manie „switcht“. Die erfolgreiche Behandlung der Depression ist für die Patienten mindestens ebenso bedeutsam wie die Therapie der Manie, da sie weit mehr Zeit in einer depressiven Stimmung verbringen und diese zudem als belastender erleben als die Manie. Im Durchschnitt knapp ein Zehntel ihrer Zeit leiden die Patienten dabei sogar unter einer erhöhten Suizidneigung, so dass der depressiven Phase durchaus eine hohe Relevanz zukommt.
Wirksam auf das gesamte Symptomspektrum
Das ideale Therapeutikum sollte deshalb einerseits antimanisch wirksam sein, andererseits aber auch eine antidepressive Wirkung vermitteln. Es sollte zur Rezidivprophylaxe genutzt werden können und auch bei Rapid Cycling wirken und einfach anzuwenden sein. Quetiapin kommt diesen Forderungen nahe, wie die Studien, die der Zulassungserweiterung zugrunde liegen, belegen.
Dass nun auch schwere Depressionen mit dem Atypikum behandelt werden können, vereinfacht die Therapie, und zwar insbesondere bei älteren Patienten. Bei diesen sind die einzelnen Krankheitsphasen in aller Regel kürzer als in jungen Jahren, die Zyklen treten in kürzeren Abständen zueinander auf, was die Behandlung nicht selten problematisch macht. Da der schweren Manie oft eine schwere Depression folgt, ist therapeutisch ein Wirkstoff sinnvoll, der bei guter antimanischer Wirksamkeit nicht etwa eine Depression begünstigt, sondern dieser sogar entgegenwirkt.
Die antimanische Wirkung von Quetiapin ist bereits länger belegt, wobei bereits ab dem zweiten Einnahmetag eine deutliche Besserung der Symptomatik erwartet werden kann. Inzwischen ist auch die langwirksame Form des Wirkstoffs (Seroquel Prolong®) zur Therapie manischer Episoden bei bipolaren Störungen zugelassen. Es liegen darüber hinaus fünf Doppelblindstudien vor, die dem Atypikum auch eine nachhaltige antidepressive Wirkung bescheinigen, die sogar einem modernen Serotonin-Wiederaufnahmehemmer ebenbürtig ist. Die antidepressiven Effekte betreffen alle Kernsymptome der Depression und werden bereits in der ersten Behandlungswoche deutlich (siehe Kasten und Abb. 1).
Klinische Studien zum Einsatz von Quetiapin bei Bipolarstörungen
|
BOLDER I und II In der BOLDER-I-Studie (Bipolar depression) wurden 502 Patienten mit Bipolar-I- oder Bipolar-II-Störung acht Wochen lang Plazebo-kontrolliert mit 300 oder 600 mg Quetiapin täglich behandelt. Primärer Endpunkt war der MADRS-Gesamtscore (Montgomery-Asberg-Depressionsskala), der in beiden Dosisgruppen statistisch signifikant (p < 0,001) gegenüber Plazebo gebessert wurde. Verbesserungen wurden in allen Bereichen der depressiven Symptomatik gesehen, die Wirksamkeit war bereits nach der ersten Behandlungswoche Plazebo statistisch signifikant überlegen. Die Daten wurden in der Studie BOLDER II bei 509 Patienten mit bipolarer Erkrankung (I oder II) bestätigt mit ebenfalls signifikanter Besserung des MADRS gegenüber Plazebo. Eine dritte Studie mit Quetiapin als Retardformulierung bestätigte ebenfalls die antidepressive Wirksamkeit des Atypikums gegenüber Plazebo. Langzeitdaten der BOLDER-II Studie über 52 Wochen belegen zudem ein deutlich geringeres Rückfallrisiko unter Verum gegenüber Plazebo. |
|
EMBOLDEN I und II In den beiden Studien EMBOLDEN I und II (Efficacy of monotherapy seroquel in bipolar depression) wurde Quetiapin bei Patienten mit Bipolar-I- oder Bipolar-II-Erkrankung gegen eine aktiv wirksame Medikation geprüft. In der Studie EMBOLDEN I erhielten 783 Patienten entweder 300 mg oder 600 mg Quetiapin täglich, Lithium oder Plazebo. Primärer Zielparameter war ebenfalls der MADRS und es zeigte sich eine statistisch signifikante Reduktion des Scores gegenüber Plazebo, wobei die Reduktion mit Quetiapin ausgeprägter war als mit Lithium, wenngleich dieser Unterschied nicht signifikant war. In der Studie EMBOLDEN II wurden 700 Patienten mit 300 oder 600 mg Quetiapin oder mit Paroxetin oder Plazebo behandelt. Das Ergebnis fiel vergleichbar aus mit signifikanter Überlegenheit des Atypikums gegenüber Plazebo. Quetiapin senkte den MADRS außerdem stärker als Paroxetin, der Unterschied war aber ebenfalls nicht statistisch signifikant. |
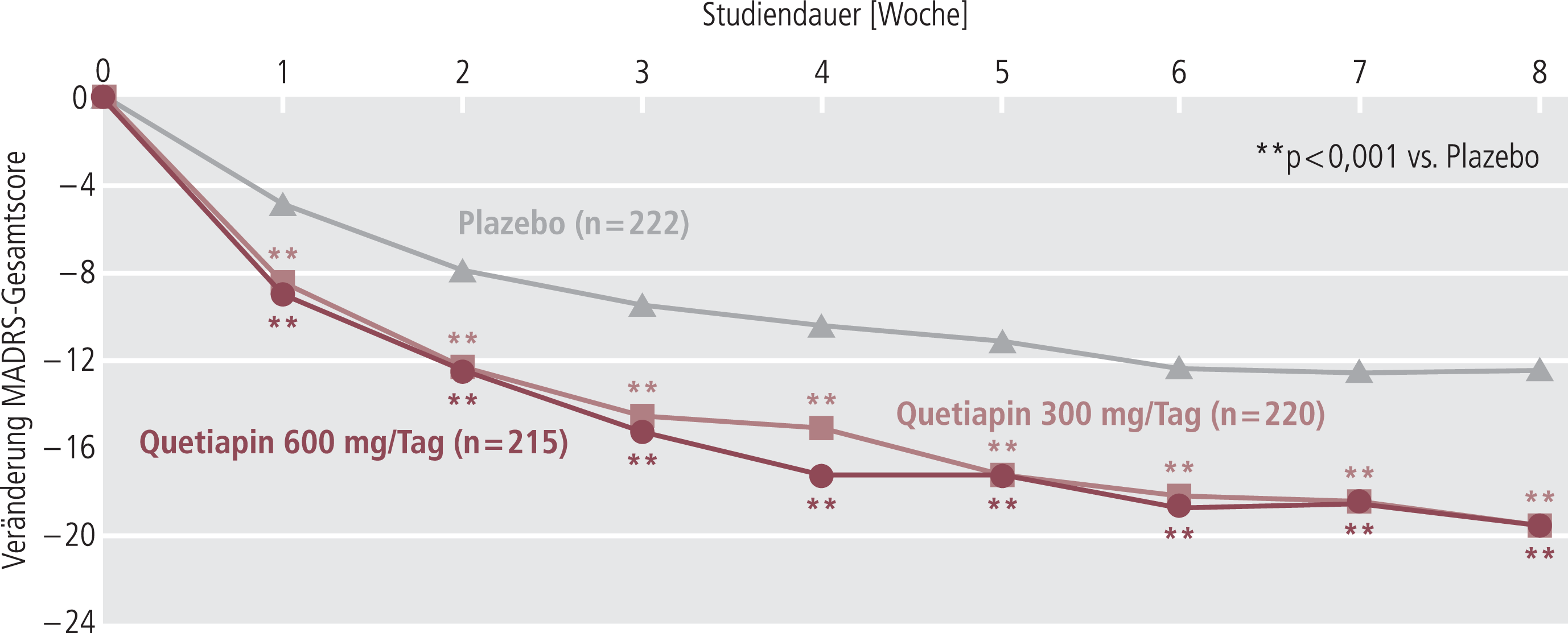
Abb. 1. Antidepressive Wirkung von Quetiapin bei Patienten mit Bipolarstörung; Ergebnisse der BOLDER-I-Studie [Weisler et al., J Clin Psychiatry 2008]
Umfassende Transmitter-Modulation
Die gute klinische Wirksamkeit von Quetiapin auf das gesamte Spektrum der Symptome bei bipolaren Störungen kann nicht ohne Weiteres als Klasseneffekt der atypischen Antipsychotika angesehen werden, da die einzelnen Vertreter dieser Wirkstoffgruppe sich in ihrem Wirkungsmechanismus unterscheiden. Die gleichzeitige antimanische wie auch antidepressive Wirksamkeit von Quetiapin scheint dabei durch das Zusammenspiel mit dem aktiven Metaboliten Norquetiapin bedingt zu sein. Norquetiapin ist ein potenter Noradrenalin-Wiederaufnahmehemmer, so dass beide Wirkstoffe zusammen genommen den Affekt und die Emotionalität über Serotonin, Noradrenalin und Dopamin zu modulieren scheinen.
Zu Quetiapin liegen mittlerweile auch zwei Studien mit Langzeitbeobachtung über ein Jahr nach erfolgreicher Behandlung einer Bipolarstörung vor. Sie belegen, dass die Patienten unter dem Atypikum seltener erneut Symptome entwickeln als in einer Plazebo-behandelten Kontrollgruppe.
Quelle
Prof. Dr. med. Thomas Schläpfer, Bonn, Prof. Dr. med. Peter Bräunig, Berlin, Pressekonferenz „Neue Therapieoption bei bipolaren Störungen“, Bonn, 13. Februar 2009, veranstaltet von Astra Zeneca.
Psychopharmakotherapie 2009; 16(03)
