Helmut Hausner, Markus Wittmann, Göran Hajak und Ekkehard Haen, Regensburg, für die AGATE*, Sanitätsrat Dr. H.-D. Schulz, Klosterstraße 14, 17207 Röbel/Müritz
Frauen und Männer sind während ihres ganzen Lebens für psychische Erkrankungen in unterschiedlichem Maße anfällig [1, 5, 9]. Während Frauen eher zu Depressionen, Angststörungen und somatoformen Erkrankungen neigen [2, 7], finden sich bei Männern beispielsweise gehäuft Suchterkrankungen oder dissoziale Persönlichkeitsstörungen. Vor diesem Hintergrund stellt sich die Frage, ob sich auch in der medikamentösen Verordnungspraxis bei stationär psychiatrisch betreuten Patienten geschlechtsspezifische Unterschiede finden lassen. Insbesondere legt die klinische Erfahrung die Vermutung nahe, dass Frauen in stärkerem Maße als Männer vom Phänomen der Polypharmazie betroffen sind.
Methode
Die Arbeitsgemeinschaft Arzneimitteltherapie bei psychiatrischen Erkrankungen (AGATE) ist ein Zusammenschluss von 28 psychiatrischen Kliniken (Stand: März 2004) zur Qualitätssicherung in der Psychopharmakotherapie. Die Kliniken erheben unter anderem an zwei Stichtagen jährlich patientenbezogen und pseudonymisiert die aktuelle Tagesmedikation aller stationär behandelten Patienten [3, 6; www. amuep-agate.de]. Aus den Stichtagserhebungen der Jahre 1999 bis 2004 wurde die Geschlechtsverteilung der Verordnungen bezogen auf die Gesamtheit aller erfassten stationär-psychiatrischen Patienten sowie den Diagnosegruppen Schizophrenie und Depression ermittelt. Die Daten wurden mit zweiseitigem χ2-Test untersucht, das Signifikanzniveau auf p<0,05 festgelegt.
Ergebnisse
Zwischen 1999 und 2004 wurden in den beteiligten psychiatrischen Kliniken bei 72260 Patienten (Männer: 54,4%; Frauen 45,5%) im Rahmen der halbjährlichen Stichtagserhebungen 232 285 Verordnungen eines Medikaments erfasst. Dabei entfielen 108995 (47%) der Verordnungen auf Männer und 123026 (53%) auf Frauen. Damit erhielten Männer im Schnitt 2,8 unterschiedliche Substanzen am Tag, Frauen dagegen 3,7 verschiedene Wirkstoffe. Dieser Geschlechtsunterschied ist auf dem Niveau von 0,05 signifikant (χ2 =569; p<0,001).
Greift man aus der oben beschriebenen Stichtagsgesamtheit die Diagnosegruppe der schizophrenen Psychosen (ICD-9: 295,0–295,9 und ICD-10: F20.0–F20.6) heraus, so werden noch 19720 (27,3%) Patienten erfasst, davon 11504 (58,3%) Männer und 8202 (41,6%) Frauen. Auf die männlichen Patienten entfielen dabei 35105 (55,7%) Verordnungen eines Medikaments, auf die Gruppe der weiblichen Patienten 27755 (44,3%) Verordnungen. Somit erhielten an einer Schizophrenie erkrankte Männer täglich 3,0 verschiedene Substanzen verordnet, Frauen hingegen 3,4 verschiedene Wirkstoffe. Auch dieser Geschlechtsunterschied ist auf dem Niveau von 0,05 signifikant (χ2 =178; p<0,001).
Wird ausschließlich die Diagnosegruppe Depression (ICD-9: 296,2–296,3 und ICD-10: F32.0–F33.9) betrachtet, so werden 8481 (11,7%) Patienten erfasst, davon 2869 (33,8%) Männer und 5609 (66,1%) Frauen. Auf die männlichen Patienten entfielen dabei 11356 (30,8%) Verordnungen eines Medikaments, auf die Gruppe der weiblichen Patienten 25523 (69,2%) Verordnungen. Somit erhielten an einer Depression erkrankte Männer täglich 4,0 verschiedene Substanzen verordnet, Frauen hingegen 4,6 verschiedene Wirkstoffe. Der auftretende Geschlechtsunterschied ist auf dem Niveau von 0,05 signifikant (χ2 =153; p<0,001) (Abb. 1).
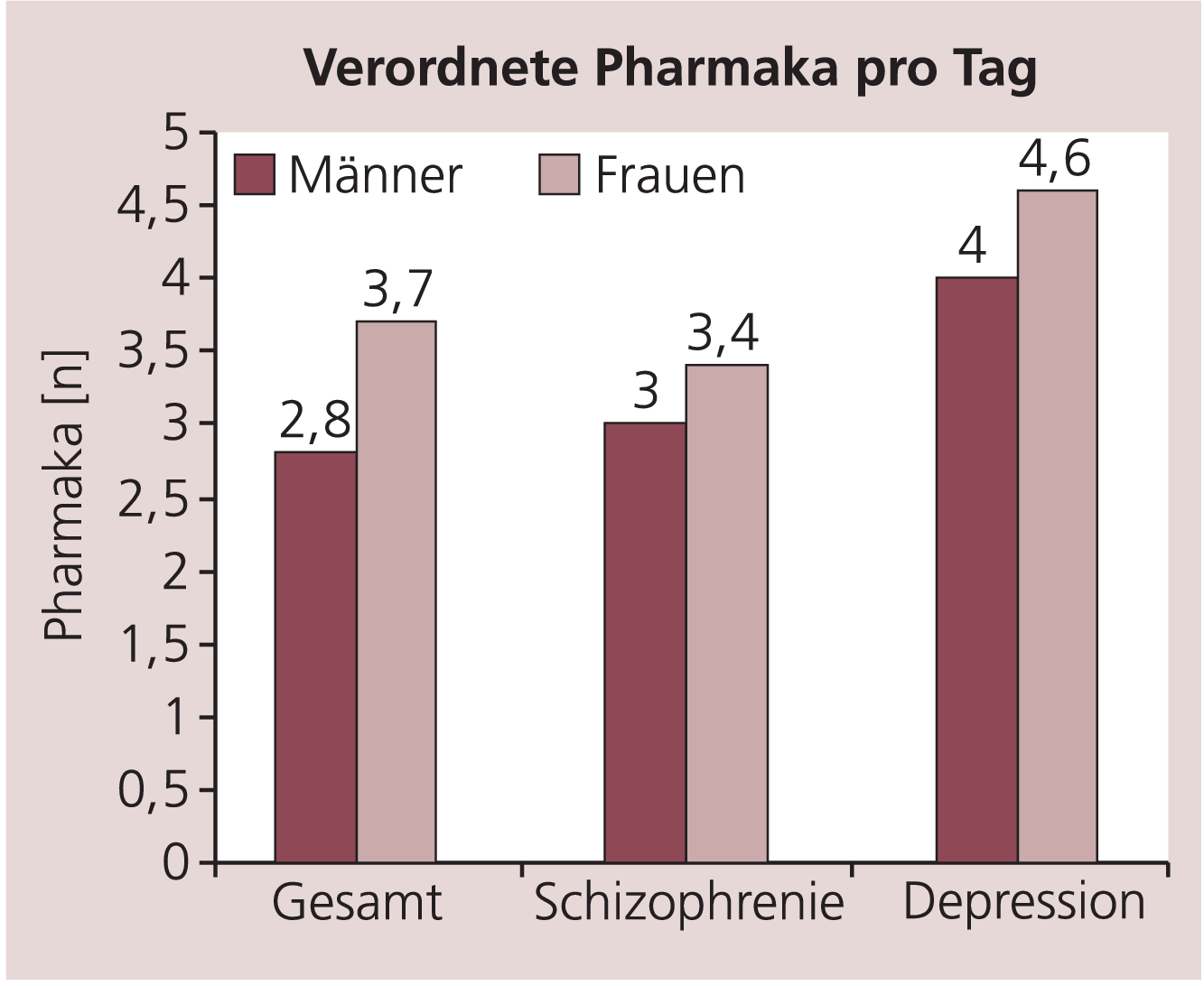
Abb. 1. Verordnete Pharmaka pro Tag
Diskussion
Die geschlechterdifferenzierende Auswertung der AGATE-Stichtagserhebungen 1999 bis 2004 hinsichtlich der Verordnungspraxis bestätigt den klinischen Eindruck, dass stationär psychiatrisch betreute Frauen in stärkerem Maße von Polypharmazie betroffen sind als Männer. Dieser Effekt – der bezogen auf das gesamte Patientenkollektiv eine Stärke von beinahe einer zusätzlichen Wirkstoffgabe pro Tag erreicht (Männer: 2,8 Verordnungen; Frauen: 3,7 Verordnungen) – findet sich auch in den wichtigen Diagnosegruppen Schizophrenie und Depression wieder. Aufgrund des großen Stichprobenumfangs ist hier neben der leicht zu erzielenden statistischen Signifikanz auch auf die erhebliche Effektstärke von 0,55 Verordnungen täglich bei Depressionen und 0,34 Verordnungen täglich bei Schizophrenien hinzuweisen. Polypharmazie bei Frauen ist also kein Diagnoseartefakt infolge der männlichen Dominanz bei Suchterkrankungen, die üblicherweise unter geringem Pharmakaeinsatz therapiert werden. Der erhobene Befund lässt allerdings keinesfalls den Schluss zu, dass das Geschlecht als Ursache der unterschiedlichen Verordnungspraxis anzusehen ist. Vielmehr beschreibt er lediglich das konkrete Ausmaß der Betroffenheit der Geschlechter vom Risikofaktor Polypharmazie [11]. Aufgrund der Geschlechtsunterschiede bei der hormonellen und enzymatischen Ausstattung kann die Hypothese formuliert werden, dass sich das Geschlecht auch auf Art und Umfang unerwünschter Interferenzeffekte bei der parallelen Verstoffwechselung von Pharmaka auswirkt [8]. Dies hätte als Konsequenz, dass der Geschlechtsverteilung des Phänomens Polypharmazie – unabhängig von weiteren Einflussgrößen – klinische Bedeutung zukommt. Als Indiz hierfür mag die Beobachtung gewertet werden, dass 61,3% aller UAW-Meldungen im AGATE-System auf Frauen entfallen (Stand: März 2005), aber nur 45,5% der Patienten weiblich sind. Hier erscheinen weitere Untersuchungen sinnvoll [4, 10].
Literatur
1. Andreasen N. Vulnerability to mental illnesses: gender makes a difference. Am J Psychiatry 2005;162:211–3.
2. Bebbington PE. The origins of sex differences in depressive disorder: bridging the gap. Int Rev Psychiatry 1996;8:295–33.
3. Bender S, Grohmann R. Quality assurance in psychopharmalogical treatment: the AMSP drug safety program. Psycho 2001;27:198–204.
4. Drici M, Clement N. Is gender a risk factor for adverse drug reactions? Drug Saf 2001; 24:575–85.
5. Ernst C. Die bessere und die schlechtere Hälfte? Geschlechtsunterschiede in der Prävalenz psychischer Krankheiten. In: Riecher-Rössler A, Rohde A (Hrsg.). Psychische Erkrankungen bei Frauen. Basel: Karger, 2001:47–61.
6. Haen E. Qualitätssicherung in der Psychopharmakotherapie. Neurotransmitter 2004;7/8: 37–43.
7. Weissman MM, Klerman GL. Sex differences and the epidemiology of depression. Arch Gen Psychiatry 1977;3:98–112.
8. Müller M, Regenbogen B. Gender aspects in the clinical treatment of schizophrenic inpatients with amisulpride: A therapeutic drug monitoring study. Pharmacopsychiatry 2006;39:41–6.
9. Leung A, Chue P. Sex differences in schizophrenia, a review of the literature. Acta Psychiatr Scand Suppl 2000;401:3–38.
10. Rademaker M. Do women have more adverse drug reactions? Am J Clin Dermatology 2001;2:349–51.
11. Seeman M. Gender differences in the prescribing of antipsychotic drugs. Am J Psychiatry 2004;161:1324–33.
* Mitglieder der Arbeitsgemeinschaft Arzneimitteltherapie bei psychiatrischen Erkrankungen (AGATE): KH Agatharied (Fr. Dr. I. Lemke), SKH Arnsdorf (Hr. CA Dr. DP. H. Heilemann), BK Ansbach (Fr. Dr. B. Mößner-Haug), BKH Augsburg, (Hr. Dr. T. Messer), BKH Bamberg (Fr. Dr. C. Bauer), BKH Bayreuth (Hr. Dr. C. Franke), Bavaria Klinik Kreischa (Fr. Dr. P. Behnert), Tagesklinik Cham (Hr. Dr. M.. Dobmeier), Danuvius Klinik (OA Dr. R. Doerr), Klinikum am Europakanal Erlangen (Hr. CA Prof. Schneider), Frankenalb Klinik Engelthal (Fr. Dr. U. Reichert), Furtbacher Krankenhaus (Fr. Dr. D. Gangnus), Inn-Salzach-Klinikum, Gabersee (Hr. Dr. C. Steinmann), BKH Günzburg (Hr. Dr. M. Jäger), Christophsbad Göppingen (CA PD Dr. L. Hermle), BKH Haar (Hr. Dr. Pfeiffer), NLK Hildesheim (Hr. Dr. Andreas Töpperwien), Klinik Höhenried (Hr. Dr. T. Leitz), BKH Ingolstadt (Fr. Dr. I. Mußmächer u. Hr. Dr. R. Schuler), BKH Kaufbeuren (Hr. Dr. G. Eckermann), BKH Kempten (CA PD Dr. P. Brieger), Waldkrankenhaus Köppern (Hr. CA Prof. Dr. Schiller), BZK Landsberg (Hr. Dr. P. Lauer), BKH Landshut (Hr. Dr. H. Haag), BKH Lohr (Hr. Dr. W. Gsell), BKH Mainkofen (Hr. Dr. Groß), BKH Memmingen (Hr. Dr. T. Möller), Klinikum Nürnberg Nord (Hr. Dr. Waimer), BKH Obermain (Hr. Dr. Baumann), BZK Regensburg (Hr. Dr. M. Wittmann u. Hr. Dr. H. Hausner), BKH Rehau (Hr. Dr. Moder), Reha Zentrum Isarwinkel Bad Tölz (Hr. G. Winkler), Klinikum Schwerin (Hr. Dr. L. Drach), BKH Straubing (Hr. Dr. R. Müller), Krankenhaus St. Elisabeth (Hr. Dr. W. Paulus), BKH Taufkirchen (Fr. Dr. S. Apelt), KH Weißenau (Prof. Dr. T. Steinert), BKH Werneck (Hr. Dr. C.-P. Ostermeier), BKH Wöllershof (Fr. Dr. T. Kirchner)
Dr. med. Dr. jur. Helmut Hausner, Dr. med. Markus Wittmann, Prof. Dr. med. Göran Hajak, Prof. Dr. med. Dr. rer. nat. Ekkehard Haen, Klinische Pharmakologie, Klinik und Poliklinik für Psychiatrie, Psychosomatik und Psychotherapie der Universität Regensburg, Universitätsstr. 84, 93053 Regensburg, E-Mail: helmut.hausner@medbo.de
PPT – Leserforum
Residualschizophrenie und atypische Neuroleptika
Berichtet wird über zwei chronisch schizophrene Patienten mit deutlicher Negativsymptomatik, die aus- und einschleichend von traditionellen Neuroleptika auf ein atypisches Neuroleptikum umgestellt wurden.
Ein männlicher, 36-jähriger Patient, der seit zwölf Jahren an einer paranoiden Schizophrenie litt, hatte in den letzten zehn Jahren alle vier Wochen anfangs 25 mg und zuletzt 50 mg Fluphenazin-Depot-Injektionen und täglich 4 mg und zuletzt 8 mg Biperiden erhalten. Allmählich wurde er auf nur 400 mg Amisulpirid pro Tag umgestellt.
Ein zweiter, männlicher, 48-jähriger Patient mit einer katatonen Schizophrenie seit 29 Jahren hatte in den letzten sechs Jahren täglich 20 bis 25 mg Haloperidol, 50 bis 75 mg Promethazin und 8 mg Biperiden bekommen. Die Umstellung erfolgte auf 6 mg Risperidon pro Tag.
Beide atypischen Neuroleptika haben ähnliche Rezeptorbindungsprofile. Die orale Einnahme war durch die Angehörigen und das Heimpersonal gewährleistet. Das Umgebungsmilieu sowie die Begleittherapien wurden nicht geändert.
Nach sieben bis acht Wochen erfuhren diese beiden Patienten eine leichte Agitiertheit und Antriebssteigerung, was sie beunruhigte und ihnen nicht behagte. Dagegen waren sowohl der Behandler als auch die Angehörigen und Betreuer über das objektiv etwas gebesserte energetische Potenzial erfreut. Beide Probanden wünschten wieder ihre alten Neuroleptika, die sie dann auch erhielten. Die geringen extrapyramidalen Begleitwirkungen störten sie nicht so sehr. Ihnen sagten die jahrelangen Minussymptome mehr zu.
Bei dem erstgenannten Patienten, der Amisulpirid erhalten hatte, wurde nach zwei Jahren nochmals eine allmähliche Umstellung versucht, wobei er nunmehr ausschließlich 4 mg Risperidon pro Tag erhielt. Nach rund acht Wochen kam es bei ihm wieder zur Getriebenheit, Affekt- und Antriebsverbesserung. Er wollte erneut seine ursprünglichen Antipsychotika haben.
Einzelne Neuroleptika der zweiten Generation mit ihrer möglichen Besserung der Negativsymptomatik können gegebenenfalls in Einzelfällen die subjektiv empfundene Lebensqualität bei Patienten mit einer Residualschizophrenie etwas verschlechtern.
Sex differences in psychiatric polypharmacy
Background: It is presumed that women are more often affected by polypharmacy than men. This assumption could be important because of hormonal and constitutional gender differences influencing pharmacodynamic and pharmacokinetic factors. The aim of this study was to test the hypothesis that multi drug use of hospitalised psychiatric patients shows sex differences.
Methods: Using the AGATE census days for prescription of drugs to inpatients in 1999–2004, we examined the relationship between sex and drug use. Data were analysed by chi-square test (2-sided) using SPSS.
Results: Overall 72,260 patients were evaluated at the 12 census days during the 6 years. Female patients had prescribed significantly more drugs than male patients (F: 3.7 per day; M: 2.8 per day; p<0.001). There was a similar finding in the subanalysis of patients suffering from schizophrenia (F: 3.4 per day; M: 3.0 per day; p<0.001) or depression (F: 4.6 per day; M: 4.0 per day; p<0.001).
Conclusions: Hospitalised women with mental disorder are more often affected by polypharmacy than men.
Keywords: AGATE, polypharmacy, gender
Psychopharmakotherapie 2008; 15(01)
