Dr. Maja M. Christ, Stuttgart
In Deutschland leben schätzungsweise 220 000 Patienten mit Morbus Parkinson. Aufgrund der Veränderung der Altersverteilung rechnet man in den kommenden Jahren mit einem deutlichen Anstieg der Inzidenz [3]. Nach derzeitigem Kenntnisstand handelt es sich um eine Multisystem-Degenerationserkrankung: Neben dem dopaminergen System sind auch verschiedene nicht-dopaminerge Neurotransmittersysteme beteiligt. Klinische Symptome treten meist erst dann auf, wenn bereits 80 % des striatalen Dopamingehalts fehlen.
Im fortgeschrittenen Stadium kann es zu Off-Phasen kommen, in denen sich die Symptome trotz optimaler Therapie nicht ausreichend kontrollieren lassen.
Dualer Wirkungsmechanismus: Safinamid reduziert Off-Phasen
Ein hochspezifischer Monoaminoxidase(MAO)-B-Inhibitor ist das seit 2015 als Add-on zu einer Levodopa-Therapie zugelassene Safinamid (Xadago®). Neben der präsynaptischen Blockade der Dopamin-Wiederaufnahme wirkt es antiglutamaterg über Blockade der spannungsabhängigen Natriumkanäle. Prof. Dr. Karla Eggert, Marburg, stellte auf dem DGN-Kongress u. a. die Ergebnisse der Studien 016 und 018 und daraus resultierenden Post-hoc-Analysen vor. Die Patienten der 016-Studie waren mit Levodopa und anderen Dopaminergika vorbehandelt und erhielten 1 : 1 : 1 randomisiert 50 mg/Tag, 100 mg/Tag Safinamid oder Placebo. Primäre Endpunkte waren die Veränderung der täglichen On-Zeit (016) und die Veränderungen auf der Dyskinesia Rating Scale (DRS) im On (018). 74 % der Patienten hatten zu Beginn der Studie nur leichte oder gar keine Dyskinesien, sodass wenig Raum für Verbesserungen bestand. Daher wurde eine Post-hoc-Analyse durchgeführt: Bei den 242 Patienten mit moderaten bis schweren Dyskinesien bei Studienaufnahme (DRS 4) ergab sich unter 100 mg/Tag Safinamid eine signifikante Verbesserung (DRS nach 24 Monaten: 6,4 vs. 7,0; p = 0,0317). Auch Faktoren wie emotionales Wohlbefinden und Depressionen wurden signifikant verbessert, wie Post-hoc-Analysen ergaben.
Die Reduktion der Off-Zeiten war ähnlich wie bei anderen Add-on-Therapien zu Levodopa, darunter Opicapon, Rasagilin oder Entacapon (Abb. 1).
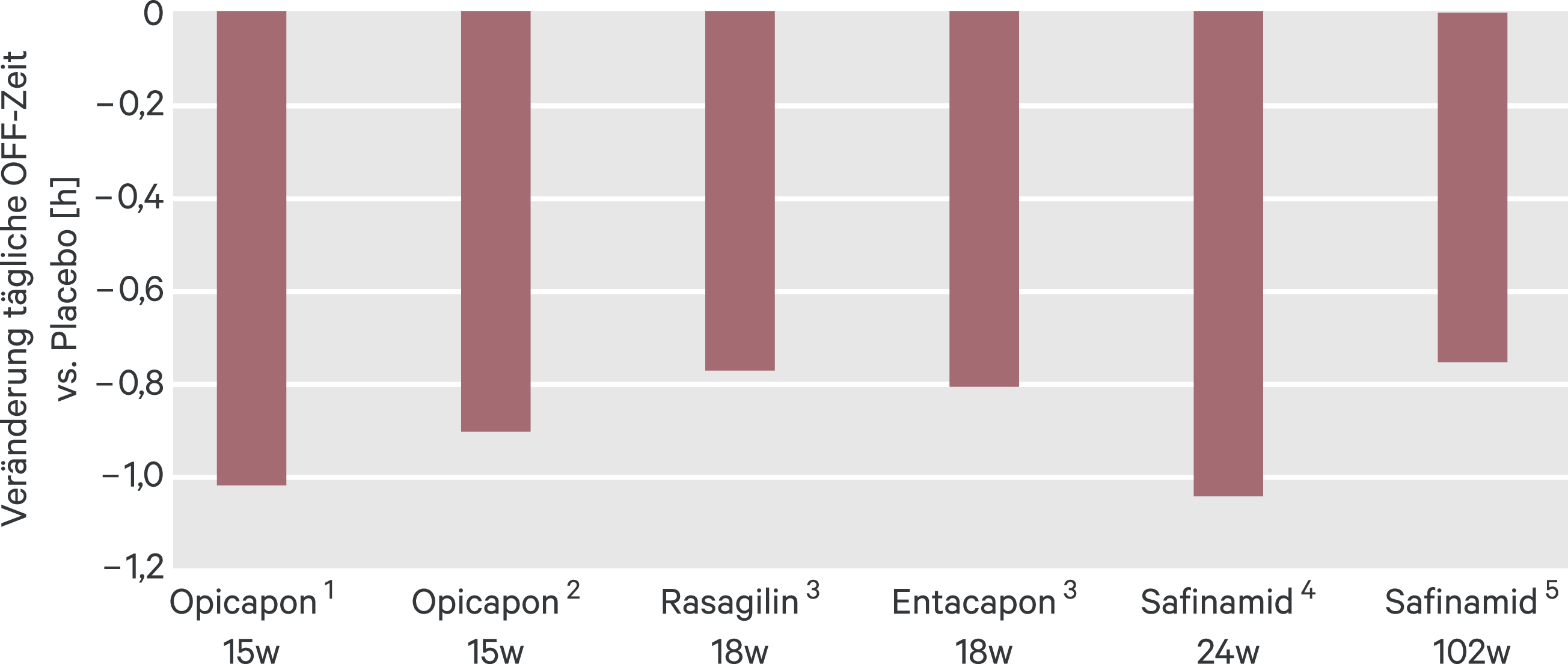
Abb. 1. Parkinson-Krankheit: Reduktion der Off-Zeit durch verschiedene Add-on-Arzneimittel zu Levodopa. Der Vergleich basiert auf unterschiedlichen Studien, die nicht mit der Zielsetzung eines Vergleichs initiiert wurden. 1 BIPARK I [Ferreira JJ, et al. Lancet Neurol 2016]; 2 BIPARK II [Lees AJ, et al. JAMA Neurol 2017]; 3 LARGO [Rascol O, et al. Lancet 2005]; 4 SETTLE [Schapira AH, et al. JAMA Neurol 2017]; 5 Studie 018 [Borgohain R, et al. Mov Disord 2014]
Weniger Schmerzen, weniger Dysfunktion
Schmerzen waren unter Safinamid nach 24 Wochen signifikant geringer als unter Placebo, wie Prof. Dr. Heinz Reichmann, Dresden, ausführte: Patienten, die Safinamid nahmen, benötigten etwas seltener (24 % vs. 30 %) und auch weniger Analgetika (gepoolte Daten der Zulassungsstudien 016 und SETTLE).
Guerra et al. untersuchten bei Patienten mit Parkinson-Syndrom und Levodopa-induzierten Dyskinesien verschiedene fazilitatorische intrakortikale Schleifen im primären Motorkortex (M1) [4]. Die Patienten hatten eine abnorme kortikale Fazilitation, die für eine überaktive glutamaterge Neurotransmission in spezifischen Schleifen in der M1-Region sprechen könnte. Im Gegensatz zu Levodopa wurde diese Dysfunktion durch die antiglutamaterge Wirkungsweise von 100 mg Safinamid behoben. Die abnorme kortikale Fazilitation in M1 könnte zur Pathophysiologie der Dyskinesien beitragen.
Einsparen von Levodopa und Dopaminagonisten
In einer bereits 2018 publizierten retrospektiven Studie untersuchten Mancini et al. die Effektivität und Effizienz von Safinamid (50 und 100 mg) zur Behandlung motorischer Fluktuationen und schwerer Dyskinesien in einer Kohorte von 91 Patienten mit idiopathischem Parkinson-Syndrom (IPS) [6]. Die Autoren kamen zum Schluss, dass Safinamid sicher, effizient und effektiv für die Behandlung motorischer Fluktuationen war und im mittleren Stadium der Erkrankung hilft, Levodopa, Dopaminagonisten und COMT-Hemmer zu sparen. Patienten in fortgeschrittenen Stadien profitierten weniger.
Ob die MAO-B-Hemmer Rasagilin und Safinamid Levodopa und Dopaminagonisten einsparen und Nebenwirkungen reduzieren können, wurde auch von Avila et al. untersucht [1]. In ihre Analyse schlossen sie 724 Parkinson-Patienten aus einer prospektiv gepflegten Datenbank ein. Die jährliche Levodopa-Äquivalenz-Dosis (LED) veränderte sich zwar nicht und unter Rasagilin stieg die jährliche mittlere Levodopa-Äquivalenz-Dosis für Dopaminagonisten signifikant (LED-DA; p = 0,001). Unter Safinamid sank sie allerdings signifikant (p = 0,002).
Welchen Effekt Safinamid auf nicht-motorische Symptome hat, analysierten Bianchi et al. [2]. Retrospektiv wurden 20 Patienten mit IPS analysiert, die Levodopa allein oder in Kombination mit einem Dopaminagonisten und aufgrund motorischer Fluktuationen Safinamid erhielten. Es ergaben sich signifikante Verbesserungen in den Domänen Herz/Kreislauf (p = 0,020), Schlaf/Müdigkeit (p = 0,001), Stimmung/Kognition (p = 0,003), Aufmerksamkeit/Gedächtnis (p = 0,008), Kontinenz (p = 0,046) und Sexualfunktion (p = 0,008).
Aktivierende Therapien als entscheidende Begleitung
Tanzen, Yoga, Ergo- und Physiotherapie: Neben der medikamentösen Therapie haben auch nichtmedikamentöse Verfahren bei Parkinson eine hohe Bedeutung. Prof. Dr. Georg Ebersbach, Beelitz-Heilstätten, stellte unter anderem „Cueing“ als eine aktivierende Therapie vor: Mit externen Auslösern lassen sich motorische Blockaden (Freezing) überwinden.
Die veränderte Wahrnehmung unter der Erkrankung führt zu einem „underscaling“ motorischer Leistungen, zum Beispiel bei der Schrittlänge oder Körperhaltung, aber auch bei der Sprechlautstärke (Hypophonie). Eine amplitudenorientierte Therapie hat hier eine „Rekalibrierung“ zum Ziel.
Die europäische Physiotherapie-Leitlinie „Idiopathisches Parkinson-Syndrom“ [5] soll Anhaltspunkte für eine multiprofessionelle Therapie geben. Wichtig ist Ebersbach zufolge ein breites Spektrum an Therapieansätzen, die auch einen Transfer in den Alltag des Patienten erlauben. Die Dosis ist auch hier entscheidend. Es fehlt allerdings flächendeckend an spezialisierten Therapeuten.
Fazit
Safinamid kann als sicher, effizient und effektiv für die Behandlung motorischer Fluktuationen erachtet werden. Vor allem Patienten im mittleren Stadium können profitieren und es lassen sich dosisabhängige Nebenwirkungen der Dopaminergika-Therapie reduzieren. Einen wichtigen Stellenwert haben auch nichtmedikamentöse Therapien.
Quelle
Prof. Dr. Karla Eggert, Marburg, Prof. Dr. Heinz Reichmann, Dresden, Prof. Dr. Georg Ebersbach, Beelitz-Heilstätten, Satellitensymposium „Herausforderungen bei der Parkinson-Krankheit: Was leisten ergänzende Therapien?“, veranstaltet von Zambon, im Rahmen des 92. Kongresses der Deutschen Gesellschaft für Neurologie, 26. September 2019, Stuttgart.
Literatur
1. Avila A, et al. Rasagiline and safinamide as a dopamine-sparing therapy for Parkinson’s disease. Acta Neurol Scand 2019;140:23–31.
2. Bianchi MLE, et al. Efficacy of safinamide on non-motor symptoms in a cohort of patients affected by idiopathic Parkinson’s disease. Neurol Sci 2019;40:275–9.
3. Deutsche Gesellschaft für Neurologie (DGN). S3-Leitlinie Idiopathisches Parkinson-Syndrom. 2016. AWMF-Register-Nummer: 030–010.
4. Guerra A et al. Abnormal cortical facilitation and L-dopa-induced dyskinesia in Parkinson’s disease. Brain Stimulation 2019;12:1517–25.
5. Keus SHJ, et al. Europäische Physiotherapie-Leitlinie zum idiopatischen Parkinson-Syndrom. 2014; KNGF/ParkinsonNet, the Netherlands.
6. Mancini F, et al. Real life evaluation of safinamide effectiveness in Parkinson’s disease. Neurol Sci 2018;39:733–9.
Psychopharmakotherapie 2020; 27(01):33-40
