Maria Buenger, Greifswald, Martina Hahn, Eltville, Gudrun Hefner, Friedrichsdorf, Sibylle C. Roll, Eltville, und Christoph Ritter, Greifswald
Therapeutisches Drug-Monitoring (TDM), die Quantifizierung von Wirkstoffkonzentrationen im Blut, ist in der klinischen psychiatrischen Praxis ein wichtiges Werkzeug zur Therapieleitung [14]. Üblicherweise werden psychopharmakologische Therapien über die klinische Wirkung und die Dosis gesteuert, aufgrund großer interindividueller pharmakokinetischer Unterschiede der psychiatrischen Patienten wird jedoch ein TDM zur Wahl der optimal verträglichen und effektiven Dosis empfohlen [2, 14, 15, 19].
Die TDM-Gruppe der Arbeitsgemeinschaft für Neuropsychopharmakologie und Pharmakopsychiatrie (AGNP) hat erstmals im Jahr 2004 [1] und zuletzt im Jahr 2011 [12] Konsensus-Leitlinien für TDM in der Psychiatrie veröffentlicht, im September 2017 folgte nun ein neues Update [14]. Die Leitlinien enthalten unter anderem therapeutische Referenzbereiche für Psychopharmaka sowie Faktoren zur Berechnung von dosisbezogenen Referenzbereichen.
Die therapeutischen Referenzbereiche von Psychopharmaka bilden den Bereich optimaler Wirksamkeit und Verträglichkeit ab und basieren somit auf pharmakodynamischen Gegebenheiten [14].
Der dosisbezogene Referenzbereich basiert auf pharmakokinetischen Gegebenheiten [8] und ist ein Bereich, in dem 68% der Wirkstoffkonzentrationen im Blut eines „normalen“ Menschen bei korrekter Anwendung von TDM zu erwarten sind. „Normale“ Menschen sind unter anderem definiert als Personen im Alter zwischen 18 und 65 Jahren, ohne pharmakokinetisch relevante Komorbidität, Komedikation oder genetisch bedingte Besonderheit im Zusammenhang mit Cytochrom-P450(CYP)-Polymorphismen [14]. Indem man eine Wirkstoffkonzentration im Blut eines Patienten mit dem zu erwartenden, berechneten dosisbezogenen Referenzbereich vergleicht, kann der behandelnde Arzt unter anderem Non-Adhärenz oder pharmakokinetische Anomalien des Patienten, beispielsweise pharmakokinetische Arzneimittelinteraktionen, identifizieren [8, 14]. Aufgrund der erwähnten großen pharmakokinetischen Variabilität und einer hohen Rate an Non-Adhärenz (35 bis 40%) [2, 14, 15, 18, 19] liegen die Wirkstoffkonzentrationen von psychiatrischen Patienten häufig außerhalb des dosisbezogenen Referenzbereichs [8, 14].
Therapeutische Referenzbereiche können durch dosisbezogene Referenzbereiche ergänzt werden [8, 14], um eine optimale Interpretation der Messwerte und eine darauffolgende Therapieentscheidung zu gewährleisten. Haen und Kollegen haben dieses Konzept erstmalig im Jahr 2008 anhand einer 9-Felder-Tafel vorgestellt [8]. Die drei Spalten der 9-Felder-Tafel präsentieren jeweils die Möglichkeiten zu niedriger, passender und zu hoher Wirkstoffkonzentrationen bezüglich des therapeutischen Referenzbereichs, die drei Zeilen die Möglichkeiten zu niedriger, passender und zu hoher Wirkstoffkonzentrationen bezüglich des dosisbezogenen Referenzbereichs [8].
TDM von Psychopharmaka ist in der Vitos Klinik Eichberg bereits gut im Praxisalltag integriert. Im Zuge des „Eichberger Modells“ [10] wurde in der Klinik 2011 erstmalig eine klinische Pharmazeutin im Klinikteam beschäftigt, die unter anderem Arzneistoff-Serumkonzentrationen von psychiatrischen Patienten leitliniengerecht auswertet. Im Rahmen dieser Studie wurden nun, basierend auf dem neuen Konsensus-Update [14], Wirkstoffkonzentrationen von psychiatrischen Patienten dieser Klinik auf Basis der 9-Felder-Tafel ausgewertet.
Patienten und Methoden
Im Rahmen dieser deskriptiven, retrospektiven TDM-Studie wurden sämtliche Arzneistoffkonzentrationen in Seren von stationären Patienten der Vitos Klinik Eichberg ausgewertet, die im Zeitraum Juli 2016 bis Januar 2017 gewonnen und von der Firma Bioscientia (Institut für Medizinische Diagnostik GmbH, Ingelheim) bestimmt wurden. Serumkonzentrationen von Carbamazepin und Valproinsäure wurden per Chemilumineszenz-Mikroimmunoassay (CMIA), Lithium per Atomabsorptionsspektrometrie (AAS) und alle anderen Substanzen per Flüssigchromatographie mit Massenspektrometrie-Kopplung (LC-MS) oder Tandem-Massenspektrometrie (LC-MS/MS) quantifiziert. Die Serumproben stammen von Patienten aller Stationen der Erwachsenenpsychiatrie (E11–E17) mit folgenden Schwerpunkten: dialektisch-behavoriale Therapie, Angst- und Traumafolgeerkrankungen, affektive Erkrankungen, Notaufnahme, psychotische Erkrankungen, Gerontopsychiatrie, stoffgebundene Abhängigkeitserkrankungen.
Patienteninformationen, unter anderem bezüglich Begleiterkrankungen und Raucherstatus, wurden dem Krankenhausinformationssystem (KIS) entnommen. Folgende Variablen mit Einfluss auf die Serumkonzentrationen von Psychopharmaka wurden erhoben: Alter ≥65 Jahre, diagnostizierte Leber-/Nierenfunktionsstörung, pharmakokinetische Arzneimittelinteraktionen, Non-Adhärenz, keine Talspiegelbedingungen, keine Steady-State-Bedingungen (erreicht nach fünf Halbwertszeiten unter stabiler Dosis eines Arzneistoffs) [14]. Bei der Analyse inkorrekter Blutabnahmebedingungen (kein Steady-State, keine Talspiegelbedingungen) wurden die Aufnahmespiegel nicht berücksichtigt, sondern nur die Verlaufsspiegel zugrunde gelegt. Talspiegelbedingungen lagen vor, wenn die Blutentnahme kurz vor der nächsten Einnahme erfolgte. Bei Quetiapin retard geben die Leitlinien 2011 und 2017 einen Korrekturfaktor an, damit der Befund nach morgendlicher Blutentnahme bei abendlicher Medikamenteneinnahme errechnet werden kann. In diesem Fall erfolgte daher eine Blutentnahme zwar ohne Talspiegelbedingungen, jedoch wurden die Serumkonzentrationen von Quetiapin nach Korrektur leitliniengerecht ausgewertet. Die Serumspiegel von Retardzubereitungen von Quetiapin wurden deshalb bei der Analyse von Talspiegelbedingungen bei Blutentnahme ausgeschlossen.
Non-Adhärenz wurde anhand der Pflegedokumentation sowie anhand der Beurteilung nach Haen und Kollegen mit der 9-Felder-Tafel [8] erhoben. Patienten mit Verdacht auf Non-Compliance befanden sich im Feld A1 der 9-Felder-Tafel [8] (Abb. 1).
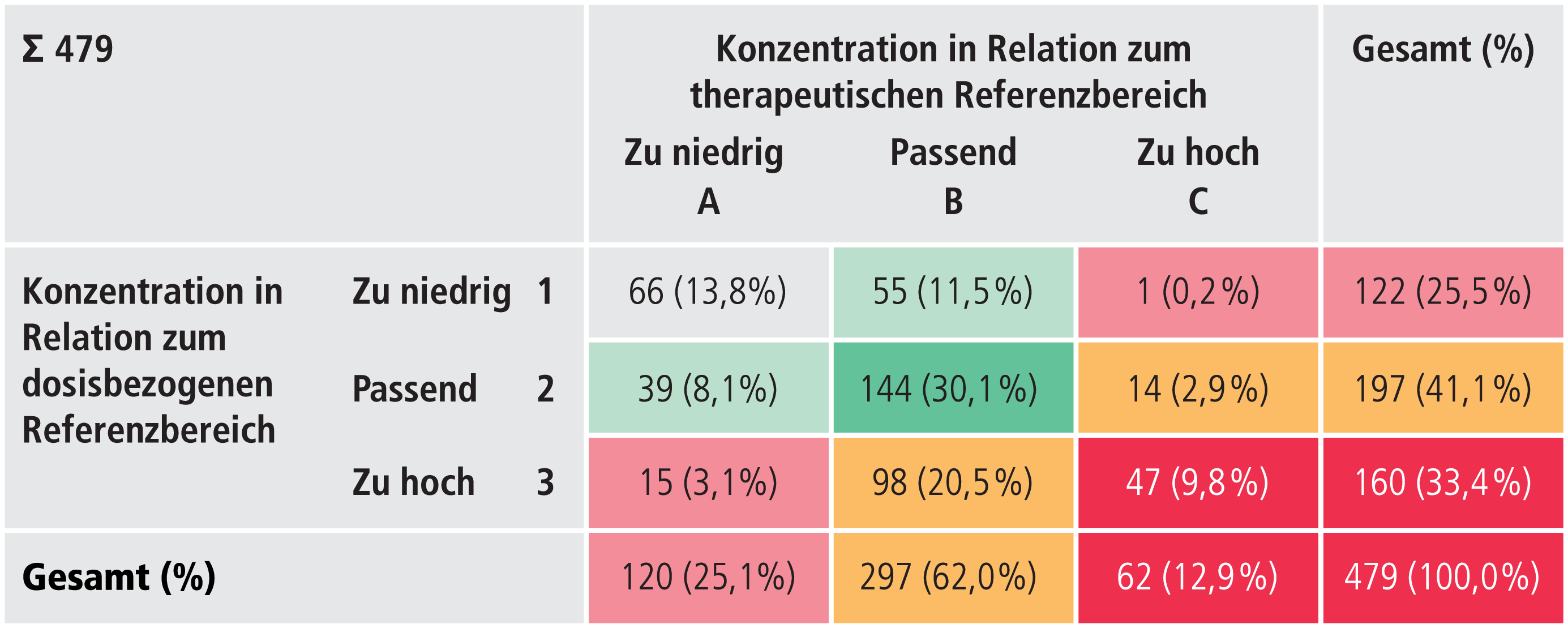
Abb. 1. Psychopharmaka-Serumkonzentrationen (n=479) von 229 psychiatrischen Patienten, klassifiziert in der 9-Felder-Tafel (mod. nach [8])
Sämtliche Patientendaten wurden nach der Erhebung anonymisiert in eine TDM-Datenbank übertragen und ausgewertet. Die Datenbank enthielt insgesamt 539 analysierte Serumproben von 236 Patienten.
Sämtliche Serumproben eines Patienten, inklusive Mehrfachbestimmungen eines Arzneistoffs sowie Messungen verschiedener Psychopharmaka, wurden in die Analyse eingeschlossen.
Ausschlusskriterien der folgenden Analyse waren Serumspiegelkontrollen nach Suizidversuch, Wirkstoffkonzentrationsbestimmung nach Absetzen des Psychopharmakons, Mischapplikation (Depot- plus Nicht-Depot-Medikation, retardierte plus nichtretardierte Darreichungsformen von Quetiapin) und Depotinjektion eines Präparats.
Die Kalkulation der dosisbezogenen Referenzbereiche erfolgte nach den aktuellen Leitlinien 2017 unter Berücksichtigung des Dosisintervalls [14]. Die therapeutischen Referenzbereiche wurden den Leitlinien 2011 und 2017 entnommen [12, 14]. Des Weiteren wurde eine 9-Felder-Tafel zur Darstellung der Arzneistoffserumkonzentrationen nach Vorbild von Haen und Kollegen erstellt [8] (Abb. 1). Der TDM-Empfehlungsgrad der Arzneistoffe wurde dem Konsensuspapier 2017 entnommen [14].
Ergebnisse
Insgesamt wurden 479 Wirkstoffkonzentrationen von 229 psychiatrischen Patienten in die Analyse eingeschlossen, davon wurden 105 Arzneistoffserumkonzentrationen (21,9%) bei 51 Patienten im Alter von ≥65 Jahren (22,3%) gemessen. Die Patienten waren durchschnittlich (Mittelwert ± Standardabweichung) 52±17 Jahre alt (Spanne: 18–95 Jahre). Bei Aufnahme der Patienten wurden 121 Wirkstoffkonzentrationen (25,3%) gemessen.
Serumkonzentrationen von 32 verschiedenen Psychopharmaka wurden gemessen, am häufigsten von Valproinsäure (n=67; 14,0%), Duloxetin (n=58; 12,1%), Quetiapin (n=56; 11,7%) und Aripiprazol (n=53; 11,1%) (Tab. 1). Der Anteil an gemessenen Psychopharmaka mit dem höchsten TDM-Empfehlungsgrad 1 („dringend empfohlen“) lag bei 31,3% (n=10), mit Empfehlungsgrad 2 („empfohlen“) bei 40,6% (n=13). Der Anteil an Wirkstoffkonzentrationen innerhalb des dosisbezogenen und therapeutischen Referenzbereichs ist für die 32 Substanzen in Tabelle 1 beschrieben.
Tab. 1. Liste der Häufigkeiten sämtlicher Psychopharmaka (n=32) von hospitalisierten psychiatrischen Patienten (n=229), bei denen eine Messung der Serumkonzentration (n=479) vorgenommen wurde. TDM-Empfehlungsgrade und Referenzbereiche sind den Leitlinien [13, 14] zu entnehmen. Grundsätzlich sollte eine optimal effektive und verträgliche Wirkstoffkonzentration innerhalb des therapeutischen Referenzbereichs liegen und eine Wirkstoffkonzentration eines „normalen“ Menschen ohne pharmakokinetische Anomalien innerhalb des dosisbezogenen Referenzbereichs (nach [13, 14]).
|
Arzneistoff |
Serumkonzentrationsbestimmungen [n] |
TDM-Empfehlungsgrad [14] |
Serumkonzentration innerhalb des dosisbezogenen Referenzbereichs [14] |
Serumkonzentration innerhalb des therapeutischen Referenzbereichs [13, 14] |
|
Amisulprid |
3 (0,6%) |
1 |
1 (33,3%) |
0 (0%) |
|
Amitriptylin |
1 (0,2%) |
1 |
0 (0%) |
1 (100,0%) |
|
Aripiprazol |
53 (11,1%) |
2 |
20 (37,7%) |
2011: 40 (75,5%) 2017: 32 (60,4%) |
|
Bupropion |
3 (0,6%) |
2 |
1 (33,3%) |
2011: 0 (0%) 2017: 2 (66,7%) |
|
Carbamazepin |
4 (0,8%) |
1 |
0 (0%) |
3 (75,0%) |
|
Citalopram |
1 (0,2%) |
1 |
0 (0%) |
1 (100,0%) |
|
Clonazepam |
1 (0,2%) |
3 |
0 (0%) |
0 (0%) |
|
Clozapin |
30 (6,3%) |
1 |
16 (53,3%) |
9 (30,0%) |
|
Duloxetin |
58 (12,1%) |
2 |
21 (36,2%) |
46 (79,3%) |
|
Fluoxetin |
1 (0,2%) |
3 |
1 (100,0%) |
1 (100,0%) |
|
Flupentixol |
3 (0,6%) |
2 |
1 (33,3%) |
2011: 2 (66,7%) 2017: 1 (33,3%) |
|
Haloperidol |
6 (1,3%) |
1 |
1 (16,7%) |
5 (83,3%) |
|
Lamotrigin |
12 (2,5%) |
2 |
6 (50,0%) |
10 (83,3%) |
|
Levetiracetam |
8 (1,7%) |
4 |
1 (12,5%) |
2 (25,0%) |
|
Lithium |
14 (2,9%) |
1 |
12 (85,7%) |
12 (85,7%) |
|
Lorazepam |
1 (0,2%) |
4 |
0 (0%) |
2011: 0 (0%) 2017: 0 (0%) |
|
Mirtazapin |
5 (1,0%) |
2 |
1 (20,0%) |
1 (20,0%) |
|
Nitrazepam |
1 (0,2%) |
4 |
0 (0%) |
0 (0%) |
|
Olanzapin |
14 (2,9%) |
1 |
7 (50,0%) |
10 (71,4%) |
|
Paroxetin |
4 (0,8%) |
3 |
0 (0%) |
2011: 3 (75,0%) 2017: 2 (50,0%) |
|
Perphenazin |
2 (0,4%) |
1 |
0 (0%) |
0 (0%) |
|
Pregabalin |
27 (5,6%) |
3 |
8 (29,6%) |
13 (48,1%) |
|
Promethazin |
1 (0,2%) |
4 |
0 (0%) |
1 (100,0%) |
|
Quetiapin |
56 (11,7%) |
2 |
33 (58,9%) |
24 (42,9%) |
|
Reboxetin |
1 (0,2%) |
3 |
0 (0%) |
1 (100,0%) |
|
Risperidon |
48 (10,0%) |
2 |
13 (27,1%) |
26 (54,2%) |
|
Sertralin |
12 (2,5%) |
2 |
8 (66,7%) |
10 (83,3%) |
|
Sulpirid |
2 (0,4%) |
2 |
1 (50,0%) |
2 (100,0%) |
|
Valproinsäure |
67 (14,0%) |
1 |
22 (32,8%) |
54 (80,6%) |
|
Venlafaxin |
38 (7,9%) |
2 |
23 (60,5%) |
28 (73,7%) |
|
Ziprasidon |
1 (0,2%) |
2 |
0 (0%) |
0 (0%) |
|
Zonisamid |
1 (0,2%) |
2 |
0 (0%) |
0 (0%) |
|
Gesamt |
479 (100,0%) |
32 Arzneistoffe Grad 1: Grad 2: Grad 3: Grad 4: |
197 (41,1%) |
2011: 304 (63,5%) 2017: 297 (62,0%) |
Insgesamt waren 62,0% der Wirkstoffkonzentrationen (n=297) innerhalb des therapeutischen Referenzbereichs [14] und 41,1% (n=197) innerhalb des dosisbezogenen Referenzbereichs [14]. Des Weiteren waren 30,1% (n=144) der Arzneistoffserumkonzentrationen innerhalb des therapeutischen und dosisbezogenen Referenzbereichs und somit in Feld B2 der 9-Felder-Tafel vertreten. Die Lage sämtlicher Wirkstoffkonzentrationen innerhalb der 9-Felder-Tafel ist Abbildung 1 zu entnehmen [8].
Eine diagnostizierte Leberfunktionsstörung lag bei elf Patienten (4,8%), eine Nierenfunktionsstörung bei sechs Patienten (2,6%) vor. Insgesamt wurden bei diesen Patienten 38 Arzneistoffserumkonzentrationen (7,9%) gemessen (Tab. 2). Potenziell klinisch relevante pharmakokinetische Arzneimittelinteraktionen lagen bei 14,8% (n=71) der gemessenen Serumkonzentrationen vor, davon zu 64,8% (n=46) die Interaktion mit Zigarettenrauch und einem selektiven CYP1A2-Substrat (Tab. 2). Bei 13,8% (n=66) der gemessenen Wirkstoffkonzentrationen wurde eine unregelmäßige Einnahme des Psychopharmakons vermutet (Feld A1 der 9-Felder-Tafel, siehe Abb. 1), die Patienten waren somit vermutlich nicht therapieadhärent (Tab. 2). Zum Zeitpunkt der Blutentnahme lagen bei 4,5% (n=16) der im Verlauf gemessenen Serumkonzentrationen keine Talspiegelbedingungen, bei 17,6% (n=63) der Serumkonzentrationen keine Steady-State-Bedingungen des Arzneistoffs vor. Weitere Informationen sind Tabelle 2 zu entnehmen.
Tab. 2. Erhobene Variablen von 229 hospitalisierten, psychiatrischen Patienten mit Einfluss auf die Psychopharmaka-Serumkonzentrationen
|
Variable |
Anzahl Serumkonzentrationsbestimmungen (%) |
Bemerkung |
|
|
Bezogen auf alle Spiegelmessungen (n=479) |
|||
|
Indikationen für TDM |
Alter ≥65 Jahre |
105 (21,9%) |
Cave: Polypharmazie (Arzneimittelinteraktionen), Multimorbidität, pharmakokinetische Veränderungen im Alter |
|
Diagnostizierte, pharmakokinetisch relevante Leber- oder Nierenfunktionsstörung |
38 (7,9%) |
6 Personen (2,6%) mit Nierenfunktionsstörung (5 Personen ≥65 Jahre), 11 Personen (4,8%) mit Leberfunktionsstörung (2 Personen ≥65 Jahre), zumeist Alkoholiker Cave: Nicht diagnostizierte, pharmakokinetische Anomalien |
|
|
Potenziell klinisch relevante pharmakokinetische Arzneimittelinteraktionen |
71 (14,8%), davon 46 64,8%) durch Rauchen |
Raucherstatus bei CYP1A2-Substraten beachten |
|
|
Verdacht auf Non-Adhärenz (n=479) |
66 (13,8%), davon 20 (30,3%) Verweigerungen |
Adhärenz insbesondere bei Aufnahme des Patienten und bei ungenügendem Therapieansprechen prüfen |
|
|
Nur auf Verlaufsspiegel bezogen (n=358) |
|||
|
Inkorrekte Blutentnahme |
Keine Talspiegelbedingungen |
16 (4,5%) |
Ohne die korrekte, leitliniengerechte Anwendung kann TDM nicht zur Dosisoptimierung herangezogen werden |
|
Keine Steady-State-Bedingungen des Arzneistoffs |
63 (17,6%), davon 17 (27,0%) bei Aripiprazol-Serumkonzentrationen |
||
Diskussion
Die Fragestellung dieser Untersuchung ist hochaktuell – die aktualisierten AGNP-Konsensus-Leitlinien wurden im September 2017 veröffentlicht [14] (für die deutsche Fassung siehe Seite 92 im vorliegenden Heft). Ergebnisse dieser Studie zeigen die Notwendigkeit einer breiten Anwendung von TDM in der Psychiatrie, basierend auf der vielfältigen Verteilung der Wirkstoffkonzentrationen von psychiatrischen Patienten innerhalb der 9-Felder-Tafel aufgrund vielfältiger Gegebenheiten [8].
Da TDM von Psychopharmaka bereits gut in den Klinikalltag der Vitos Klinik Eichberg integriert ist, sind die Ergebnisse dieser deskriptiven Studie nur begrenzt auf andere psychiatrische Kliniken übertragbar, in denen TDM von Psychopharmaka nicht oder nur sehr selten durchgeführt wird. Des Weiteren sei darauf hingewiesen, dass die in dieser Klinik verschriebenen Medikamente eine im Vergleich zu anderen Kliniken andere Verteilung aufweisen. Es war jedoch auch nicht Ziel dieser Studie, ihre Ergebnisse auf andere psychiatrische Kliniken zu übertragen.
Es ist zu betonen, dass in dieser Studie ein natürlicher Selektionsbias der psychiatrischen Patienten vorliegt. Patienten, bei denen ein TDM nach Indikation durchgeführt wird, entsprechen häufig nicht dem Bild eines „pharmakokinetisch normalen Patienten“. Genau für diese Patienten war deshalb innerhalb dieser Studie die Notwendigkeit eines TDM gegeben.
Bei Aufnahme der Patienten wurden bereits 121 Wirkstoffkonzentrationen (25,3%) gemessen. Es kann davon ausgegangen werden, dass dies geschah, weil bei diesen Patienten unter anderem eine Kontrolle der Adhärenz und der optimalen Dosis (aufgrund unzureichender Wirkung) anhand TDM indiziert war. Im Verlauf sollten diese Patienten innerhalb des therapeutischen Referenzbereichs auf eine effektive Psychopharmakon-Dosis eingestellt werden. Im Falle von Mehrfachbestimmungen eines Arzneistoffs innerhalb eines Patienten könnte bezüglich der Ergebnisse deshalb ein Bias aufgrund einer Anpassung der Medikation entstehen, da bei den darauffolgenden Bestimmungen Arzneistoffkonzentrationen innerhalb der Referenzbereiche zu erwarten waren.
Hinsichtlich der TDM-Empfehlungsgrade war von den 32 gemessenen Arzneistoffen knapp einem Drittel (31,3%) der TDM-Empfehlungsgrad 1 zugeordnet [14], unter anderem Clozapin, Olanzapin und Valproinsäure (Tab. 1). Bei diesen Substanzen wird ein TDM für die Dosisfindung und für spezielle Indikationen dringend empfohlen. Für eine Behandlung mit Lithium ist TDM laut Leitlinien obligat; in dieser Studie wurde es 14 Mal (2,9% der betrachteten Serumkonzentrationsbestimmungen) gemessen (Tab. 1). Für Substanzen mit TDM-Empfehlungsgrad 2 wird TDM für die Dosisfindung und für spezielle Indikationen oder Problemlösungen ebenfalls empfohlen, beispielsweise bei Rauchern unter Medikation mit einem CYP1A2-Substrat (Tab. 2). Bei Substanzen mit TDM-Empfehlungsgrad 3 kann TDM nützlich sein [14].
Die meisten Arzneistoffserumkonzentrationen lagen mit 30,1% (n=144) in Feld B2 und somit innerhalb des therapeutischen und dosisbezogenen Referenzbereichs (Abb. 1) [14]. Diese Patienten waren somit nicht nur im Verlauf optimal auf eine Psychopharmakon-Dosis eingestellt, sie zeigten anhand der Serumkonzentrationen auch keine pharmakokinetischen Abweichungen [8, 14].
Auch wenn sich im Feld B2 die meisten Wirkstoffkonzentrationen befanden (Abb. 1), so lagen über zwei Drittel in anderen Feldern. Insgesamt lagen 20,5% (n=98) der Wirkstoffkonzentrationen in Feld B3 und somit ebenfalls innerhalb des therapeutischen Referenzbereichs, jedoch oberhalb des dosisbezogenen Referenzbereichs (Abb. 1) [14]. In dieser Studie waren knapp ein Drittel der Arzneistoffserumkonzentrationen (33,4%, n=160) oberhalb des dosisbezogenen Referenzbereichs. Gründe für Serumkonzentrationen oberhalb des dosisbezogenen Referenzbereichs sind vielfältig, unter anderem pharmakokinetische Arzneimittelinteraktionen, pharmakokinetisch relevante Komorbiditäten oder keine Talspiegelbedingungen bei Blutentnahme [8]. Innerhalb dieser Arbeit wurden 38 Arzneistoffserumkonzentrationen (7,9%) von 17 Patienten mit Leber- oder Nierenfunktionsstörung analysiert (Tab. 2). Diese Erkrankungen könnten einen klinisch relevanten Einfluss auf den Arzneistoffmetabolismus haben, was eine klare Indikation für TDM darstellt.
Aufgrund pharmakokinetischer Veränderungen im Alter [16] entwickeln insbesondere Alterspatienten, die in dieser Analyse mit 22,3% (n=51) der Patienten vertreten waren, bei gleicher Dosis im Durchschnitt höhere Arzneistoffserumkonzentrationen, im Vergleich zu jüngeren Patienten. Waade et al. detektierten 1,5- bis 2-fach erhöhte Blutkonzentrationen von vielen Antidepressiva bei Patienten ≥65 Jahre, im Vergleich zu Patienten<40 Jahre. [20]. Die interindividuelle pharmakokinetische Variabilität ist des Weiteren innerhalb der Patientengruppe ≥65 Jahre [16] erheblich stärker als in der Altersgruppe <65 Jahre [5]. Deshalb ist TDM bei älteren Patienten grundsätzlich indiziert, was den hohen Prozentsatz dieser Patienten in unserer Analyse erklären könnte (Tab. 2).
Bei 16 (4,5%) im Verlauf gemessenen Wirkstoffkonzentrationen lagen des Weiteren keine Talspiegelbedingungen zum Zeitpunkt der Blutentnahme vor (Tab. 2), was zu Arzneistoffserumkonzentrationen oberhalb des dosisbezogenen Referenzbereichs führen kann. Dies kann unter anderem durch eine inkorrekte Anwendung von TDM seitens der Behandler zu begründen sein, insbesondere aufgrund organisatorischer Gegebenheiten, dass Blutentnahmen grundsätzlich morgens durchgeführt werden, so auch in der Vitos Klinik Eichberg.
Gründe für Arzneistoffserumkonzentrationen unterhalb des dosisbezogenen Referenzbereichs [14], die in dieser Studie bei knapp ein Viertel (25,5%; n=122) der Patienten auftraten (Tab. 1, Abb. 1), sind beispielsweise pharmakokinetische Arzneimittelinteraktionen, Non-Adhärenz oder fehlende Steady-State-Bedingungen des Arzneistoffs nach Aufdosierung [8].
Non-Adhärenz wurde in dieser Studie bei 66 Wirkstoffkonzentrationen vermutet (13,8%). Davon waren 20 Konzentrationen bei mindestens einer Verweigerung der Einnahme in den Tagen vor der Blutentnahme und neun Serumkonzentrationen bei Aufnahme der Patienten, und somit unklarer Adhärenz, bestimmt worden. Generell sollte bei Aufnahme eines Patienten und bei unzureichendem Therapieansprechen bei therapeutischen Dosen eine Kontrolle der Adhärenz anhand von TDM durchgeführt werden.
Die Prävalenzrate an potenziell klinisch relevanten pharmakokinetischen Arzneimittelinteraktionen war in der Vitos Klinik Eichberg sehr niedrig. Es wurde bereits gezeigt, dass durch die Einbindung eines klinischen Pharmazeuten und der Durchführung entsprechender Fortbildungen des ärztlichen Personals bis zu 78% der potenziell relevanten unerwünschten Interaktionen verhindert werden können [9].
Insgesamt lagen nur bei 14,8% der Wirkstoffkonzentrationen CYP-Interaktionen vor (Tab. 2). Insbesondere die pharmakokinetischen Arzneimittelinteraktionen zwischen selektiven CYP1A2-Substraten und CYP1A2-induzierenden polyzyklischen aromatischen Kohlenwasserstoffen im Zigarettenrauch [14] können die Serumkonzentrationen unterhalb des dosisbezogenen Referenzbereichs in dieser Studie begründen. Unter Ausschluss der durch Zigarettenrauch entstandenen Interaktionen bestanden nur noch bei 5,2% (n=25) der Wirkstoffkonzentrationen potenziell klinisch relevante, pharmakokinetische CYP-Interaktionen (Tab. 2). Eine Studie von Hefner und Kollegen [11] detektierte (ohne die Interaktion mit Zigarettenrauch) bei Alterspatienten eine Prävalenzrate an klinisch relevanten Arzneimittelinteraktionen von 10,7%.
Die CYP1A2-Substrate (z.B. Duloxetin, Clozapin, Olanzapin) [14], bei denen eine CYP-Interaktion mit Zigarettenrauch besteht, werden in der Vitos Klinik Eichberg weiterhin wissentlich bei Rauchern eingesetzt, das durchgeführte TDM sichert dann die optimale Dosisfindung. Dies begründet auch die häufige Messung der Serumkonzentration des CYP1A2-Substrats Duloxetin (12,1%, n=58), das einen TDM-Empfehlungsgrad von 2 besitzt (Tab. 1).
In dieser Studie waren bei 17,6% (n=63) der im Verlauf gemessenen Wirkstoffkonzentrationen keine Steady-State-Bedingungen gegeben (Tab. 2), dieser Anteil ist deutlich niedriger als in einer anderen Untersuchung von Mann et al. [17]. Insbesondere bei dem Antipsychotikum Aripiprazol waren die Steady-State-Bedingungen bei 17 Messungen nicht gegeben, begründet durch dessen lange Halbwertszeit. Steady-State-Bedingungen sind bei diesem Arzneistoff erst nach etwa 14 Tagen erreicht. Eine Indikation für TDM kann zwar auch dann vorliegen, wenn Steady-State-Bedingungen des Arzneistoffs noch nicht erreicht sind (z.B. unerwünschte Arzneimittelwirkungen, Verdacht auf Non-Adhärenz) [14], jedoch sollte in der Regel die Arzneistoffserumkonzentration im Routinealltag unter Talspiegel- und Steady-State-Bedingungen bestimmt werden [14].
Fast 60% der Wirkstoffkonzentrationen lagen insgesamt außerhalb des dosisbezogenen Referenzbereichs (Tab. 1, Abb. 1) [8, 14]. Die Patienten entsprachen in dieser Studie somit überwiegend nicht dem Bild eines „pharmakokinetisch normalen“ Menschen. Allein anhand der Dosis könnten viele psychiatrische Patienten somit nicht optimal effektiv und verträglich eingestellt werden.
Insgesamt lagen hingegen 62% (n=297) der Wirkstoffkonzentrationen innerhalb des erwünschten therapeutischen Referenzbereichs [14], über 20% mehr als im dosisbezogenen Referenzbereich (Tab. 1, Abb. 1). Dies ist höchstwahrscheinlich aufgrund der Dosisanpassung anhand von TDM im Verlauf zu begründen. Allgemein wurden somit knapp zwei Drittel der Patienten im Therapieverlauf innerhalb des Zielbereichs mithilfe von TDM eingestellt oder waren bereits zuvor innerhalb des Zielbereichs. Knapp ein Viertel der Wirkstoffkonzentrationen lag unterhalb des therapeutischen Referenzbereichs [14], was zu ungenügendem Therapieansprechen führen kann, und nur knapp 10% oberhalb des Referenzbereichs, was zu Unverträglichkeiten führen kann (Abb. 1) [14].
Zusammenfassend sind die Indikationen für TDM bei den heterogenen, psychiatrischen Patienten sehr vielfältig und häufig gegeben, unter anderem Dosisfindung nach Eindosierung oder Dosisänderung, unzureichende Adhärenz, ungenügendes Therapieansprechen bei empfohlener Dosis, unerwünschte Arzneimittelwirkungen bei empfohlener Dosis, Kombination von Medikamenten mit Wechselwirkungspotenzial, Alterspatienten oder Patienten mit pharmakokinetisch relevanter Komorbidität [14]. In dieser Studie konnte retrospektiv nicht untersucht werden, zu welchem Anteil TDM nach Indikation durchgeführt wurde. Demnach konnte das durchgeführte TDM in dieser Klinik durch das retrospektive Design auch nicht abschließend hinsichtlich seiner Qualität bewertet werden.
Die Psychopharmakotherapie von psychiatrischen Patienten kann nur dann anhand von TDM optimiert werden, wenn TDM leitliniengerecht eingesetzt wird [14]. Selbst in der Vitos Klinik Eichberg, in der TDM gut integriert ist, wird TDM teilweise noch suboptimal durchgeführt, was anhand der Anzahl an Wirkstoffkonzentrationen ersichtlich ist, die nicht unter Talspiegel- (4,5%) und Steady-State-Bedingungen (17,6%) gemessen wurden. Somit konnte auf Basis der gemessenen Serumkonzentrationen keine Therapieempfehlung gegeben werden. Die organisatorischen Abläufe erschweren die korrekte Entnahme unter Talspiegelbedingungen erheblich. Mann et al. detektierten [17] bereits vor über zehn Jahren einen hohen Anteil an nicht leitliniengerechten Gebrauch von TDM in der Psychiatrie in Deutschland. Des Weiteren beschrieben viele weitere Arbeiten in den vergangenen Jahren eine inadäquate, verbesserungswürdige Anwendung von TDM auch in anderen Ländern wie Italien, China und den USA [3, 4, 7, 21].
Die Situation des Gebrauchs von TDM scheint bis heute weiterhin verbesserungswürdig. Obwohl die personalisierte bzw. individualisierte Therapie von Patienten immer mehr in den Fokus der psychiatrischen Behandlung rückt, wird das bisher einzige evidenzbasierte Instrument, TDM, für eine individuelle optimale Psychopharmakotherapie bisher nicht systematisch im Klinikalltag genutzt [6].
Die Herausforderung der TDM-Gruppe der AGNP liegt nun darin, den Inhalt des neuen Werks möglichst praxisnah und verständlich den behandelnden Ärzten zu vermitteln, sodass in Zukunft TDM auch über Deutschland hinaus breite Anwendung findet [4, 6].
Schlussfolgerung
Die aktualisierten AGNP-Konsensusleitlinien wurden im September 2017 veröffentlicht [14] und liegen jetzt auch in deutscher Übersetzung vor (Seite 92 in diesem Heft). Auch über zehn Jahre nach Veröffentlichung der ersten Leitlinien [1] scheint die Situation des (korrekten) und routinemäßigen Gebrauchs von TDM in der Psychiatrie bis heute weiterhin verbesserungswürdig [3, 4, 7, 17, 21]. Wirkstoffkonzentrationen sind bei der heterogenen psychiatrischen Patientenklientel hochvariabel [2, 15, 19], weshalb die Notwendigkeit einer breiteren Anwendung von TDM in der psychiatrischen Praxis zur Optimierung der Psychopharmakotherapie besteht [4, 6]. Die Indikationen für ein TDM sind vielfältig und in den Leitlinien beschrieben. Die vorherigen Leitlinien wurden in der deutschen Version in diesem Journal veröffentlicht [13]. Bald wird auch das neue Update in dieser Zeitschrift publiziert werden, welches zukünftig dazu beitragen kann, TDM in den Praxisalltag der Psychiatrien optimal zu implementieren.
Interessenkonflikterklärung
Dr. Gudrun Hefner erhielt im 10/2017 vom Hospital zum heiligen Geist (Psychosomatik, Leitung Dr. Merkle) ein Honorar für einen Vortrag mit dem Thema „Arzneimittelinteraktionen bei Antidepressiva“. Sie wird über Drittmittel des DLR-Projektträgers teilfinanziert bezüglich des Forschungsprojekts Optimierung der stationären Arzneimitteltherapie bei psychischen Erkrankungen – Themenspezifische Förderung von Versorgungsforschung gemäß § 92a Abs. 2 Satz 1 SGB V: Forschungsprojekte zur Weiterentwicklung der Versorgung in der gesetzlichen Krankenversicherung, Projektnummer: VF1_2016-A-029. Dr. Gudrun Hefner ist Koautorin der „Consensus Guidelines for Therapeutic Drug Monitoring in Neuropsychopharmacology: Update 2017“. Sie erklärt keine Interessenkonflikte mit diesem Artikel. Alle anderen Autoren erklären ebenfalls keine Interessenkonflikte mit diesem Artikel.
Literatur
1. Baumann P, Hiemke C, Ulrich S, Eckermann G, et al. The AGNP-TDM expert group consensus guidelines: Therapeutic drug monitoring in psychiatry. Pharmacopsychiatry 2004;37:243–65.
2. Bengtsson F. Therapeutic drug monitoring of psychotropic drugs. TDM “nouveau”. Ther Drug Monit 2004;26:145–51.
3. Conca A, Schmidt E, Pastore M, Hiemke C, et al. Therapeutic drug monitoring in Italian psychiatry. Pharmacopsychiatry 2011;44:259–62.
4. de Leon J. A critical commentary on the 2017 AGNP consensus guidelines for therapeutic drug monitoring in neuropsychopharmacology. Pharmacopsychiatry 2017; doi: 10.1055/s-0043-117891.
5. DeVane CL, Pollock BG. Pharmacokinetic considerations of antidepressant use in the elderly. J Clin Psychiatry 1999;60(Suppl 20):38–44.
6. Gründer G. Editorial to consensus guidelines for therapeutic drug monitoring in neuropsychopharmacology. Pharmacopsychiatry 2017; doi: 10.1055/s-0043-118103.
7. Guo W, Guo GX, Sun C, Zhang J, et al. Therapeutic drug monitoring of psychotropic drugs in China: a nationwide survey. Ther Drug Monit 2013;35:816–22.
8. Haen E, Greiner C, Bader W, Wittmann M. [Expanding therapeutic reference ranges using dose-related reference ranges]. Nervenarzt 2008;79:558–66.
9. Hahn M, Reiff J, Hiemke C, Braus DF. Arzneimittelinteraktionen in der Psychiatrie. Psychiatr Prax 2013;40:154–8.
10. Hahn M, Roll SC. Das Eichberger Modell. Psych Pflege 2015;21:142–44.
11. Hefner G, Unterecker S, Ben-Omar N, Wolf M, et al. Prevalence and type of potential pharmacokinetic drug-drug interactions in old aged psychiatric patients. Contemp Behav Health Care 2015;1:doi: 10.15761/CBHC.1000103.
12. Hiemke C, Baumann P, Bergemann N, Conca A, et al. AGNP consensus guidelines for therapeutic drug monitoring in psychiatry: update 2011. Pharmacopsychiatry 2011;44:195–235.
13. Hiemke C, Baumann P, Bergemann N, Conca A, et al. AGNP-Konsensus-Leitlinien für therapeutisches Drug-Monitoring in der Psychiatrie: Update 2011. Psychopharmakotherapie 2012;19:91–122.
14. Hiemke C, Bergemann N, Clement HW, Conca A, et al. Consensus guidelines for therapeutic drug monitoring in neuropsychopharmacology: Update 2017. Pharmacopsychiatry 2017; doi: 10.1055/s-0043-116492.
15. Jaquenoud Sirot E, van der Velden JW, Rentsch K, Eap CB, et al. Therapeutic drug monitoring and pharmacogenetic tests as tools in pharmacovigilance. Drug Saf 2006;29:735–68.
16. Klotz U. Pharmacokinetics and drug metabolism in the elderly. Drug Metab Rev 2009;41:67–76.
17. Mann K, Hiemke C, Schmidt LG, Bates DW. Appropriateness of therapeutic drug monitoring for antidepressants in routine psychiatric inpatient care. Ther Drug Monit 2006;28:83–8.
18. Otte C, Naber D. Compliance in der Therapie mit Neuroleptika, Antidepressiva und Lithium. Bundesgesundheitsblatt Gesundheitsforschung Gesundheitsschutz 2001;44:114–9.
19. Preskorn SH, Burke MJ, Fast GA. Therapeutic drug monitoring. Principles and practice. Psychiatr Clin North Am 1993;16:611–45.
20. Waade RB, Molden E, Refsum H, Hermann M. Serum concentrations of antidepressants in the elderly. Ther Drug Monit 2012;34:25–30.
21. Zernig G, Lechner T, Kramer-Reinstadler K, Hinterhuber H, et al. What the clinician still has to be reminded of. Ther Drug Monit 2004;26:582.
Maria Buenger, Ernst-Moritz-Arndt-Universität Greifswald, Institut für Pharmazie, Klinische Pharmazie, Friedrich-Ludwig-Jahn-Straße 17, 17487 Greifswald, E-Mail: buenger.maria@gmx.de
Prof. Martina Hahn, Prof. Sibylle C. Roll, Vitos Klinik Eichberg, Kloster-Eberbach-Straße 4, 65346 Eltville am Rhein
Dr. Gudrun Hefner, Vitos Klinik Hochtaunus, Emil-Sioli-Weg 1–3, 61081 Friedrichsdorf
Prof. Christoph Ritter, Ernst-Moritz-Arndt-Universität Greifswald, Institut für Pharmazie, Klinische Pharmazie, Friedrich-Ludwig-Jahn-Straße 17, 17487 Greifswald
Therapeutic drug monitoring of neuropsychopharmacological drugs in clinical practice. Variability of drug concentrations in blood of psychiatric patients
Therapeutic drug monitoring (TDM) of neuropsychiatric drugs, the quantification of drug concentrations in blood, is a useful tool for optimizing psychopharmacotherapy in clinical psychiatric practice, first introduced in 2004 by the AGNP-TDM expert group consensus guidelines. A recent update has now been published in 2017, presenting amongst others indications for TDM in psychiatry, therapeutic and dose-related reference ranges and level of recommendations for neuropsychiatric drugs. Drug concentrations in blood may be best interpreted in reference to a therapeutic reference range in combination with a dose-related reference range. According to the new guidelines update, concentrations of neuropsychiatric drugs in 479 serum samples of 229 hospitalized psychiatric patients have been analysed. The study was conducted at the psychiatric hospital, Vitos Klinik Eichberg, in which TDM is well established in routine care. TDM was indicated for various reasons for included psychiatric patients, amongst others because of suspected non-adherence (n=66; 13.8%), age ≥65 years (n=105; 21.9%), comorbidities affecting pharmacokinetics of drugs (n=38; 7.9%) or pharmacokinetic drug-interactions (n=71; 14.8%). Serum concentrations of 32 different neuropsychiatric drugs have been measured. Level of recommendation to use TDM was 1 (“strongly recommended”) for 31.3% (n=10) and 2 (“recommended”) for 40.6% (n=13) of the measured drugs. Results of this study show the necessity of a broader TDM use in psychiatry, based on the high variability of drug concentrations in blood of psychiatric patients because of several indications. Moreover, results show that blood-withdrawal was sometimes not in compliance with the guidelines and therefore the results cannot guide the further dose optimization of the psychotropic drug. 4.5% (n=16) of serum concentrations were not measured under trough-level conditions, 17.6% (n=63) not under steady-state conditions of the drugs. Benefits of TDM in regards to dose optimization, however, can only be obtained when blood-withdrawal is adequately integrated in clinical practice.
While personalized therapy will be more focused in future treatment of psychiatric patients, TDM is still not systematically integrated in clinical practice for an individual optimization of psychopharmacotherapy. Results of this study should encourage physicians to apply TDM adequately in routine care. Various indications for TDM were described in the guidelines. The German update published in this journal can contribute in the future to implement TDM in the best possible way in psychiatric hospitals and out-patient units and therefore improve psychopharmacotherapy of psychiatric patients.
Key words: Psychopharmacotherapy, serum concentration, therapeutic reference range, dose-related reference range, therapeutic drug monitoring
Psychopharmakotherapie 2018; 25(03):148-154
