Priv.-Doz. Dr. Dieter Angersbach, Wolfratshausen
Lithiumsalze sind seit langem zur Akutbehandlung bipolarer Episoden wie auch zur prophylaktischen Behandlung der bipolaren Störung zugelassen. Obwohl inzwischen weitere Substanzen für die Prophylaxe zur Verfügung stehen, wird Lithium immer noch als eine Standardbehandlung gesehen. Ein Nachteil von Lithium ist seine relativ geringe therapeutische Breite. Einige Studien sprechen dafür, dass Patienten mit einem Plasmaspiegel von 0,4 bis 0,6 mmol/l weniger gut eingestellt sind als Patienten mit einem Spiegel zwischen 0,8 und 1,0 mmol/l [1]. Andererseits treten bereits bei Plasmaspiegeln ab etwa 1,5 mmol/l vermehrt Symptome einer Intoxikation auf. Die Autoren der S3-Leitline zur Diagnostik und Therapie bipolarer Störungen [1] tendieren zu der Empfehlung, dass der Lithium-Spiegel möglichst über 0,6 mmol/l, aber nicht über 1,2 mmol/l liegen sollte. Hersteller empfehlen für die Prophylaxe einen Spiegel zwischen 0,5 und 0,8 mmol/l [2].
In der vorliegenden Studie wurden 1226 Patienten mit Bipolar-I-Störung nach Stabilisierung verschiedenen Erhaltungstherapien randomisiert zugeordnet.
Von den 364 Lithium-Patienten erreichten 163 nicht den angestrebten Plasmaspiegel. Daher ergab sich die Gelegenheit, zwei Gruppen von Patienten mit unterschiedlichen Lithium-Plasmaspiegeln (<0,6 mmol/l und ≥0,6 bis 1,2 mmol/l) mit der Plazebo-Gruppe zu vergleichen. Die Ergebnisse dieser Post-hoc-Analyse [3] werden im Folgenden berichtet.
Studiendesign
Die Studie wurde von März 2005 bis Juli 2007 von 128 Zentren in 15 Ländern in Europa, Asien, Mittel- und Südamerika sowie in den USA durchgeführt.
Eingeschlossen wurden Patienten im Alter von ≥18 Jahren mit der Diagnose einer Bipolar-I-Störung nach DSM-IV (Diagnostic and statistical manual of mental disorders) mit wenigstens einer Episode in den vergangenen zwei Jahren und einer akuten manischen, depressiven oder gemischten Episode. Diese Patienten wurden bis zu 24 Wochen offen mit 300 bis 800 mg/Tag Quetiapin behandelt. Ausschlusskriterien waren unter anderen Unverträglichkeit oder bekannte Non-Response gegenüber Quetiapin oder Lithium sowie die bekannten Kontraindikationen für die Einnahme von Lithium. Patienten, die bis zur Woche 20 stabil geworden waren (YMRS[Young mania rating scale]-Score von ≤12 und MADRS[Montgomery Åsberg depression rating scale]-Score von ≤12) und für weitere vier Wochen stabil blieben, traten in die randomisierte Doppelblindphase der Studie (bis zu 104 Wochen) über:
- Quetiapin (Weiterbehandlung mit der Dosis aus der Stabilisierungsphase)
- Lithium (Plasmaspiegel: 0,6 bis 1,2 mmol/l)
- Plazebo
Die Lithium-Plasmaspiegel wurden mithilfe eines automatisierten, verblindeten Kontrollsystems eingestellt. Patienten, die trotz Kontrolle und verblindeter Dosiskorrektur nicht die angestrebten Lithium-Plasmaspiegel erreichten, wurden spätestens nach 44 Wochen aus der Studie genommen.
Primärer Messparameter war die Zeit bis zum Auftreten einer bipolaren Episode (manisch, depressiv oder gemischt). Rückfall war definiert als Eintreten wenigstens eines der folgenden Ereignisse:
- Beginn einer antipsychotischen, antidepressiven oder anxiolytischen Behandlung
- Krankenhauseinweisung wegen des Beginns einer Episode
- Auftreten von Stimmungsschwankungen zwischen den Episoden (d.h. im Intervall), gemessen mithilfe der YMRS, MADRS oder der Clinical Global Impression – Bipolar Scale (CGI-BP).
Sekundäre Messparameter waren unter anderen die Zeit bis
- zum Auftreten einer manischen oder depressiven oder gemischten Episode
- zu einem Studienabbruch aus jeglichen Gründen
- zum Auftreten von Stimmungsschwankungen im Intervall
Ergebnisse
Patienten. Insgesamt wurden 2438 Patienten in die offene Phase eingeschlossen. Von ihnen wurden 1226 randomisiert und 1172 in die Intention-to-treat-Population aufgenommen:
- Quetiapin: n=404
- Lithium: n=364
- Plazebo: n=404
Der vorliegende Bericht analysiert die Ergebnisse der Patienten mit einem medianen Lithium-Plasmaspiegel <0,6 mmol (n=137) bzw. mit einem Spiegel im Bereich von 0,6 bis 1,2 mmol/l (n=201) im Vergleich zu denen von Patienten, die Plazebo erhielten (n=404).
Der Lithium-Plasmaspiegel der <0,6-mmol/l-Gruppe betrug im Median 0,33 mmol/l (Standardabweichung [SD] =0,15), wobei 56 Patienten Medianwerte im Bereich von 0,4 bis <0,6 mmol/l und 81 Patienten Werte <0,4 mmol/l hatten. Der Medianwert der 0,6-bis-1,2-mmol/l-Gruppe lag bei 0,77 mmol/l (SD =0,13).
Wirksamkeit. Im Vergleich zu Plazebo und der <0,6-mmol/l-Gruppe war in der 0,6-bis-1,2-mmol/l-Gruppe die Zeit bis zum Auftreten einer Episode signifikant länger (p<0,0001 bzw. p=0,001), während sie sich zwischen der <0,6-mmol/l-Gruppe und der Plazebo-Gruppe nicht unterschied (p=0,1674; Abb. 1).
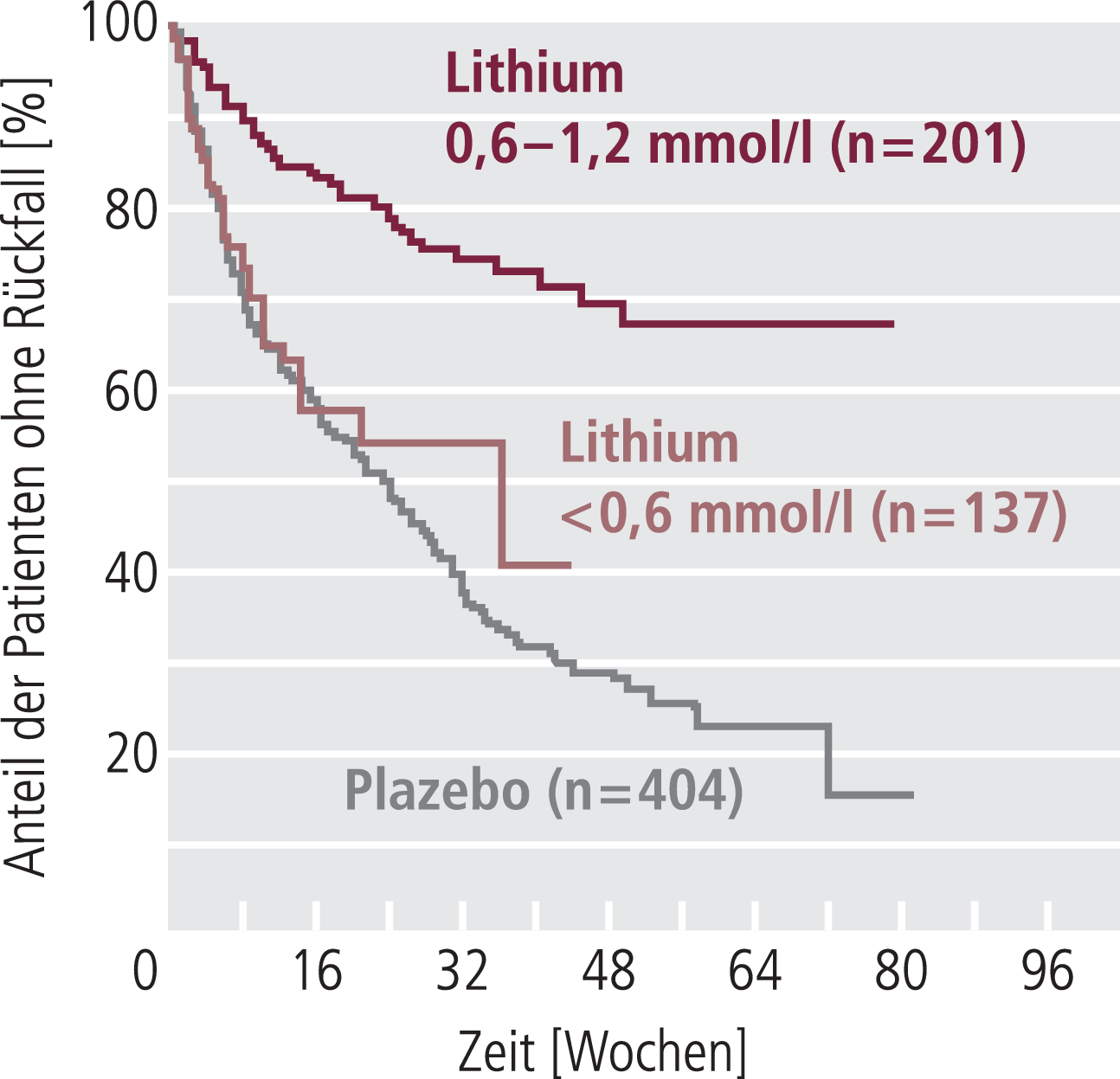
Abb. 1. Zeit bis zum Rückfall in eine bipolare Episode (manisch, depressiv oder gemischt; Kaplan-Meier-Analyse) [3]
Lithiumspiegel von 0,6 bis 1,2 mmol/l führten im Vergleich zu Plazebo zu signifikanten Verbesserungen der Intervallscores der YMRS, MADRS und CGI-BP (p=0,0001, p=0,0327 bzw. p=0,0043). Auch hier unterschied sich <0,6 mmol/l nicht von Plazebo. Zum gleichen Ergebnis führte die Analyse der Zeit in Abhängigkeit von der Art des Rückfalls: Im Vergleich zu Plazebo verlängerte Lithium 0,6 bis 1,2 mmol/l sowohl die Zeit bis zum manischen als auch depressiven Rückfall signifikant (p<0,0001 bzw. p=0,0003). Spiegel <0,6 mmol waren nicht wirksamer als Plazebo.
Verträglichkeit. Lithium-Spiegel von 0,6 bis 1,2 mmol/l waren in dieser Untersuchung nicht weniger verträglich als Spiegel <0,6 mmol/l. In der randomisierten Phase berichteten 62,0% der Patienten der <0,6-mmol/l-Gruppe und 59,2% der Patienten der 0,6-bis-1,2-mmol/l-Gruppe sowie 56,4% der Patienten unter Plazebo ein unerwünschtes Ereignis. Zu einem Abbruch führten unerwünschte Ergebnisse bei 3,9% (<0,6 mmol/l), 3,8% (0,6–1,2 mmol/l) bzw. 3,0% der Patienten. Die häufigsten Ereignisse waren unter Lithium Übelkeit, Erbrechen, Kopfschmerz und Insomnie (jeweils über 10% der Patienten) und unter Plazebo Insomnie (17,1%).
Die Autoren sind der Meinung, dass die vorliegende Analyse – obwohl es sich um eine Post-hoc-Analyse handelt – den Schluss zulässt, dass Lithium hoch genug dosiert werden muss, damit wenigstens ein Spiegel von 0,6 mmol/l erreicht wird, um klinische Wirksamkeit in der Verhinderung/Verzögerung bipolarer Episoden zu erreichen.
Kommentar
Die vorliegende Studie bestätigt die Bedeutung von Lithium als Standardbehandlung zur Prophylaxe bipolarer Episoden. Während seine Wirksamkeit in der Behandlung/Prophylaxe manischer Episoden nicht bezweifelt wurde, galt jedoch seine antidepressive Wirksamkeit eher als gering. In dieser Studie zeigte sich Lithium aber auch gut wirksam in der Verzögerung depressiver Episoden. Dies war umso überzeugender, als die guten Ergebnisse von Lithium nicht durch ein sogenanntes „enriched design“ begünstigt waren. Die prophylaktische Behandlung wurde also nicht an selektierten Lithium-Respondern durchgeführt, vielmehr wurden in dieser Studie die Quetiapin-Responder doppelblind behandelt. Eine offene Frage bleibt, warum es bei einem Drittel der Lithium-Patienten trotz Kontrolle der Plasmaspiegel und (verblindeter) Dosierungsanweisung nicht gelang, den angestrebten Spiegelbereich einzustellen. Die Autoren vermuten, dass einer der Gründe die Weigerung von Patienten gewesen sein könnte, die Anweisung zur Aufdosierung beim Auftreten von unerwünschten Wirkungen zu befolgen.
Quellen
1. S3-Leitlinie zur Diagnostik und Therapie bipolarer Störungen. Langversion 1.5, Mai 2012, letzte Anpassung Oktober 2012. Herausgeber DGBS e.V. und DGPPN e.V.
2. Fachinformation Quilonum® retard, Oktober 2010.
3. Nolen WA, Weisler RH. The association of the effect of lithium in the maintenance treatment of bipolar disorder with lithium plasma levels: a post hoc analysis of a double blind study comparing switching to lithium or placebo in patients who responded to quetiapine (Trial 144). Bipolar Disorder 2013;15: 100–9.
Psychopharmakotherapie 2013; 20(06)
