Gerd Laux, Wasserburg a. Inn/München, Nadja Huttner, München, und die VIVALDI-Studiengruppe*
Mit einer 12-Monats-Prävalenz von 6,9% steht die unipolare Depression nach Angststörungen (14,0%) und Schlafstörungen (7,0%) an dritter Stelle der häufigsten psychischen Erkrankungen in Europa [30]. Den Ergebnissen der STAR*D-Studie zufolge kann während eines ersten Behandlungsversuchs mit konventionellen Antidepressiva nur bei etwa einem Drittel der depressiven Patienten eine Remission erreicht werden [25]. Mit zunehmender Anzahl der zum Erreichen einer Remission notwendigen medikamentösen Therapieversuche sinkt die Wahrscheinlichkeit für eine Remission, während gleichzeitig das Risiko eines Rückfalls steigt. Residualsymptome sind ein wesentlicher Risikofaktor für Rückfälle [22]. Umso wichtiger ist es, das gesamte Symptomspektrum der unipolaren Depression zu erfassen und effektiv zu behandeln.
Die intensive Erforschung der an der Entwicklung von Depressionen beteiligten Neurotransmittersysteme hat in den letzten Jahren zu einem besseren Verständnis der komplexen Pathomechanismen geführt. Mittlerweile ist bekannt, dass Depressionen in engem Kontext mit Störungen der zirkadianen Rhythmik stehen. Verschiedene biologische Rhythmen sind bei depressiven Menschen im Vergleich zu Gesunden innerhalb des 24-Stunden-Tagesrhythmus verflacht, verschoben und desynchronisiert, was sich in den typischen klinischen Zeichen der Depressionen, wie Stimmungs- und Antriebsschwankungen im Tagesverlauf, Ein- und Durchschlafstörungen, Hypersomnie und Tagesschläfrigkeit, widerspiegelt [20, 29]. Insomnie und Schlafstörungen können unter einer Behandlung mit konventionellen Antidepressiva als Residualsymptome bestehen bleiben und das Rezidivrisiko erhöhen. Sie werden jedoch auch als arzneimittelinduzierte unerwünschte Wirkungen unter einigen Antidepressiva beobachtet [2, 12, 28].
Die antidepressive Therapie mit Agomelatin setzt an den der zirkadianen Rhythmusstörung zugrunde liegenden neurobiologischen Mechanismen an. Die Substanz wirkt agonistisch an melatonergen MT1- und MT2-Rezeptoren im Nucleus suprachiasmaticus und antagonistisch an postsynaptischen serotonergen 5-HT2C-Rezeptoren [18]. Das spezifische Bindungsverhalten an diesen Rezeptoren bewirkt eine Resynchronisierung zirkadianer Rhythmen in Verbindung mit einer Besserung depressiver Symptome [3]. Agomelatin ist indiziert für die Behandlung von Episoden einer Major Depression bei Erwachsenen [1].
Die Wirksamkeit und die Verträglichkeit von Agomelatin (25 bis 50 mg einmal täglich beim Zubettgehen) wurden in Plazebo-kontrollierten Kurzzeitstudien über sechs bis acht Wochen [8, 17, 21, 27, 31] sowie im direkten Vergleich mit anderen Antidepressiva nachgewiesen [6, 7, 9, 16, 23]. Die Studienergebnisse zeigen, dass Agomelatin unabhängig vom Schweregrad der Depression zu einer schnellen Verbesserung der depressiven Symptomatik einschließlich der Schlafqualität als eines der Kernsymptome führt. In der nichtinterventionellen Studie VIVALDI (Valdoxan improves depressive symptoms and normalizes circadian rhythms) wurden die Effekte von Agomelatin bei 3356 depressiven Patienten unter den Bedingungen der fachärztlichen Praxisroutine über drei Monate bestätigt [14, 15].
Aktuelle Leitlinien zur Depressionsbehandlung empfehlen bei Ersterkrankung eine Therapie über mindestens sechs Monate, um das Risiko für Rückfälle zu verhindern [26]. Eine Studie zur Rückfallprävention bestätigte die Wirksamkeit von Agomelatin über einen Zeitraum von 6 und 10 Monaten und zeigte, dass auch langfristig Rückfälle verhindert werden [4, 5, 10]. Studiendaten aus der täglichen Praxis über einen längeren Behandlungszeitraum lagen bisher jedoch nicht vor. Um weitere Informationen zur Behandlung mit Agomelatin entsprechend den Leitlinien über einen Zeitraum von mehr als sechs Monaten zu erhalten, konnten die teilnehmenden Psychiater nach Abschluss der 12-wöchigen Hauptphase der VIVALDI-Studie die Patienten nach eigenem Ermessen über weitere neun Monate in eine Follow-up-Studie einschließen. Ziel der hier vorgestellten VIVALDI-Follow-up-Studie war es daher, die Wirkung, Verträglichkeit und Sicherheit von Agomelatin bei einer heterogenen, praxistypischen Patientengruppe mit Episoden einer Major Depression über eine Behandlungsdauer von insgesamt einem Jahr zu beobachten und zu dokumentieren.
Patienten und Methoden
Bei VIVALDI-Follow-up handelt es sich um die optionale Extensionsphase der multizentrischen, prospektiven, nichtinterventionellen VIVALDI-Studie, die deutschlandweit durchgeführt wurde [14, 15]. Die Studienteilnehmer litten entweder unter einer ersten depressiven Episode oder einer erneut aufgetretenen depressiven Episode. Nach Abschluss der 12-wöchigen Hauptphase der VIVALDI-Studie konnte jedes Zentrum optional Patienten mit einer Major Depression und mit oder ohne Komorbiditäten, die bereits an der VIVALDI-Studie teilgenommen hatten, zur weiteren Dokumentation in die Follow-up-Phase einschließen. Insgesamt wurden 605 Patienten von 208 Psychiatern und Nervenärzten zwischen Mai 2009 und November 2010 in die Follow-up-Studie eingeschlossen und mit Agomelatin über weitere neun Monate behandelt. Für diese Patienten betrug die gesamte Beobachtungsdauer somit zwölf Monate. Sie erhielten 25 mg Agomelatin einmal täglich beim Zubettgehen unter Beachtung der Anwendungshinweise und der Fachinformation. Bei Bedarf konnte die Dosis auf 50 mg einmal täglich erhöht werden.
Während der Gesamtbeobachtungsdauer wurde die Behandlung an sechs Untersuchungszeitpunkten (U1 bis U4=Hauptphase; U5 und U6=Follow-up-Phase) dokumentiert, bei der Aufnahmeuntersuchung, nach zwei, sechs und zwölf Wochen sowie nach sechs und zwölf Monaten. Der Ablauf und die zu jedem Untersuchungszeitpunkt erfassten Parameter sind in Tabelle 1 zusammengefasst. Bei der Aufnahmeuntersuchung wurden die demographischen Parameter, die psychiatrische Anamnese, antidepressive Vorbehandlungen und Komorbiditäten dokumentiert. Zu den weiteren Untersuchungszeitpunkten wurde der Effekt der Behandlung auf die depressive Symptomatik mithilfe der modifizierten Version der Montgomery-Åsberg Depression Rating-Scale (svMADRS) [19], der Clinical Global Impression – Severity Scale (CGI-S) und der Clinical Global Impression of Improvement Scale (CGI-I) bewertet. Um Veränderungen des Schlaf-wach-Rhythmus und der Tagesaktivität zu dokumentieren, wurde ein modifizierter CircScreen-Patientenfragebogen eingesetzt (Originalfragebogen siehe Laredo et al. 2002 [13]), ein Selbstbeurteilungsbogen mit sieben Fragen zu Schlaf, Tagesaktivität und Stimmung. Die ersten fünf Fragen erfassen unterschiedliche Probleme mit dem Schlaf und Müdigkeit am Tage innerhalb der vergangenen sieben Tage und konnten jeweils in den Abstufungen „sehr selten“ =0 bis „sehr oft“ =4 beantwortet werden. Die Antworten auf diese fünf Fragen flossen in einen Summenscore (0 bis 20) ein, wobei ein höherer Wert auf eine schwerere Störung hinweist. Frage 6 („Fühlten Sie sich imstande, Ihren normalen Tagesaktivitäten nachzukommen?“) und 7 („Haben Sie sich während der letzten 7 Tage deprimiert gefühlt?“) wurden separat ausgewertet. Als Kriterium für die Verträglichkeit von Agomelatin wurden die Inzidenz und Art unerwünschter Arzneimittelwirkungen, Laborparameter (Lebertransaminasen ALT [Alanin-Aminotransferase; syn. GPT] und AST [Aspartat-Aminotransferase, syn. GOT]) sowie die Abbruchgründe dokumentiert. Nach 12 Wochen sowie nach einem Jahr erfolgte die Beurteilung der Wirksamkeit und Verträglichkeit durch den Arzt.
Tab. 1. Untersuchungsablauf in der VIVALDI- und der VIVALDI-Follow-up-Studie
|
Parameter |
Eingangsvisite U1 |
Kontrollvisite U2 (nach ca. 2 Wochen) |
Kontrollvisite U3 (nach ca. 6 Wochen) |
Abschluss Hauptphase U4 (nach ca. 12 Wochen) |
Follow-up-Visite U5 (nach ca. 6 Monaten) |
Follow-up-Visite U6 (nach ca. 12 Monaten) |
|
Demographische Daten |
x |
|||||
|
Anamnese und Diagnose |
x |
|||||
|
Komorbiditäten |
x |
|||||
|
Vorbehandlung mit Antidepressiva |
x |
|||||
|
Begleittherapiea |
x |
|||||
|
Änderung psychotrope Begleittherapie |
x |
x |
x |
x |
x |
|
|
svMADRS |
x |
x |
x |
x |
x |
x |
|
CGI-S |
x |
x |
x |
x |
||
|
CGI-I |
x |
x |
x |
x |
x |
|
|
CircScreen |
x |
x |
x |
x |
x |
x |
|
Abschließende Beurteilung der Therapie |
x |
x |
||||
|
Unerwünschte Arzneimittelwirkungen |
x |
x |
x |
x |
x |
svMADRS =Montgomery-Åsberg Depression Rating Scale – Short version (Beurteilung des Schweregrads von Symptomen der Depression – vereinfachte Skala)
CGI-S =Clinical Global Impression – Severity Scale (Beurteilung des Schweregrads der Krankheit)
CGI-I =Clinical Global Impression of Improvement Scale (Beurteilung der Zustandsänderung)
CircScreen=Patientenfragebogen zur zirkadianen Rhythmik
apsychotrope und sonstige Begleitmedikation
Datenanalyse
Es wurden nur die Daten der 605 Patienten in die Auswertung einbezogen, die sowohl an der dreimonatigen Haupt- als auch an der neunmonatigen Follow-up-Phase der nichtinterventionellen Beobachtungsstudie teilgenommen hatten. Retrospektiv dokumentierte Patienten oder Patienten, die kein Agomelatin erhalten hatten, wurden nicht in die Auswertung einbezogen. Zu jedem Untersuchungszeitpunkt wurden alle bei diesem Untersuchungszeitpunkt erhältlichen Daten zur Wirkung von Agomelatin in die Analyse einbezogen, sodass sich jeweils unterschiedliche Patientenzahlen ergeben können. Die Datenanalyse erfolgte mit deskriptiven statistischen Methoden. Quantitative Variablen wurden durch Kenngrößen wie Mittelwert und Standardabweichung ausgewertet sowie die Anzahl an validen Daten angegeben. Für qualitative und ordinal skalierte Variablen wurden Häufigkeitsverteilungen berechnet. Die Prozentuierung erfolgte auf die Anzahl Patienten mit validen Daten bezogen auf die jeweilige Variable und Visite.
Das Datenmanagement wurde von einem Auftragsinstitut, der GKM Gesellschaft für Therapieforschung mbH, durchgeführt. Die VIVALDI-Studie wurde durch die Servier Deutschland GmbH unterstützt.
Die Untersuchung erfolgte gemäß den Empfehlungen des Bundesinstituts für Arzneimittel und Medizinprodukte (BfArM), den Leitlinien der Deutschen Arbeitsgemeinschaft für Epidemiologie (DAE) zur Sicherung von Guter Epidemiologischer Praxis sowie den Empfehlungen des Verbands der forschenden Arzneimittelunternehmen (VfA) zur Verbesserung der Qualität und Transparenz von nichtinterventionellen Studien.
Die nichtinterventionelle Studie VIVALDI wurde von der Freiburger Ethikkommission positiv bewertet und ist in dem internationalen Studienregister www.controlled-trials.com gelistet.
Ergebnisse
Patientencharakteristika
In die Follow-up-Phase wurden 605 Patienten eingeschlossen, die zuvor an der 12-wöchigen Kernphase der VIVALDI-Studie teilgenommen hatten (Tab. 2). Bei Aufnahme in die nichtinterventionelle Studie lag bei knapp zwei Drittel der Patienten eine rezidivierende depressive Episode (F33) vor; bei den anderen Patienten wurde eine depressive Episode (F32) diagnostiziert. Die Dauer seit der Erstdiagnose der Depression betrug durchschnittlich 5,4 Jahre mit einer Spanne von 0 bis 33 Jahren. Mehr als ein Drittel der Patienten wies mindestens eine neuropsychiatrische Begleiterkrankung auf. Somatische Komorbiditäten lagen bei mehr als der Hälfte der Studienteilnehmer vor. Jeder vierte Patient war zu Studienbeginn wegen der Depression bereits stationär behandelt und 8,5% hatten in der Vergangenheit bereits einen Suizidversuch unternommen. Die Vergleichbarkeit der Baseline-Daten des VIVALDI-Follow-up-Kollektivs und der Gesamtstudiengruppe ist in Tabelle 2 dargestellt. Hier ist zu erkennen, dass sich die Baselinedaten der 605 Follow-up-Patienten nicht signifikant vom Gesamtkollektiv (n=3356) unterscheiden.
Tab. 2. Demographische Daten des VIVALDI-Follow-up-Kollektivs (n=605) im Vergleich zu allen Patienten der VIVALDI-Studie (n=3317)
|
Patientencharakteristika |
VIVALDI-Follow-up-Kollektiv (n=605) |
VIVALDI-Gesamtgruppe (n=3317) |
|
Geschlecht [n] |
Männer: 212 (35,3%) |
Männer: 1161 (35,5%) |
|
Frauen: 389 (64,7%) |
Frauen: 2113 (64,5%) |
|
|
Alter [Jahre] (Mittelwert ± SD) |
49,3±12,5 |
50,0±13,0 |
|
Altersgruppen (% der Patienten) |
||
|
19 (3,2%) |
102 (3,1%) |
|
517 (85,9%) |
2743 (83,5%) |
|
66 (11,0%) |
446 (13,5%) |
|
Body-Mass-Index [kg/m2] |
Männer: 27,1±4,1 |
Männer: 26,8±4,0 |
|
Frauen: 25,8±5,1 |
Frauen: 26,1±5,3 |
|
|
Diagnose [n] |
||
|
227 (37,7%) |
1202 (36,4%) |
|
375 (62,3%) |
2104 (63,6%) |
|
Dauer der Erkrankung [n] |
||
|
215 (37,9%) |
1172 (38,0%) |
|
352 (62,1%) |
1912 (62,0%) |
|
Anzahl der depressiven Episoden in der Anamnese |
4,7±7,1 (min=0; max =99) |
4,5±7,2 (min=0; max =120) |
|
Stationäre Aufenthalte in der Anamnese [n] |
150 (25,0%) |
929 (28,3%) |
|
Suizidversuche in der Vergangenheit [n] |
47 (8,5%) |
235 (8,0%) |
|
Neuropsychiatrische Komorbiditäten [n] |
235 (38,8%) |
1265 (38,1%) |
|
175 (28,9%) |
929 (28,0%) |
|
35 (5,8%) |
181 (5,5%) |
|
22 (3,6%) |
125 (3,8%) |
|
21 (3,5%) |
169 (5,1%) |
|
Somatische Begleiterkrankungen [n] |
320 (52,9%) |
1794 (54,1%) |
|
148 (24,5%) |
869 (26,2%) |
|
100 (16,5%) |
631 (19,0%) |
|
59 (9,8%) |
340 (10,3%) |
|
49 (8,1%) |
316 (9,5%) |
|
45 (7,4%) |
234 (7,1%) |
|
Vorbehandlung mit Antidepressiva [n] |
409 (67,6%) |
2330 (70,2%) |
|
223 (36,9%) |
1324 (39,9%) |
|
129 (21,3%) |
724 (21,8%) |
|
189 (31,2%) |
1065 (32,1%) |
|
108 (17,9%) |
696 (21,0%) |
|
79 (13,1%) |
536 (16,2%) |
Antidepressive Vorbehandlung und Komedikation
Zwei Drittel der Follow-up-Patienten (n=409; 67,6%) waren vor Beginn der Studie mit Antidepressiva vorbehandelt, für 32,4% war keine antidepressive Vortherapie dokumentiert.
Bei 58,7% der Patienten wurde die Therapie auf Agomelatin umgestellt. In den meisten Fällen (70,3%) entschied sich der behandelnde Arzt aufgrund mangelnder Wirksamkeit der Vormedikation für den Therapiewechsel; bei einem Drittel der Patienten wurde aufgrund mangelnder Verträglichkeit der Vormedikation umgestellt. 29,4% der Patienten (n=169) wurden mit Agomelatin erstmals auf ein Antidepressivum eingestellt. Weitere 11,8% wurden nach einer medikamentösen Pause nach erneutem Auftreten einer depressiven Episode auf Agomelatin neu eingestellt.
Über die Hälfte (57,9%, n=350) der Patienten erhielten Agomelatin initial als Monotherapie. Bei 26,0% der Patienten wurde Agomelatin zusätzlich zu einem anderen Antidepressivum verordnet, entweder vorübergehend (n=21; 3,5%) oder dauerhaft (n=136; 22,5%). Als Kombinationspartner wurden am häufigsten selektive Serotonin-Wiederaufnahmehemmer (SSRI; 10,9%), trizyklische Antidepressiva (8,9%) und Venlafaxin (3,5%) eingesetzt. In 25,3% der Fälle erhielten die Patienten Agomelatin zusätzlich zu anderen psychotropen Medikamenten (vorwiegend Benzodiazepinen, Z-Substanzen oder Neuroleptika).
Die behandelnden Ärzte starteten die Therapie bei 594 der insgesamt 605 Patienten mit einer Tablette (25 mg) täglich beim Zubettgehen. Während der 12-monatigen Beobachtungszeit wurde bei 326 Patienten (53,9%) mindestens eine Änderung der Dosierung dokumentiert. 43,6% (n=262) der Patienten erhielten nach 12 Monaten eine höhere Dosierung als zu Studienbeginn.
Veränderung der depressiven Symptomatik
Bei Aufnahme in die VIVALDI-Studie wiesen die Patienten eine mittelschwere bis schwere Depression mit einem svMADRS-Gesamtwert von 30,6±8,4 Punkten auf. Von Beginn der nichtinterventionellen Studie bis zur Abschlussuntersuchung nach zwölf Monaten wurde eine deutliche Verbesserung der depressiven Symptomatik beobachtet. Schon bei der ersten Kontrolluntersuchung nach zwei Wochen sank der mittlere svMADRS-Gesamtwert und lag am Ende der dreimonatigen Hauptstudie bei 11,6±8,4 Punkten. Über die Hälfte (55,5%) der Patienten verbesserten sich innerhalb der ersten zwei Behandlungswochen um ≥20% im svMADRS-Gesamtwert und konnten als „early improvers“ klassifiziert werden. Am Ende der neunmonatigen Follow-up-Phase betrug der svMADRS 9,8 (Abb. 1a). Im Mittel sank der Gesamtwert um 21,1 Punkte (66,6%) gegenüber dem Ausgangswert.
Die Responderrate (svMADRS-Reduktion um mindestens 50%) stieg von 15,3% in Woche 2 über 69,7% nach drei Monaten auf 75,7% nach zwölf Monaten. Eine Remission (svMADRS-Gesamtwert ≤12) erreichten nach drei Monaten 59,6% und nach zwölf Monaten 69,8% der Studienteilnehmer (Abb. 1b).
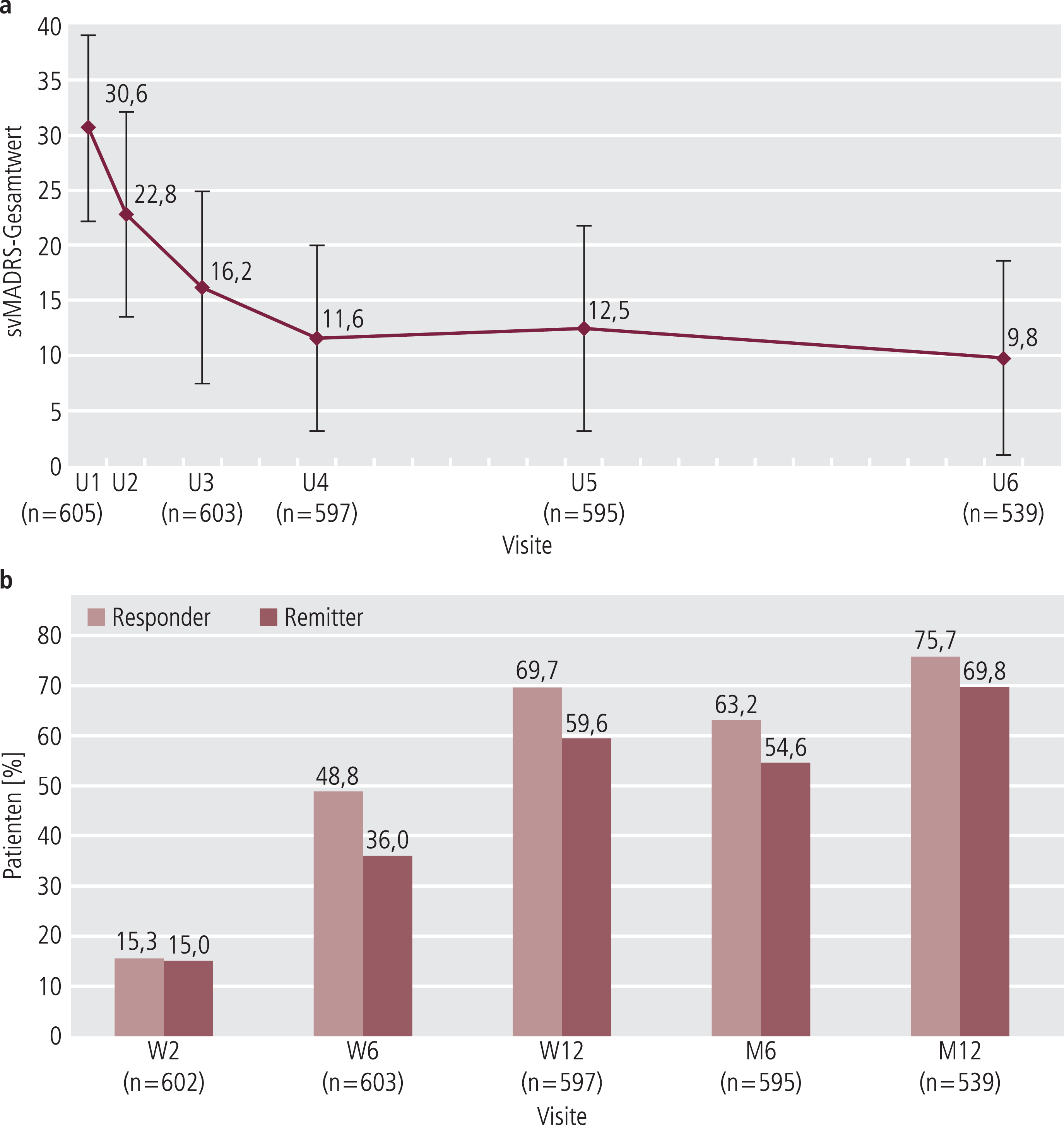
Abb. 1. Antidepressive Wirkung von Agomelatin über 12 Monate; a) Veränderung des svMADRS-Gesamtwerts; b) Response- und Remissionsraten (Response: Verbesserung des svMADRS um ≥50%; Remission: svMADRS-Gesamtwert ≤12); W =Woche; M =Monat
Bei Einschluss in die VIVALDI-Studie wurde die Depression bei 57,4% der Patienten als schwer eingestuft (svMADRS-Gesamtwert: 30 bis 60), am Ende der 12-monatigen Gesamtbeobachtungszeit war dieser Anteil an Patienten auf 3,7% gesunken.
Der antidepressive Effekt von Agomelatin äußerte sich auch in Bezug auf die Einzelitems des svMADRS. Die stärkste Veränderung zeigte sich in der Schlafqualität (Abb. 2). Insgesamt litten bei der Aufnahmeuntersuchung 79,1% der Patienten unter deutlicher bis extremer Schlaflosigkeit (Ausprägung 4, 5 oder 6 des svMADRS). Dieser Anteil sank bis zum Ende der 12-monatigen Beobachtungszeit auf 5,7%.
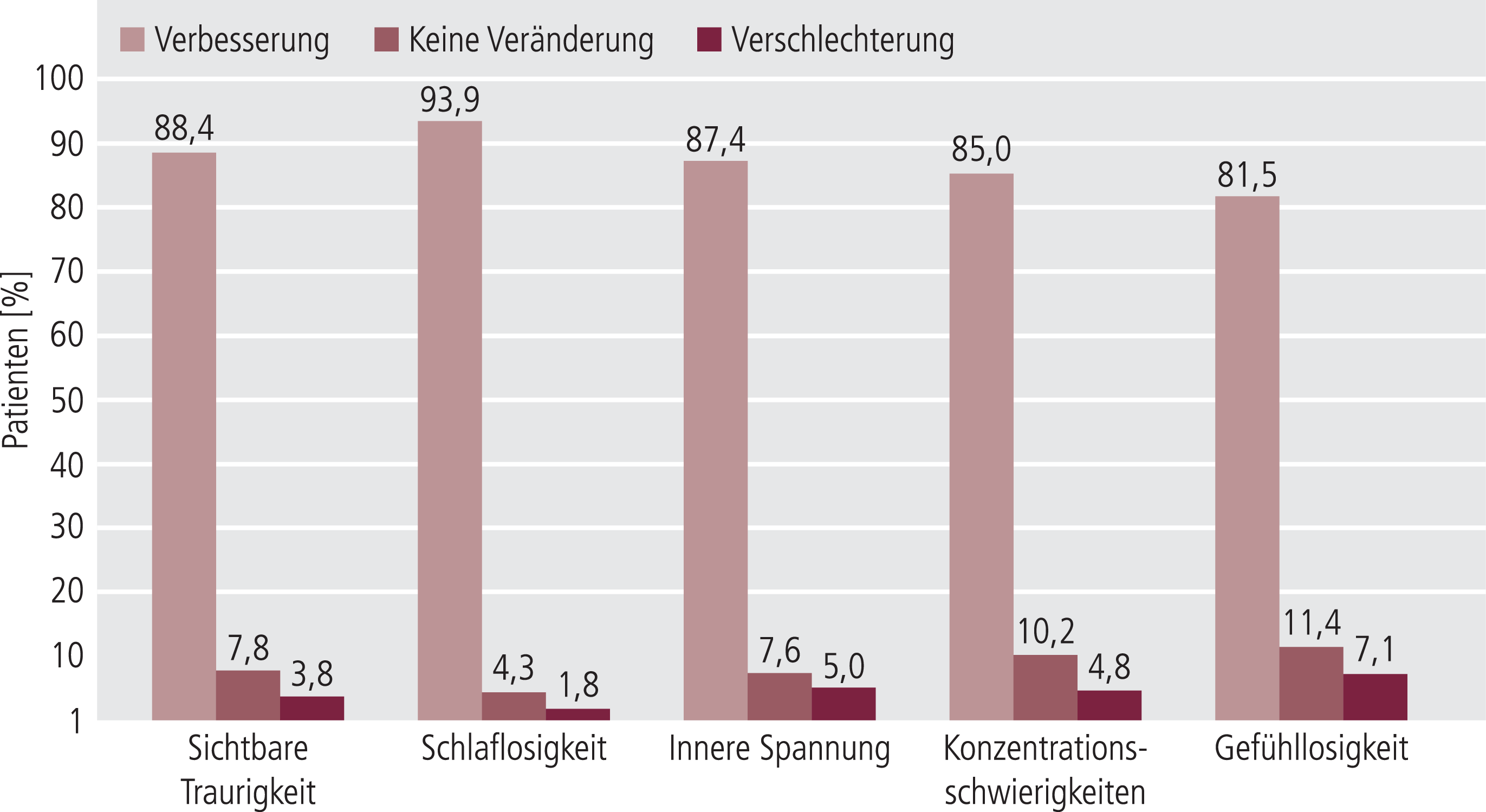
Abb. 2. Veränderung von Einzelitems des svMADRS (LOCF) nach 12 Monaten (Wert bei U6 im Vergleich zu U1; n=605)
Wirkung auf den zirkadianen Rhythmus
Zu jedem Untersuchungszeitpunkt bewerteten die Studienteilnehmer die Schlafqualität und Müdigkeit am Tag anhand des CircScreen-Fragebogens. Ab der zweiten Behandlungswoche zeigte sich eine kontinuierliche Verbesserung der Parameter, die über den gesamten Beobachtungszeitraum hinweg anhielt (Abb. 3).
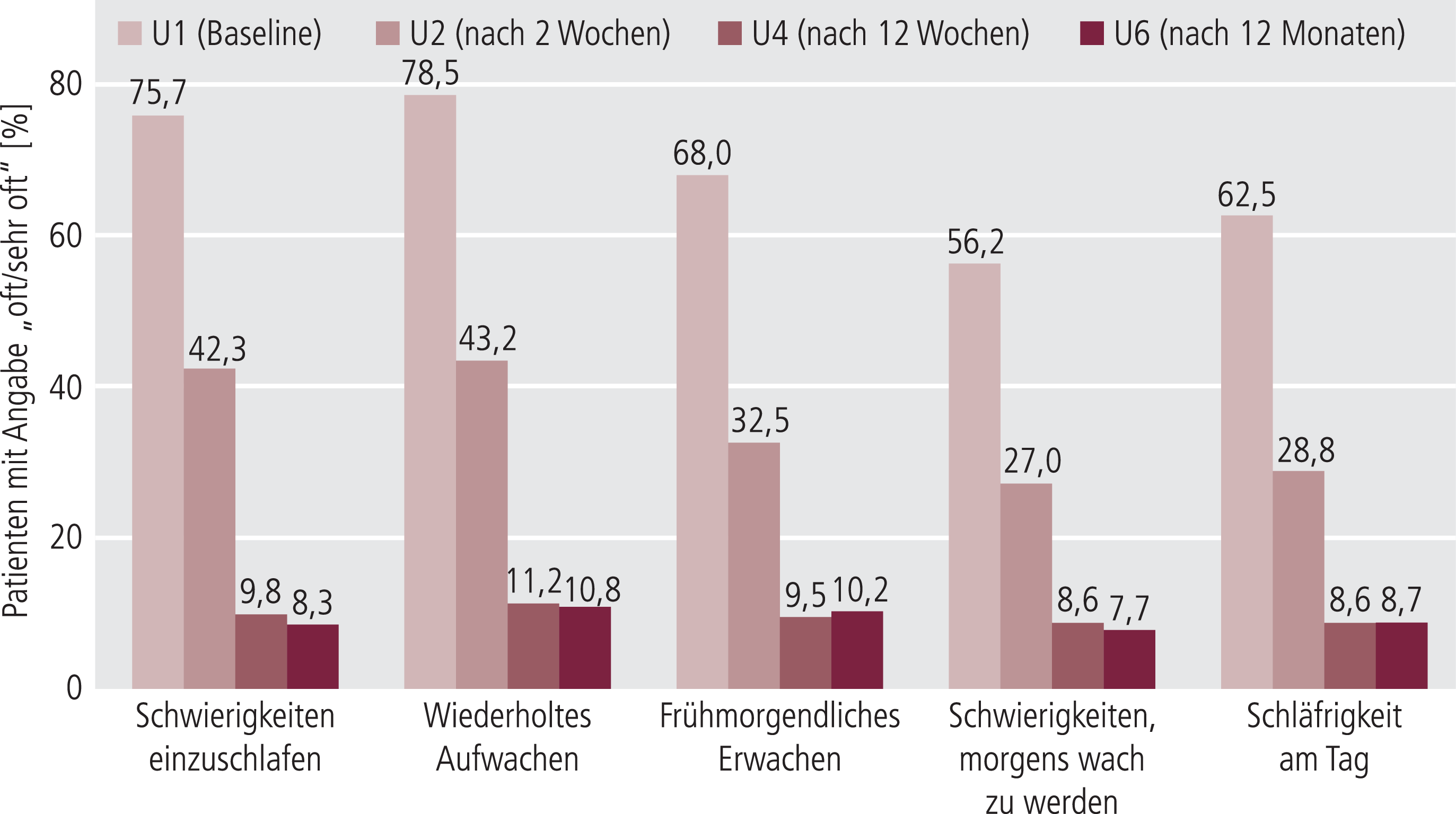
Abb. 3. Wirkung von Agomelatin auf den Schlaf-wach-Rhythmus anhand des CircScreen-Fragebogens (Fragen 1 bis 5); angegeben sind % Patienten mit der Ausprägung „oft“ oder „sehr oft“ bei den entsprechenden Items
Während jeweils mehr als drei Viertel der Patienten bei Beginn der nichtinterventionellen Studie über häufige und sehr häufige Schwierigkeiten beim Einschlafen und über wiederholtes Aufwachen während der Nacht berichteten, waren es nach drei Monaten 9,8% bzw. 11,2%. Dieser Anteil blieb bis zum Ende des Beobachtungszeitraums nach einem Jahr stabil bei etwa 10%. Bei 83,6% der Patienten konnte somit eine Verbesserung des Einschlafens festgestellt werden und bei 87,0% eine Verbesserung des Durchschlafens. Ebenso berichteten die Patienten im Studienverlauf über Verbesserungen des frühmorgendlichen Erwachens sowie der Schwierigkeiten, morgens wach zu werden. Parallel dazu fiel der Anteil der Patienten, die vor Therapiebeginn oft/sehr oft unter Tagesschläfrigkeit litten (Abb. 3). 36,2% der Patienten fühlten sich oft/sehr oft in der Ausübung ihrer normalen Tagesaktivitäten beeinträchtigt (Frage 6 des CircScreen). Nach zwölf Monaten Therapie mit Agomelatin gaben 57,0% der Patienten eine Verbesserung ihrer Tagesfunktionalität an.
Klinischer Gesamteindruck
Vom Beginn der Studie bis zur Abschlussuntersuchung nach zwölf Monaten verbesserte sich der klinische Gesamteindruck (CGI) deutlich. Der mittlere CGI-S-Wert sank von 4,7±0,8 bei Behandlungsbeginn (5=Patient ist deutlich krank) über 2,9±1,2 nach drei Monaten auf 2,6±1,3 nach insgesamt zwölf Monaten Therapie mit Agomelatin (3=Patient ist nur leicht krank). Der Anteil der Patienten in den CGI-S-Kategorien 5 bis 7 (deutlich, schwer und extrem schwer erkrankt) nahm ebenfalls ab, von 65,5% (n=395) bei Aufnahme in die Studie auf 9,9% (n=56) nach zwölf Monaten.
Am Ende der einjährigen Gesamtbeobachtungszeit betrug der Anteil an Respondern und remittierten Patienten nach CGI 75,9% bzw. 47,5% (Tab. 3).
Tab. 3. Verlauf der Responder- und Remitterraten gemäß CGI-I und CGI-S
|
Woche 2 |
Woche 12 |
Monat 12 |
||||
|
n |
% |
n |
% |
n |
% |
|
|
Responder |
186 |
30,3 |
482 |
81,8 |
423 |
75,9 |
|
Remitter |
– |
– |
219 |
36,4 |
267 |
47,5 |
Response: CGI-I-Wert =1 oder 2; Remission: CGI-S-Wert =1 oder 2
Beurteilung der Verträglichkeit und Wirkung
Die Verträglichkeit von Agomelatin in der VIVALDI-Studie einschließlich der Follow-up-Phase wurde von den behandelnden Ärzten für 63,7% der Patienten als sehr gut und für 33,8% als gut bewertet. Während des gesamten Beobachtungszeitraums traten bei 26 der 605 Patienten (4,3%) insgesamt 41 unerwünschte Arzneimittelwirkungen (UAW) auf, wovon nur 10 UAW-Meldungen auf die neunmonatige Follow-up-Phase entfielen. Die häufigsten Nebenwirkungen des VIVALDI-Follow-up-Kollektivs sind in Tabelle 4 gelistet. Am häufigsten waren Kopfschmerzen (0,7%), Schwindel (0,7%) und Oberbauchschmerzen (0,5%), welche vorwiegend in den ersten Behandlungswochen auftraten. Ein sicherer Zusammenhang zwischen Agomelatin und einer unerwünschten Arzneimittelwirkung wurde bei drei Patienten angenommen. Bei neun Patienten wurde ein Zusammenhang mit Agomelatin vom behandelnden Arzt als wahrscheinlich, bei sieben Patienten als möglich angesehen. In der gesamten Behandlungszeit wurden keine schwerwiegenden Nebenwirkungen berichtet.
Tab. 4. Verträglichkeit von Agomelatin in der VIVALDI-Follow-up-Studie (SAS n=605): Anzahl und Prozent [n (%)] der Patienten mit unerwünschter Arzneimittelwirkung (UAW; bei >0,3%)
|
UAW |
Gesamtzeitraum W0–W52 |
Zeitraum W0–W12 |
Zeitraum >W12–W52 |
|
Gesamt |
26 (4,3) |
18 (3,0) |
8 (1,3) |
|
Kopfschmerz |
4 (0,7) |
4 (0,7) |
– |
|
Schwindel |
4 (0,7) |
2 (0,3) |
2 (0,3) |
|
Ober-/Bauchschmerzen |
4 (0,7) |
3 (0,3) |
1 (0,2) |
|
Nausea |
2 (0,3) |
1 (0,2) |
1 (0,2) |
|
Diarrhö |
2 (0,3) |
2 (0,3) |
– |
|
Müdigkeit |
2 (0,3) |
1 (0,2) |
1 (0,2) |
|
Schwitzen |
2 (0,3) |
1 (0,2) |
1 (0,2) |
|
Gewichtsveränderung |
2 (0,3) |
||
|
1 (0,2) |
1 (0,2) |
– |
|
1 (0,2) |
– |
1 (0,2) |
|
Leberwerte erhöht (ALT, AST, GGT) |
3 (0,5) |
1 (0,2) |
2 (0,3) |
ALT: Alanin-Aminotransferase; AST: Aspartat-Aminotransferase; GGT: Gamma-Glutamyltransferase; SAS: Safety analysis set
Transaminasenwerte (ALT und AST) sollten entsprechend der Fachinformation bei Behandlungsbeginn, nach 6, 12 und 24 Wochen sowie am Ende der Studie dokumentiert werden. Ein Baseline-Wert und mindestens ein weiterer Wert lagen für ALT (GPT) bei 424 Patienten und für AST (GOT) bei 416 Patienten vor. Bei 243 Patienten (40,2%) wurden ALT-Werte zu allen vorgesehenen Untersuchungszeitpunkten dokumentiert, AST-Werte bei 239 Patienten (39,5%). Einen Überblick über die dokumentierten Transaminasenwerte gibt Tabelle 5.
Tab. 5. Anzahl und Prozent der Patienten mit dokumentieren Lebertransaminasenwerten; ULN: Upper limit of normal range (oberer Normbereich), als klinisch relevante Erhöhung gilt ein Wert >3 x ULN
|
U1 (Baseline) |
U3 (Woche 6) |
U4 (Woche 12) |
U5 (Monat 6) |
U6 (Monat 12) |
||||||
|
n |
% |
n |
% |
n |
% |
n |
% |
n |
% |
|
|
ALT |
(n=442) |
(n=434) |
(n=390) |
(n=350) |
(n=315) |
|||||
|
396 |
89,6 |
387 |
89,2 |
349 |
89,5 |
316 |
90,3 |
289 |
91,7 |
|
45 |
10,2 |
47 |
10,8 |
41 |
10,5 |
33 |
9,4 |
25 |
7,9 |
|
1 |
0,2 |
0 |
0,0 |
0 |
0,0 |
1 |
0,3 |
1 |
0,3 |
|
AST |
(n=434) |
(n=428) |
(n=391) |
(n=348) |
(n=312) |
|||||
|
406 |
93,5 |
396 |
92,5 |
364 |
93,1 |
323 |
92,8 |
289 |
92,6 |
|
27 |
6,2 |
32 |
7,5 |
27 |
6,9 |
24 |
6,9 |
23 |
7,4 |
|
1 |
0,2 |
0 |
0,0 |
0 |
0,0 |
1 |
0,3 |
0 |
0,0 |
Bei drei Patienten (0,5%) wurden erhöhte Leberwerte als UAW gemeldet. Davon wurden bei einem Patienten während der Follow-up-Phase Transaminasenwerte mehr als 3-fach oberhalb des Normbereichs (>3 x ULN) berichtet; für einen weiteren Patienten wurden leicht erhöhte ALT-Werte (weniger als 3 x ULN) berichtet, welche jedoch bereits in der Hauptbeobachtungsphase auftraten und nicht zum Studienabbruch führten; und ein Patient zeigte isolierte Gamma-GT-Erhöhungen. Die Werte wurden im Rahmen der empfohlenen Leberwertbestimmungen zu den entsprechenden Untersuchungszeitpunkten dokumentiert.
Insgesamt 83 Patienten (13,7%) beendeten die Behandlung mit Agomelatin während der Follow-up-Phase nach Woche 12 (U4) vorzeitig. Als häufigster Grund für den Therapieabbruch wurde der Wunsch des Patienten (7,8% aller Patienten) genannt, des Weiteren mangelnde Wirksamkeit (2,3%) und mangelnde Compliance (1,5%).
Bei der Kontrolluntersuchung nach zwölf Wochen Behandlung (U4) beurteilten die Ärzte die Wirkung von Agomelatin für 86,3% der Patienten auf einer vierstufigen Skala als „sehr gut“ oder „gut“. Bei der Abschlussuntersuchung nach insgesamt zwölf Monaten betrug die Häufigkeit der Bewertung mit „sehr gut/gut“ 84,5%, wobei der Anteil der mit „sehr gut“ bewerteten Patienten von 40,4% in Woche 12 auf 44,2% gestiegen war. Für insgesamt 448 Patienten (76,8%) planten die behandelnden Ärzte, die Therapie mit Agomelatin nach dem Ende der Studie weiter fortzuführen.
Diskussion
Agomelatin ist ein MT1-/MT2-Rezeptoragonist und selektiver 5-HT2C-Rezeptorantagonist, der in randomisierten, doppelblinden, Plazebo- und Verum-kontrollierten klinischen Studien bei insgesamt über 6000 Patienten mit Depression eine schnelle und starke antidepressive Wirksamkeit sowie eine Verbesserung der bei depressiven Menschen häufig gestörten zirkadianen Rhythmen gezeigt hat [10].
Randomisierte klinische Studien (RCTs) der Phasen II und III haben jedoch aus unterschiedlichen Gründen nur limitierte Aussagemöglichkeiten. So sind jüngere und ältere Patienten häufig von der Teilnahme an RCTs ausgeschlossen. Ebenso wenig können schwer depressive Patienten mit einem Suizidrisiko, neuropsychiatrischen Komorbiditäten oder Patienten mit relevanten somatischen Begleiterkrankungen in RCTs eingeschlossen werden. Auch die meisten Medikamentenkombinationen sind in RCTs nicht erlaubt, was jedoch nicht dem klinischen Praxisalltag entspricht – gerade bei depressiven Patienten mit Komorbiditäten.
Die Stärke der hier vorgestellten nichtinterventionellen Beobachtungsstudie liegt darin, ein sehr breites unselektiertes Spektrum von Patienten unter Bedingungen, wie sie in der Praxis niedergelassener Psychiater und Nervenärzte in Deutschland anzutreffen sind, zu untersuchen. Etwa jeder zehnte Patient (11%) war über 65 Jahre alt, jeder dritte (38,8%) wies mindestens eine psychiatrische Begleiterkrankung auf. Aus RCTs werden diese Patienten normalerweise ausgeschlossen.
Die 605 Studienteilnehmer wurden über insgesamt zwölf Monate mit Agomelatin behandelt. Die Ergebnisse der dreimonatigen VIVALDI-Hauptstudie haben die in klinischen Studien gezeigte antidepressive Wirkung und Verträglichkeit von Agomelatin im Praxisalltag bestätigt [14, 15]. Ziel der optionalen Extensionsphase der VIVALDI-Studie war es nun, die Entwicklung der depressiven Symptomatik sowie die Verträglichkeit von Agomelatin mit standardisierten Untersuchungsmethoden im Langzeitverlauf über einen Gesamtbeobachtungszeitraum von zwölf Monaten zu untersuchen.
Die Wirksamkeit von Agomelatin über sechs und zehn Monate wurde bereits in einer randomisierten, Plazebo-kontrollierten Rückfallpräventionsstudie gezeigt [4, 5]. Die hier vorgestellten Ergebnisse weisen auf eine gute Wirkung und Verträglichkeit von Agomelatin über einen Zeitraum von zwölf Monaten hin. Besonders hervorzuheben ist der hohe Anteil der Responder und Remitter nach drei Monaten, obschon es sich um eine mittelschwer bis schwer erkrankte Patientenpopulation handelte (svMADRS bei Baseline: 30,6 Punkte). Bei Weiterbehandlung über insgesamt zwölf Monate stieg der Anteil der Responder weiter an, mit einer Stagnation der Verbesserung zwischen U4 und U5. Diese beobachtete Schwankung wird vor allem für Score-Werte der Patientengruppe mit keiner relevanten bzw. einer milden Depression (svMADRS-Baseline-Werte 0 bis 12 bzw. 13 bis 21) deutlich. Bei diesen Patienten fällt eine hohe Standardabweichung im Verhältnis zu den niedrigen Score-Werten auf. Zudem ist der Spielraum für eine weitere Verbesserung der Symptomatik in dieser Gruppe gering. Ein zusätzlicher Faktor könnten auch einzelne Patienten mit Komplettremission versus Patienten mit Verschlechterung der Symptome sein, was den allgemein zu beobachtenden klinischen Verlauf einer depressiven Erkrankung widerspiegeln würde. Insgesamt liegt die beobachtete Schwankung im Rahmen der Standardabweichung.
Die vorliegenden Daten deuten auf eine Wirkung der Agomelatin-Behandlung sowohl im Verlauf der Akuttherapie als auch während der Erhaltungsphase hin: In der ersten Phase der Studie VIVALDI zwischen Therapiebeginn und Woche 12 führte die Substanz zu einer raschen symptomatischen Verbesserung, an die sich eine weitere, langsamere Symptomverbesserung bzw. Stabilisierung der Patienten anschloss. Mehr als die Hälfte der Patienten konnten als „early improvers“ klassifiziert werden. Eine frühe Verbesserung der Depression gilt als ein zuverlässiger klinischer Prädiktor für den weiteren Therapieverlauf [11]. Zudem könnte eine schnell einsetzende Wirkung im Hinblick auf die Compliance von Bedeutung sein. Da auch nach den ersten drei Monaten Behandlung eine weitere Besserung der Symptome erzielt werden kann, erscheint eine Behandlung über einen längeren Zeitraum sinnvoll, was die Ergebnisse der klinisch kontrollierten Studie zur Langzeitwirksamkeit bestätigt [4, 5] und entsprechend in den Leitlinien empfohlen wird [26].
Aus klinischer Sicht erscheint es wichtig, dass über die Hälfte der in das Follow-up einbezogenen Patienten (56,2%) am Ende der Studie die gleiche Dosierung wie zu Beginn erhielten (25 mg/Tag).
Neben einer Reduktion der affektiven Kernsymptome einer Depression führt Agomelatin, aufgrund des spezifischen Rezeptorprofils, auch zur Verbesserung weiterer depressiver Kernsymptome wie Störungen des Schlaf-wach-Rhythmus und der Tagesaktivität, die für die betroffenen Patienten besonders belastend sind. So zeigte Agomelatin im Rahmen randomisierter kontrollierter Studien bei depressiven Patienten im Vergleich zu den SSRI Sertralin und Escitalopram [7, 23] sowie gegenüber dem SNRI Venlafaxin [16] deutlichere Effekte auf Schlafstörungen und Tagesmüdigkeit depressiver Patienten. Zusätzlich weisen Ergebnisse polysomnographischer Studien bei Patienten mit Depression auf eine messbare Veränderung der Schlafarchitektur und Verbesserung der Schafeffizienz nach zwei Wochen hin [23, 24].
In der VIVALDI-Studie einschließlich der sich daran anschließenden Follow-up-Phase hat Agomelatin gute Effekte auf depressive Kernsymptome einschließlich des Nachtschlafs und der Tagesbefindlichkeit auch bei dieser heterogenen, häufig komorbiden Patientenpopulation gezeigt. Die Verbesserung aller CircScreen-Parameter wurde für die Patienten schon nach zwei Wochen deutlich spürbar und hielt über den gesamten Beobachtungszeitraum von zwölf Monaten an.
Auch in der Therapie über ein Jahr zeigte sich die sowohl in kontrollierten Studien als auch in der dreimonatigen Hauptphase der VIVALDI-Studie [14] beobachtete gute Verträglichkeit von Agomelatin. Unerwünschte Ereignisse traten mit einer Inzidenz von 4,3% auf gegenüber 10% in der Gesamtgruppe der VIVALDI-Hauptphase; schwerwiegende Nebenwirkungen wurden nicht berichtet. Diese Ergebnisse zeigen, dass Nebenwirkungen, falls sie auftreten, eher zu Beginn der Behandlung beobachtet werden. Die hier beschriebenen Häufigkeiten liegen unter den Werten, die üblicherweise im Rahmen klinischer Studien berichtet werden. Dabei ist zu berücksichtigen, dass bei RCTs sämtliche unerwünschte Ereignisse erfasst werden, während hier UAW mit vermutetem Zusammenhang durch den behandelnden Arzt dokumentiert wurden. Aufgrund der eingeschränkten Möglichkeiten eines Monitorings im Rahmen von Beobachtungsstudien ist zudem anzunehmen, dass hierbei tendenziell weniger UAW erfasst werden.
Transaminasenbestimmungen entsprechend der Fachinformation wurden bei etwa 40% der Patienten durchgeführt, ein Baseline-Wert und mindestens ein weiterer Wert lagen bei ungefähr 70% der Patienten vor. Die Bedeutung dieses regelmäßigen Monitorings wurde erst kürzlich wieder deutlich, als einzelne Fälle von schwerer Leberinsuffizienz im Zusammenhang mit Agomelatin beschrieben wurden. Erfahrungen aus klinischen Studien haben gezeigt, dass erhöhte Transaminasen vor allem bei einer Dosierung von 50 mg auftreten können [27, 31], was die Angaben in der Fachinformation widerspiegeln (1,4% unter 25 mg bzw. 2,5% unter 50 mg Agomelatin) [1]. Für die höhere Inzidenz unter 50 mg wurde von Zajecka et al. [31] neben der Dosisabhängigkeit ein möglicher Zusammenhang mit den Baseline-Daten dieser Patienten (hepatobiliäre Vorerkrankungen) diskutiert. Die Leberwerterhöhungen waren alle nach Absetzen der Behandlung reversibel. Im VIVALDI-Follow-up war die Inzidenz erhöhter Leberwerte über ein Jahr mit 0,5% sehr gering. Schwerwiegende Fälle wurden nicht berichtet. Eine regelmäßige Überprüfung der Transaminasen entsprechend der Fachinformation kann daher einen wichtigen Beitrag für die sichere Anwendung von Agomelatin leisten.
Aufgrund des naturalistischen Ansatzes weisen nichtinterventionelle Studien gewisse Schwächen im Vergleich zu RCTs auf. Wegen der nicht vorhandenen Vergleichsgruppen und der fehlenden Randomisierung eignen sich diese Studien nicht, um einen Wirksamkeitsnachweis zu erbringen. Trotz dieser Schwächen besitzen nichtinterventionelle Studien jedoch aufgrund des unselektierten Patientenprofils, das auch ältere, komorbide Patienten und multiple Begleitmedikation umfasst, eine hohe Relevanz für den klinischen Alltag, die in klinischen Studien in dieser Form nicht anzutreffen ist.
Die Ergebnisse der nichtinterventionellen Studie VIVALDI-Follow-up zeigen über den Behandlungszeitraum von 12 Monaten, dass Agomelatin auch unter Praxisbedingungen zu einer schnell einsetzenden und ausgeprägten Verbesserung der depressiven Symptomatik, einschließlich des Schlafs und der Tagesbefindlichkeit, führt. Die beobachteten Effekte nahmen bis zum Ende des gesamten Beobachtungszeitraums zu. Die geringe Nebenwirkungsrate von 4,3% sowie die geringe Therapieabbruchrate von 13,7% reflektieren die gute Verträglichkeit und die hohe Akzeptanz der Substanz durch die Patienten, was wiederum eine wichtige Voraussetzung für die erforderliche Langzeitbehandlung der Depression darstellt.
Interessenkonflikte
GL: Honorare für die Beratung oder Teilnahme an einem Expertenbeirat sowie für Vorträge, Stellungnahmen oder Artikel von AstraZeneca, Janssen-Cilag, Lilly, Lundbeck, Merz, Novartis, Pfizer und Servier; Forschungsbeihilfe von Janssen-Cilag, Lilly, Merz und Servier; sonstige Unterstützung (z.B. Ausrüstung, Personal, Unterstützung bei der Ausrichtung einer Veranstaltung) von Bristol-Myers Squibb, Janssen-Cilag, Lilly, Lundbeck, Otsuka, Servier.
NH ist Angestellte von Servier Deutschland GmbH.
Die Studie wurde durch Servier Deutschland GmbH unterstützt.
Literatur
1. Fachinformation. Valdoxan 25 mg. 2012.
2. Fava M. Daytime sleepiness and insomnia as correlates of depression. J Clin Psychiatry 2004;65(Suppl 16):27–32.
3. Fornaro M, Prestia D, Colicchio S, Perugi G. A systematic, updated review on the antidepressant agomelatine focusing on its melatonergic modulation. Curr Neuropharmacol 2010;8:287–304.
4. Goodwin GM, Emsley R, Rembry S, Rouillon F. Agomelatine prevents relapse in patients with major depressive disorder without evidence of a discontinuation syndrome: a 24-week randomized, double-blind, placebo-controlled trial. J Clin Psychiatry 2009;70:1128–37.
5. Goodwin GM, Rouillon F, Emsley R. Long-term treatment with agomelatine: prevention of relapse in patients with major depressive disorder over 10 months. Eur Neuropsychopharmacol 2008;18(Suppl 4):S338.
6. Hale A, Corral RM, Mencacci C, Ruiz JS, et al. Superior antidepressant efficacy results of agomelatine versus fluoxetine in severe MDD patients: a randomized, double-blind study. Int Clin Psychopharmacol 2010;25:305–14.
7. Kasper S, Hajak G, Wulff K, Hoogendijk WJ, et al. Efficacy of the novel antidepressant agomelatine on the circadian rest-activity cycle and depressive and anxiety symptoms in patients with major depressive disorder: a randomized, double-blind comparison with sertraline. J Clin Psychiatry 2010;71:109–20.
8. Kennedy SH, Emsley R. Placebo-controlled trial of agomelatine in the treatment of major depressive disorder. Eur Neuropsychopharmacol 2006;16:93–100.
9. Kennedy SH, Rizvi S, Fulton K, Rasmussen J. A double-blind comparison of sexual functioning, antidepressant efficacy, and tolerability between agomelatine and venlafaxine XR. J Clin Psychopharmacol 2008;28:329–33.
10. Kennedy SH, Rizvi SJ. Agomelatine in the treatment of major depressive disorder: potential for clinical effectiveness. CNS Drugs 2010;24:479–99.
11. Kim JM, Kim SY, Stewart R, Yoo JA, et al. Improvement within 2 weeks and later treatment outcomes in patients with depressive disorders: the CRESCEND study. J Affect Disord 2011;129:183–90.
12. Lam RW. Sleep disturbances and depression: a challenge for antidepressants. Int Clin Psychopharmacol 2006;21(Suppl 1):S25–9.
13. Laredo J, Quera Salva MA, Falissard B, De Bodinat C. Screening of sleep and circadian rhythms in major depression. J Sleep Res 2002;11(Suppl 1):132–3.
14. Laux G. The antidepressant agomelatine in daily practice: results of the non-interventional study VIVALDI. Pharmacopsychiatry 2012;45:284–91.
15. Laux G. Antidepressive Therapie mit Agomelatin in der Facharztpraxis. Ergebnisse der VIVALDI-Studie. Psychopharmakotherapie 2011;18:18–26.
16. Lemoine P, Guilleminault C, Alvarez E. Improvement in subjective sleep in major depressive disorder with a novel antidepressant, agomelatine: randomized, double-blind comparison with venlafaxine. J Clin Psychiatry 2007;68:1723–32.
17. Loo H, Hale A, D’Haenen H. Determination of the dose of agomelatine, a melatoninergic agonist and selective 5-HT2C-antagonist, in the treatment of major depressive disorder: a placebo-controlled dose range study. Int Clin Psychopharmacol 2002;17:239–47.
18. Millan MJ, Gobert A, Lejeune F, Dekeyne A, et al. The novel melatonin agonist agomelatine (S20098) is an antagonist at 5-hydroxytryptamine2C receptors, blockade of which enhances the activity of frontocortical dopaminergic and adrenergic pathways. J Pharmacol Exp Ther 2003;306:954–64.
19. Möller HJ, Schnitker J. Einsatz einer modifizierten MADRS bei depressiven Patienten in einer prospektiven Kohortenstudie. Nervenarzt 2007;78:685–90.
20. Nutt D, Wilson S, Paterson L. Sleep disorders as core symptoms of depression. Dialogues Clin Neurosci 2008;10:329–36.
21. Olie JP, Kasper S. Efficacy of agomelatine, a MT1/MT2-receptor agonist with 5-HT2C antagonistic properties, in major depressive disorder. Int J Neuropsychopharmacol 2007;10:661–73.
22. Paykel ES, Ramana R, Cooper Z, Hayhurst H, et al. Residual symptoms after partial remission: an important outcome in depression. Psychol Med 1995;25:1171–80.
23. Quera-Salva MA, Hajak G, Philip P, Montplaisir J, et al. Comparison of agomelatine and escitalopram on nighttime sleep and daytime condition and efficacy in major depressive disorder patients. Int Clin Psychopharmacol 2011;26:252–62.
24. Quera Salva MA, Vanier B, Laredo J, Hartley S, et al. Major depressive disorder, sleep EEG and agomelatine: an open-label study. Int J Neuropsychopharmacol 2007;10:691–6.
25. Rush AJ, Trivedi MH, Wisniewski SR, Nierenberg AA, et al. Acute and longer-term outcomes in depressed outpatients requiring one or several treatment steps: a STAR*D report. Am J Psychiatry 2006;163:1905–17.
26. S3-Leitlinie-NationaleVersorgungsleitlinie. Unipolare Depression. Berlin: Springer, 2009.
27. Stahl SM, Fava M, Trivedi MH, Caputo A, et al. Agomelatine in the treatment of major depressive disorder: an 8-week, multicenter, randomized, placebo-controlled trial. J Clin Psychiatry 2010;71:616–26.
28. Wilson S, Argyropoulos S. Antidepressants and sleep: a qualitative review of the literature. Drugs 2005;65:927–47.
29. Wirz-Justice A. Biological rhythm disturbances in mood disorders. Int Clin Psychopharmacol 2006;21(Suppl 1):S11–5.
30. Wittchen HU, Jacobi F, Rehm J, Gustavsson A, et al. The size and burden of mental disorders and other disorders of the brain in Europe 2010. Eur Neuropsychopharmacol 2011;21:655–79.
31. Zajecka J, Schatzberg A, Stahl S, Shah A, et al. Efficacy and safety of agomelatine in the treatment of major depressive disorder: a multicenter, randomized, double-blind, placebo-controlled trial. J Clin Psychopharmacol 2010;30:135–44.
*208 niedergelassene Fachärzte
Prof. Dr. med. Dipl.-Psych. Gerd Laux, kbo-Inn-Salzach-Klinikum, Fachkrankenhaus für Psychiatrie, Psychotherapie, Psychosomatische Medizin und Neurologie, Gabersee 7, 83512 Wasserburg a. Inn, E-Mail: g.laux-isk@t-online.de oder gerd.laux@kbo.de
Dr. rer. nat. Nadja Huttner, Medical and Regulatory Affairs, Servier Deutschland GmbH, Elsenheimerstraße 53, 80687 München
Experience with agomelatine in antidepressant treatment over 12 months. Follow-up of the VIVALDI study
Agomelatine (Valdoxan®) is the first antidepressant drug acting as a MT1- und MT2-receptor agonist and selective serotonergic 5-HT2C-antagonist. The aim of VIVALDI follow-up was to evaluate the antidepressant effectiveness and tolerance of agomelatine in daily practice over one year. Therefore physicians could voluntarily continue the documentation of patients participating in the 3-month VIVALDI study for further 9 months (follow-up).
In the 12-month VIVALDI follow-up study, 605 patients were treated with agomelatine (25 or 50 mg/d) by 208 psychiatrists. The antidepressant effects were evaluated by use of the svMADRS (short version MADRS) and the Clinical Global Impression (CGI) scale. The effect on sleep and daytime functioning was assessed by a patient questionnaire (modified CircScreen).
The observation period reveals a marked reduction in the severity of depression as indicated by a decrease in the svMADRS total score from 30.6 at baseline to 9.8 points at study end. During the course of the study, the response and remission rates increased continuously. At the end of the 1-year observation period, 75.7% and 69.8% of the patients could be classified as responders and remitters, respectively. In addition to the improvement of the depressive symptoms, the disturbances in sleep-wake-rhythms were ameliorated. After 12 months treatment 8.3% of patients reported to have often or very often problems getting to sleep; at baseline this was the case for 75.7%. Adverse drug reactions were reported for 4.3% of the patients.
Taken together, the present data of the VIVALDI follow-up study confirm the good and continuous effects of agomelatine on both, depressive symptoms including disturbed circadian rhythms, as well as the good tolerability and safety profile of the drug.
Key words: Agomelatine, depression, VIVALDI follow-up, circadian rhythms, sleep disorders
Psychopharmakotherapie 2013; 20(03)
