Dr. Alexander Kretzschmar, München
Das Konzept der Pathogenese des Morbus Parkinson hat sich in den letzten 15 Jahren stark verändert. Die Erkrankung beginnt nicht dort, wo man es lange vermutet hat, nämlich in der Substantia nigra. Der Frankfurter Pathologe Braak und Mitarbeiter haben gezeigt, dass die ersten Veränderungen in Kernen des Hirnstamms und im Riechkolben stattfinden [1]. Der Tremor als diagnostisch wegweisendes Zeichen einer Störung der Fingerfeinmotorik steht neuropathologisch eher am Ende des Nervenzelluntergangs im Gehirn. Diesen Erkenntnissen entsprechend müssen heute eine Hyp- oder Anosmie sowie andere nichtmotorische Symptome wie etwa gastroenterale Obstipation als Frühsymptome angesehen werden. Ein Frühsymptom, bei dem man noch zu wenig an einen Morbus Parkinson denkt, sind REM-Schlaf-Verhaltensstörungen. Im englischen Sprachgebrauch gibt es für diese Frühsymptome einen prägnante Merksatz: „Non-motor symptoms are pre-motor symptoms.“
Eine frühe Diagnose hat aber nur Sinn, wenn man dem Patienten auch eine Therapiemöglichkeit anbieten kann, sonst wird die psychische Belastung für die Betroffenen zu groß. In diesem Zusammenhang sind die Ergebnisse der ADAGIO-Studie von Interesse, die nach einem Delayed-Start-Design durchgeführt wurde (dabei wird eine Gruppe sofort mit Verum behandelt, die andere erst mit Plazebo und nach 6 Monaten mit Verum). Die Studie ergab, dass der MAO-B-Hemmer Rasagilin (1 mg/Tag) bei frühem Therapiebeginn nicht nur die fortschreitende Verschlechterung der Motorik bremst, sondern auch nichtmotorische Parkinsonsymptome wie Schmerz, Apathie und Depression günstig beeinflusst. Darüber hinaus wird konstatiert, dass unter kontrollierten klinischen Bedingungen der Nachweis einer krankheitsmodifizierenden Wirksamkeit geführt worden sei [2, 3].
Nachdem die PROUD-Studie (Assessment of potential impact of pramipexole on underlying disease) mit dem gleichen Delayed-Start-Design keine krankheitsmodifizierenden Effekte für einen Dopamin-Agonisten zeigen konnte, ist derzeit Rasagilin die einzige Parkinson-Medikation, für die ein entsprechender Effekt dokumentiert ist. Timmermann erwartet, dass eine entsprechende erweiterte Empfehlung für Rasagilin bei der nächsten Revision der Leitlinien der Deutschen Gesellschaft für Neurologie (DGN) zur Parkinson-Therapie in diese aufgenommen werden wird.
Eine wichtige nichtmotorische Dysfunktion, die mit zunehmender Krankheitsdauer an Bedeutung gewinnt, sind kognitive Defizite bis hin zu einem demenziellen Syndrom. Patienten mit Parkinson-Demenz zeigen dabei im Vergleich zu Patienten mit Alzheimer-Demenz oder deren Vorstufe MCI (Mild cognitive impairment) ein spezifisches Muster, wobei vor allem die Defizite bei den Exekutivfunktionen, dem räumlichen Vorstellungsvermögen (Visuokonstruktion) und der Denkgeschwindigkeit auffallen (Abb. 1).
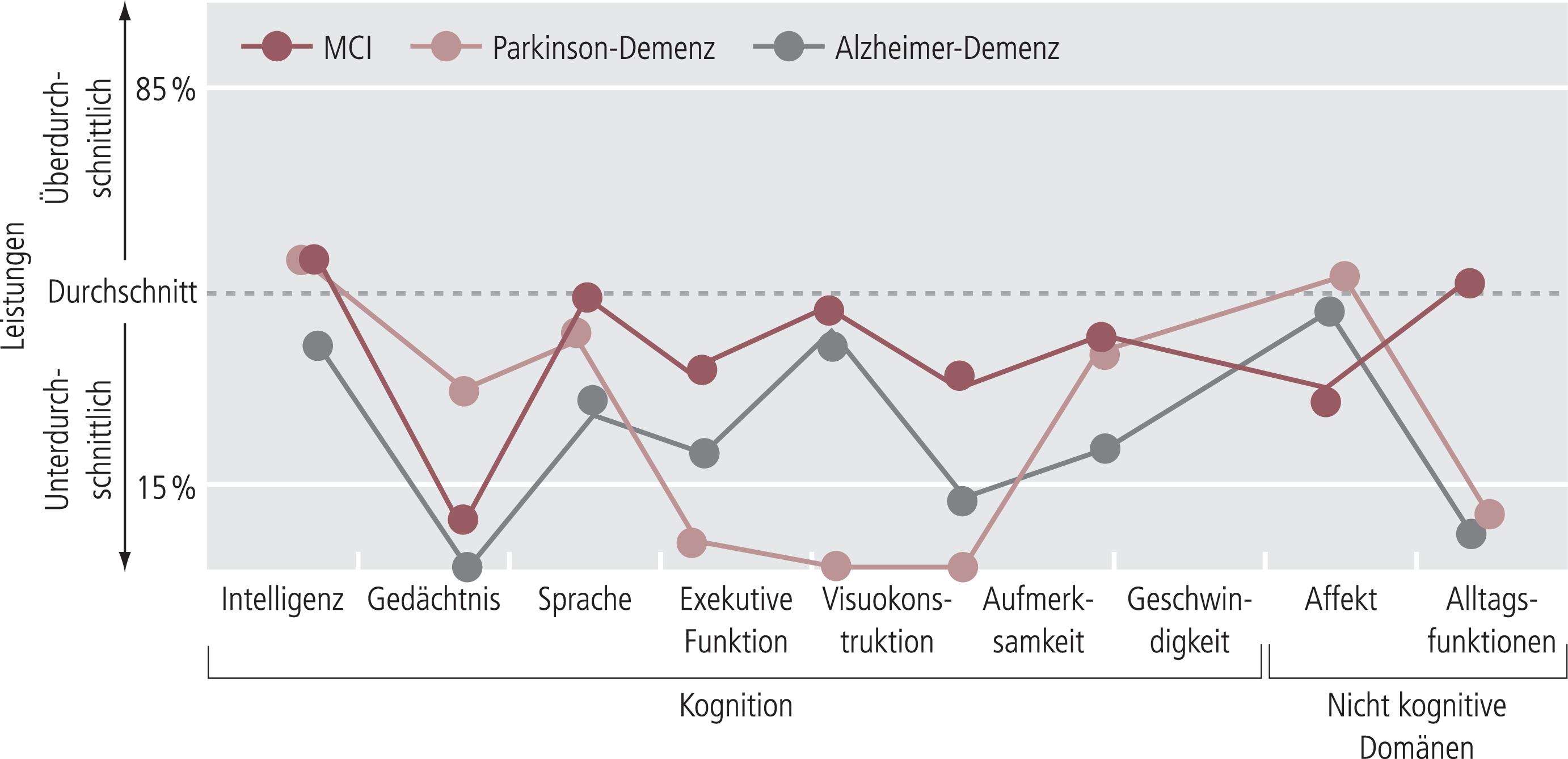
Abb. 1. Neuropsychologische Veränderungen bei Mild Cognitive Impairment (MCI), Parkinson-Demenz und Alzheimer-Demenz [Vortrag Timmermann]
Besonders problematisch für die Angehörigen sind auch psychotische Verhaltensstörungen. Nach den Erfahrungen von Dr. Willibald Kohlhepp, niedergelassener Neurologe und Psychiater in Bad Waldsee, kann im fortgeschrittenen Stadium der Bedarf an Levodopa – und damit die Neigung zu Psychosen – durch die zusätzliche Gabe von Rasagilin verringert werden; beachtet werden muss jedoch der protrahierte Wirkungsbeginn nach sechs bis acht Wochen.
Quelle
Prof. Lars Timmermann, Köln, Dr. med. Willibald Kohlhepp, Bad Waldsee, 5. Parkinson-Kolloquium “Parkinson – mehr als nur eine Bewegungsstörung?”, veranstaltet von Lundbeck GmbH und Teva Pharma GmbH), München, 19. Mai 2010.
Literatur
1. Braak H, et al. Staging of brain pathology related to sporadic Parkinson’s disease. Neurobiol Aging 2003;24:197–211.
2. Olanow CW, et al. A double-blind, „Delayed-Start“ trial of rasagiline in Parkinson’s disease. N Engl J Med 2009;361:1268–78.
3. Stocchi F, et al. Benefits of treatment with rasagiline in fatigue symptoms in patients with early Parkinson’s disease. Poster P2559 im Rahmen des 13th Congress of the European Federation of Neurological Societies, Florenz, 12.–15. September 2009.
Psychopharmakotherapie 2010; 17(04)
