Priv.-Doz. Dr. Dieter Angersbach, Wolfratshausen
Clozapin ist oft der letzte Ausweg in der Pharmakotherapie therapieresistenter psychotischer Symptome. Ein bedeutender Anteil der Patienten bessert sich jedoch auch unter einer Clozapin-Therapie nicht oder nur unzureichend. Vor einer Dosiserhöhung muss daran gedacht werden, dass Clozapin ernsthafte Nebenwirkungen haben kann, wie Agranulozytose, Krämpfe, Tachykardie. Bei nicht ausreichender Wirksamkeit von Clozapin und dem Risiko schwerer Nebenwirkungen ist daher eine Kombinationsbehandlung mit einem anderen Antipsychotikum nahe liegend.
Aripiprazol ist ein partieller Agonist von D2- und 5-HT1A-Rezeptoren und ein Antagonist von 5-HT2A-Rezeptoren. Zahlreiche Fallberichte und offene Studien sprechen dafür, dass Aripiprazol als Zugabe zu Clozapin in der Behandlung Clozapin-resistenter Schizophrenie sinnvoll sein kann.
In einer Plazebo-kontrollierten Doppelblindstudie wurde untersucht, ob die Zugabe von Aripiprazol die antipsychotische Behandlung ohne vermehrtes Risiko schwerwiegender Nebenwirkungen verbessert.
Einschlussbedingungen waren unter anderen:
● Diagnose einer Schizophrenie nach DSM-IV
● Therapieresistenz vor Beginn der Clozapin-Therapie (fortdauernde Symptome trotz Behandlung mit zwei verschiedenen Neuroleptika in adäquater Dosierung über einen Zeitraum von jeweils wenigstens sechs Wochen)
● Behandlung mit Clozapin seit einem Jahr (währenddessen eine Dosis von 400 mg/d und höher für wenigstens acht Wochen)
● Konstante Behandlung mit Clozapin und der Begleitmedikation seit mindestens drei Monaten
● Gesamtscore auf der Brief Psychiatric Rating Scale (BPRS) von wenigstens 35 oder bei wenigstens 3 Items der Schedule for Assessment of Negative Symptoms (SANS) ein Score von wenigstens 3
Ausschlusskriterien waren unter anderen Substanzmissbrauch, geistige Behinderung und schwere neurologische Erkrankungen.
Insgesamt wurden 315 Patienten gescreened. Davon wurden 62 Patienten eingeschlossen (Aripiprazol: n=30; Plazebo: n=32) und randomisiert einer doppelblinden 8-wöchigen Behandlung mit Aripiprazol oder Plazebo zugeordnet.
Die Studienmedikation wurde in 10-mg-Tabletten gegeben. Startdosis waren 5 mg/d (halbe Tablette). Sie wurde in der ersten Woche auf 10 mg/d angehoben und konnte in den darauf folgenden drei Wochen auf 30 mg/d gesteigert werden. Der Verträglichkeit entsprechend, waren Dosen zwischen 5 und 30 mg erlaubt.
Die Dosis von Clozapin und der Begleitmedikation durfte während der Studie nicht verändert werden.
Wirksamkeitsparameter
Primärer Wirksamkeitsparameter war die Änderung des mittleren BPRS-Scores vom Einschluss bis zum Endpunkt. Sekundäre Parameter waren unter anderen die Änderung in den Scores der Positiv- und Negativ-Symptomsubskalen der BPRS, der SANS, des CGI-S (Clinical Global Impression, Schweregrad der Erkrankung) und der MADRS (Montgomery-Åsberg Depression Rating Scale).
Ergebnisse
Von den 62 eingeschlossenen Patienten beendeten 56 die Studie (Aripiprazol: n=27; Plazebo: n=29).
In beiden Gruppen zeigte sich eine signifikante Besserung in allen Wirksamkeitsparametern, das heißt, alle Scores nahmen vom Einschluss bis zum Endpunkt signifikant ab. Nur in der Aripiprazol-Gruppe verfehlte die Abnahme des Scores der BPRS-Positivsymptom-Subskala die Signifikanz.
Der primäre Wirksamkeitsparameter, die Änderung des mittleren BPRS-Scores, zeigte keinen Unterschied zwischen der Aripiprazol- und Plazebo-Gruppe.
Aripirazol war jedoch wirksam in der Besserung der Negativsymptome. Sowohl in der Reduktion des Scores der BPRS-Negativsymptomskala als auch des SANS-Scores war Aripirazol der Plazebo-Behandlung signifikant überlegen (Abb. 1).
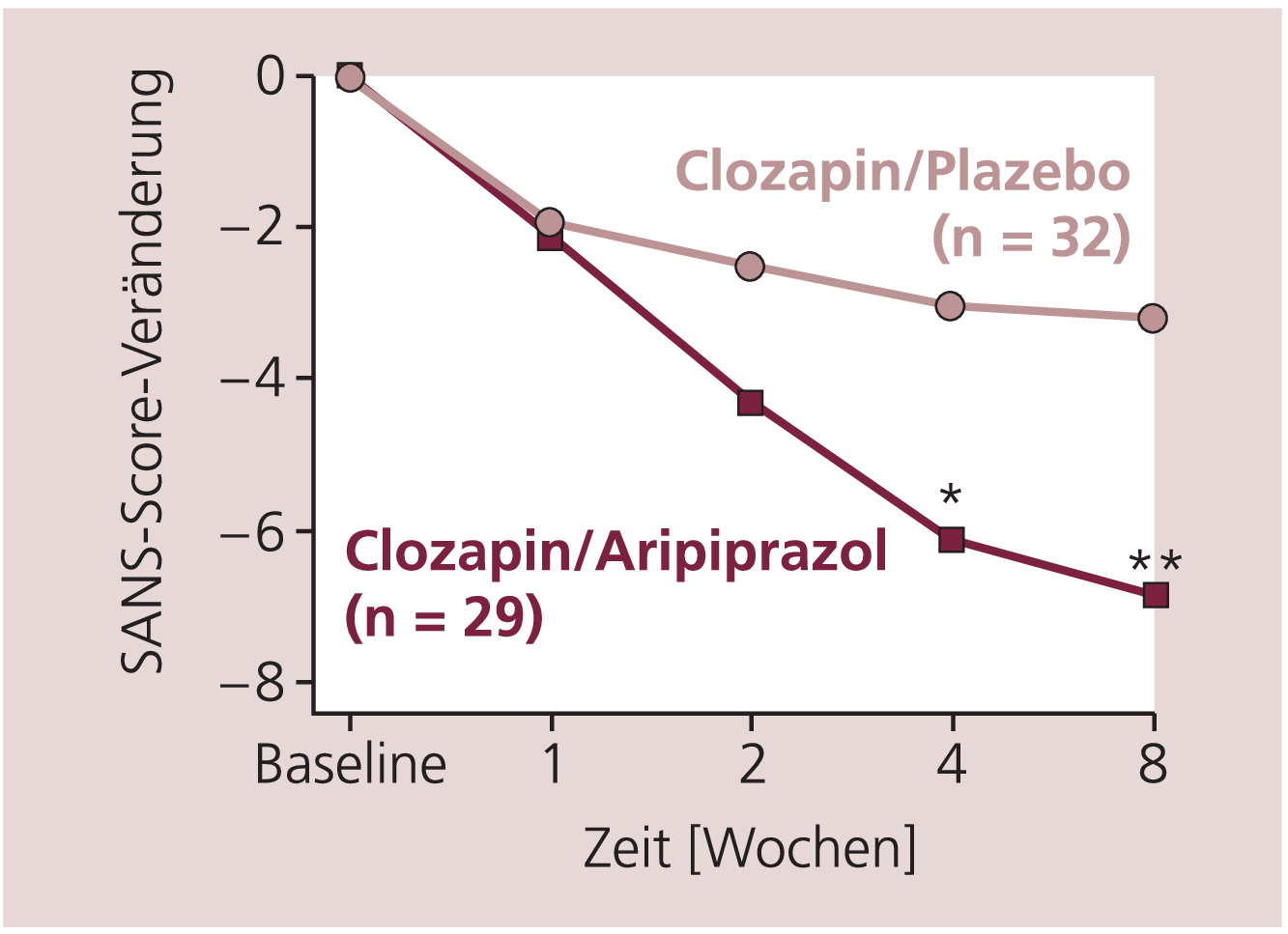
Abb. 1. Einfluss der zusätzlichen Aripiprazol-Behandlung auf die Negativsymptome gemäß SANS-Score. LOCF(Last observation carried forward)-Analyse; *p<0,05; **p<0,01
Ebenfalls signifikant gegenüber Plazebo war die Abnahme des CGI-S-Scores. In der Abnahme des MADRS-Scores trat jedoch keine signifikante Differenz zwischen der Aripiprazol- und der Plazebo-Behandlung auf.
Unerwünschte Wirkungen traten in der Aripiprazol-Gruppe nicht häufiger auf als unter Plazebo. Ebenso gab es keine Unterschiede im Auftreten extrapyramidal-motorischer Störungen (EPMS). Die Autoren führen dieses seltene Auftreten von EPMS wie auch die Wirksamkeit in der Reduktion der Negativsymptomatik auf die 5-HT1A-agonistische Wirkung von Aripiprazol zurück.
Im Vergleich zu Plazebo kam es unter Aripiprazol zu einer signifikanten Abnahme des Prolactinspiegels. Die Autoren machen darauf aufmerksam, dass ein Abfall des Prolactinspiegels den Glucose- und Lipidstoffwechsel stören könnte. In dieser Studie traten unter Aripiprazol solche Störungen nicht auf. Vielmehr senkte Aripiprazol signifikant den Triglycerid-Spiegel und verringerte das Nicht-HDL-Cholesterol. Nach Meinung der Autoren könnte dies zu einer Reduktion der kardiovaskulären Morbidität unter Clozapin beitragen.
Kommentar
Es handelt sich hier um eine relativ kleine Studie, deren Ergebnisse daher in weiteren Untersuchungen bestätigt werden sollten.
Bemerkenswert ist die im Vergleich zu anderen Schizophrenie-Studien sehr niedrige Abbrecherrate. Nur etwa 10% der Patienten (jeweils drei Patienten pro Gruppe) beendeten die Studie frühzeitig im Vergleich zu etwa 50% in Plazebo-kontrollierten und 40% in Verum-kontrollierten Studien mit Aripirazol. Dies lässt auf ein sehr sorgfältiges Screening und eine relativ starke Bindung der Patienten an die Prüfärzte schließen. Die damit verbundene hohe Erwartung an die Studienbehandlung wäre eine Erklärung für den deutlichen Studien-Effekt in dieser Population, in der es nach Einschluss in beiden Behandlungsgruppen gleichermaßen zu signifikanten Verbesserungen kam. Dazu könnte auch beigetragen haben, dass das Protokoll keine Plazebo-Vorlaufphase zur Elimination von Plazebo-Respondern vorsah. In der Regel vermindert eine hohe Plazebo-Response die Effektstärke der Prüfsubstanz. Die dennoch deutlichen Effekte von Aripiprazol auf Negativsymptome gemeinsam mit der günstigen Beeinflussung des metabolischen Profils von Clozapin-Patienten sprechen für diese Kombination.
Quelle
Chang JS, et al. Aripiprazole augmentation in clozapine-treated patients with refractory schizophrenia: An 8-week, randomized, double-blind, placebo-controlled trial. J Clin Psychiatry 2008:e1–e12 (Published ahead of print).
Psychopharmakotherapie 2008; 15(04)
