Markus Wittmann, Helmut Hausner, Göran Hajak und Ekkehard Haen, Regensburg, für die AGATE*
Durch die in den letzten Jahren zunehmende Zahl neu in den Markt eingeführter, so genannter „atypischer“ Wirkstoffe hat sich die Verordnungslandschaft der Antipsychotika (alter Begriff im deutschen Sprachraum: Neuroleptika) deutlich verändert. Die Antipsychotika werden im klinischen Sprachgebrauch in zwei Gruppen unterteilt: Von den so genannten „hochpotenten“ Wirkstoffen reichen Tagesdosen von wenigen Milligramm für eine erfolgreiche Unterdrückung psychotischer Symptome aus, während von den so genannten „niederpotenten“ Wirkstoffen für die gleiche Indikation Tagesdosen von mehreren hundert Milligramm benötigt werden (Tab. 1). Die niederpotenten Antipsychotika werden im klinischen Alltag seit vielen Jahren überwiegend zur Sedierung der Patienten eingesetzt. Die folgende Auswertung des Verordnungsverhaltens in den der Arbeitsgemeinschaft Arzneimitteltherapie bei psychiatrischen Erkrankungen (AGATE) angeschlossenen Häusern („Stichtagsauswertung“) beschreibt die Veränderungen der Verordnungshäufigkeit der meistverordneten hochpotenten Neuroleptika zwischen 1995 und 2004 und geht abschließend auf die in den teilnehmenden Kliniken üblichen Tagesdosierungen der wichtigsten Präparate ein.
Tab. 1. Einteilung der klassischen Neuroleptika in niedrig- bzw. mittelhoch-/hochpotent [mod. nach 1]
|
Niedrigpotente Antipsychotika |
Mittel-/Hochpotente Antipsychotika |
|
Chlorpromazin |
Benperidol |
|
Chlorprothixen |
Bromperidol |
|
Clopentixol |
Flupentixol |
|
Levomepromazin |
Fluphenazin |
|
Melperon |
Fluspirilen |
|
Pipamperon |
Haloperidol |
|
Promethazin |
Perphenazin |
|
Prothipendyl |
Perazin |
|
Sulpirid |
Pimozid |
|
Thioridazin |
Zuclopentixol |
Material und Methoden
Seit 1995 werden an zwei Tagen pro Jahr (den so genannten „Stichtagen“, Mitte April und Mitte Oktober) in den der AGATE angeschlossenen Häusern von jedem Patienten, der an diesen Tagen stationär aufgenommen ist, anonymisiert Geburtsjahr, Geschlecht, Hauptdiagnose, Wirkstoff, Tagesdosis und Applikationsform der medikamentösen Behandlung erfasst. Aus diesen Daten lässt sich das Verordnungsverhalten in den angeschlossenen Häusern ermitteln und im Laufe der Jahre vergleichen. Der vorliegenden Auswertung liegen die Daten der beiden Stichtage des Jahrs 2003 zugrunde, die mit dem Trend seit 1995 und den Daten von 2001 und 2002 verglichen werden, seitdem die Diagnose nach ICD-10 verschlüsselt wird. Die Depotneuroleptika bleiben unberücksichtigt.
Ergebnisse
Die Zahl der Kliniken, die sich an der Stichtagserhebung beteiligten, stieg von 10 im Jahre 1995 auf 19 im Jahre 2003, die Zahl der erfassten Medikamentenverordnungen von 13492 auf 30609. Im Zeitraum von 1995 bis 2003 zeigt sich eine tendenzielle Abnahme des Anteils der Antipsychotika an allen Medikamentenverordnungen (%MV) von rund 32 auf 24,4%MV (Abb. 1). Im gleichen Zeitraum stieg der Anteil der Antidepressiva von rund 10 auf knapp 14,3%MV, der Anteil der Nichtpsychopharmaka (Internistika u.a. Medikamente mit Zulassungen für nichtpsychiatrische Indikationen) von 33,1%MV auf 37,0%MV.
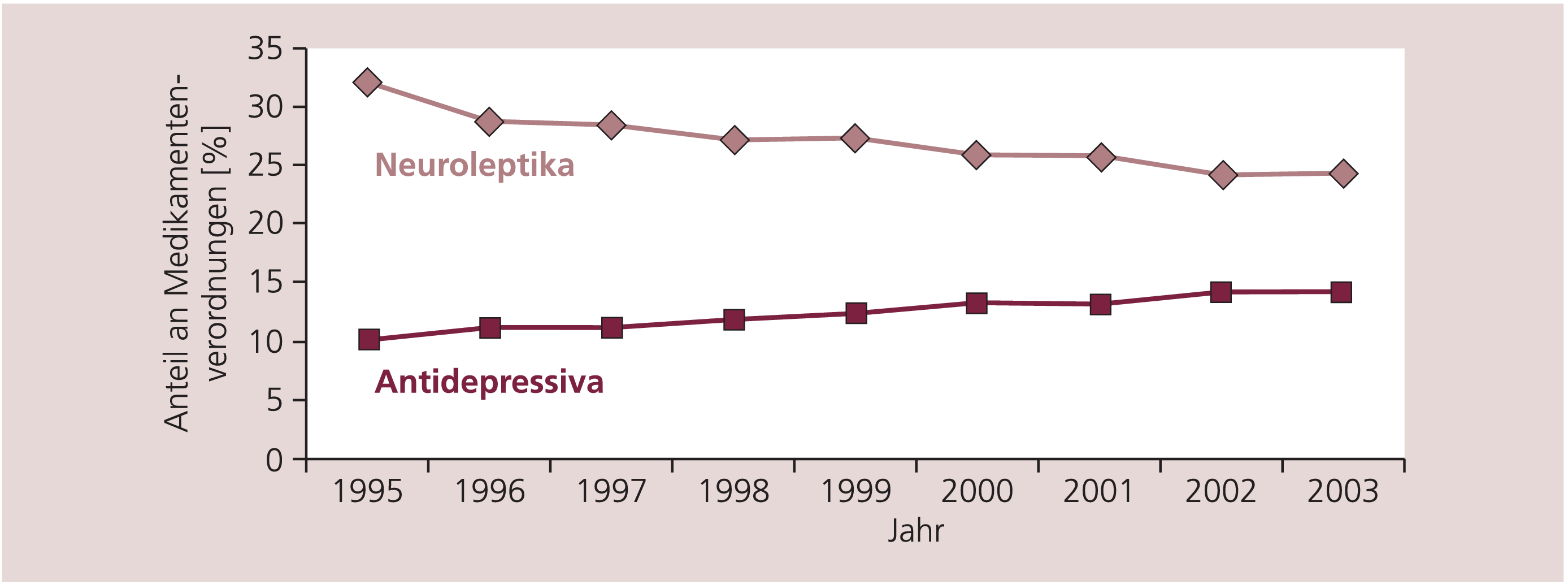
Abb. 1. Anteil der Neuroleptika und Antidepressiva an allen Medikamentenverordnungen (%MV)
In diesem Zeitraum zeigt sich eine deutliche Verschiebung zugunsten der neueren, so genannten „atypischen“ Neuroleptika (Abb. 2), von denen im Jahr 1975 Clozapin, 1993 Risperidon und 1996 Olanzapin auf den Markt kamen. Das 1995 am häufigsten verordnete Antipsychotikum war Haloperidol oral mit 17,8% aller Neuroleptika-Verordnungen (%NlV), gefolgt von Clozapin mit 9,7%NlV. Bei Betrachtung der Entwicklung der beiden 1995 am häufigsten verordneten Antipsychotika ergibt sich bis 2004 eine deutliche Veränderung, Haloperidol oral lag nur noch bei 7,9%NlV, Clozapin bei 5,4%NlV. Die beiden am häufigsten verordneten Antipsychotika waren Risperidon mit 14,9%NlV, gefolgt von Olanzapin mit 13,7%NlV.
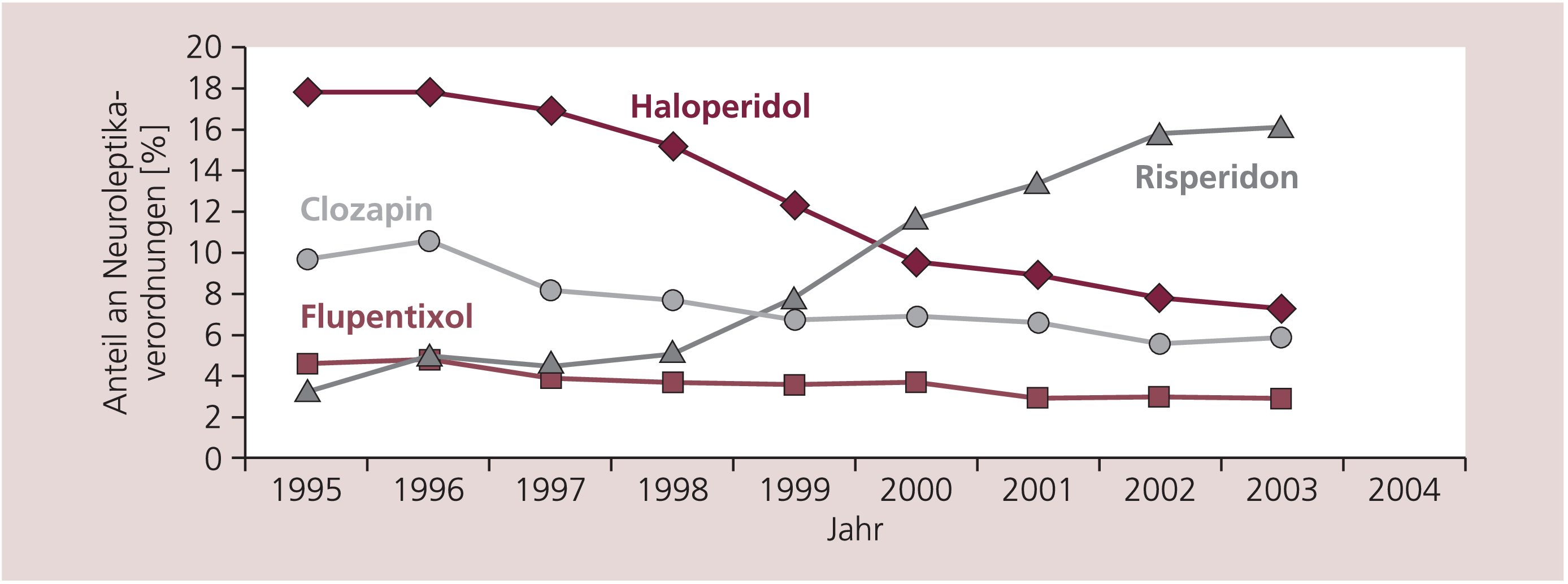
Abb. 2. Verlauf der Verordnungshäufigkeit der zwei am häufigsten verordneten klassischen und neueren Neuroleptika (sog. Atypika). Angegeben ist der Anteil an allen Neuroleptikaverordnungen (%NlV)
Dabei war die Verordnungshäufigkeit von Risperidon im Jahr 2000 erstmals höher als die von Haloperidol. Abbildung 2 zeigt auch eine trotz leichter Abnahme relativ stabile Verordnungshäufigkeit von Flupentixol. Ebenso zeigt der Verlauf von Clozapin eine zunächst deutliche Abnahme der Verordnungshäufigkeit bei aktuell relativ konstantem Verlauf mit nur leichtem Rückgang.
Die ausschließliche Betrachtung der Verordnungshäufigkeit so genannter „atypischer“ Neuroleptika zeigt Abbildung 3. Nach Markteinführung von Olanzapin war es zunächst zu einer Verringerung der Verordnungshäufigkeit von Risperidon gekommen, die sich in der Folge wieder auszugleichen scheint bei in den Jahren 2000 bis 2004 annähernd gleichem Verlauf.
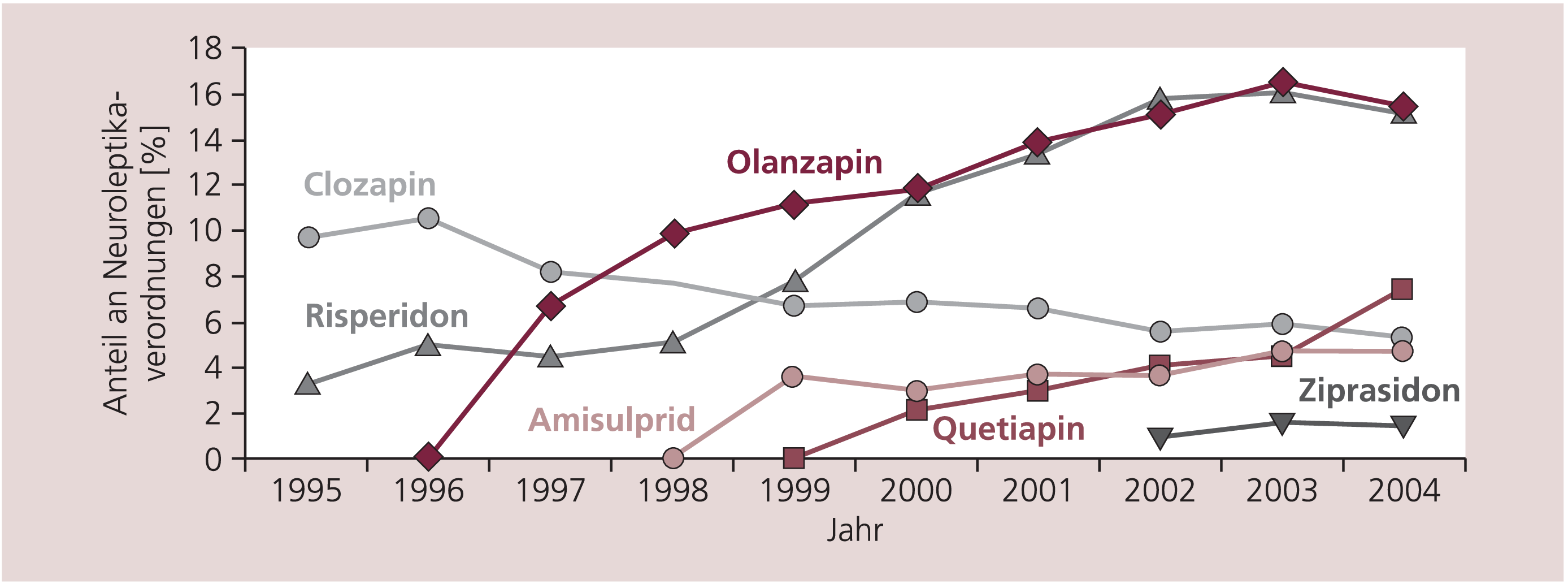
Abb. 3. Verordnungshäufigkeit der so genannten atypischen Neuroleptika. Angegeben ist der Anteil an allen Neuroleptikaverordnungen (%NlV)
Bei den übrigen Substanzen zeigt sich eine deutlich geringere Verordnungshäufigkeit als bei den beiden zuvor erwähnten mit allerdings sehr unterschiedlichem Verlauf.
Amisulprid zeigt nach Markteinführung nach zunächst deutlichem Anstieg einen Trend mit anhaltend leicht zunehmender Verordnungshäufigkeit, die Entwicklung von Quetiapin ist bis zum Jahr 2003 ähnlich, die Verordnungshäufigkeit im Jahr 2004 liegt jedoch deutlich höher als die vom Vorjahr.
Ziprasidon wurde nach Markteinführung zunächst nur wenig verordnet bei sich insgesamt auf niedrigem Niveau bewegender Verordnungshäufigkeit. Da dieses Präparat erst 2002, also im Vorjahr der Stichtagserhebung auf den Markt kam, wird sich ein klarer Trend erst in den nächsten Jahren herausbilden. – Aripiprazol konnte aufgrund seiner Markteinführung im Jahr 2004 in unseren Auswertungen noch nicht berücksichtigt werden.
Verlauf 2001 bis 2003
Ein differenzierter Vergleich der Verordnungshäufigkeit der neueren und klassischen Neuroleptika im Kontext der Verordnungszahlen der Neuroleptika/Psychopharmaka im Zeitraum 2001 bis 2003 ist in Tabelle 2 dargestellt.
Tab. 2. Verordnungshäufigkeit klassischer und neuerer Neuroleptika. Angegeben ist jeweils der Anteil an allen Psychopharmakaverordnungen (%PV)
|
Psychopharmaka |
Neuroleptika |
Sog. Atypika |
Klassische |
|
|
2001 |
15255 (100%PV) |
6593 (ca. 43%PV) |
2682 (ca. 18%PV) |
3911 (ca. 25%PV) |
|
2002 |
16571 (100%PV) |
6679 (ca. 40%PV) |
3020 (ca. 18%PV) |
3659 (ca. 22%PV) |
|
2003 |
18118 (100%PV) |
7456 (ca. 41%PV) |
3693 (ca. 20%PV) |
3763 (ca. 21%PV) |
Bei Differenzierung der klassischen Neuroleptika in niedrig- und mittelhoch- bzw. hochpotente Neuroleptika zeigt sich ein anteilsmäßiger Rückgang der hochpotenten zugunsten der niedrigpotenten klassischen Neuroleptika (Tab. 3).
Tab. 3. Differenzierung der klassischen Neuroleptika in niedrig- und hochpotente Neuroleptika. Angegeben ist jeweils der Anteil an allen Verordnungen von klassischen Neuroleptika (%kNlV)
|
Klassische |
… davon |
… davon |
|
|
2001 |
3911 (100%kNlV) |
2297 (58,7%kNlV) |
1614 (41,3%kNlV) |
|
2002 |
3659 (100%kNlV) |
2211 (60,4%kNlV) |
1448 (39,6%kNlV) |
|
2003 |
3763 (100%kNlV) |
2303 (61,2%kNlV) |
1460 (38,8%kNlV) |
Auch bezüglich der Verordnungshäufigkeit klassischer Neuroleptika lohnt sich eine genauere Betrachtung, wie der Verlauf von 2001 bis 2003 zeigt. Wie schon erwähnt, kam es im Beobachtungszeitraum 1995 bis 2003 zu einer deutlichen Reduktion der Verordnungshäufigkeit von Haloperidol.
Dieser Trend gilt im Wesentlichen für die hochpotenten klassischen Neuroleptika, allerdings nicht für alle. Abbildung 4 zeigt die Entwicklung der Verordnungen der drei am häufigsten verschriebenen hochpotenten klassischen Neuroleptika von 2001 bis 2003.
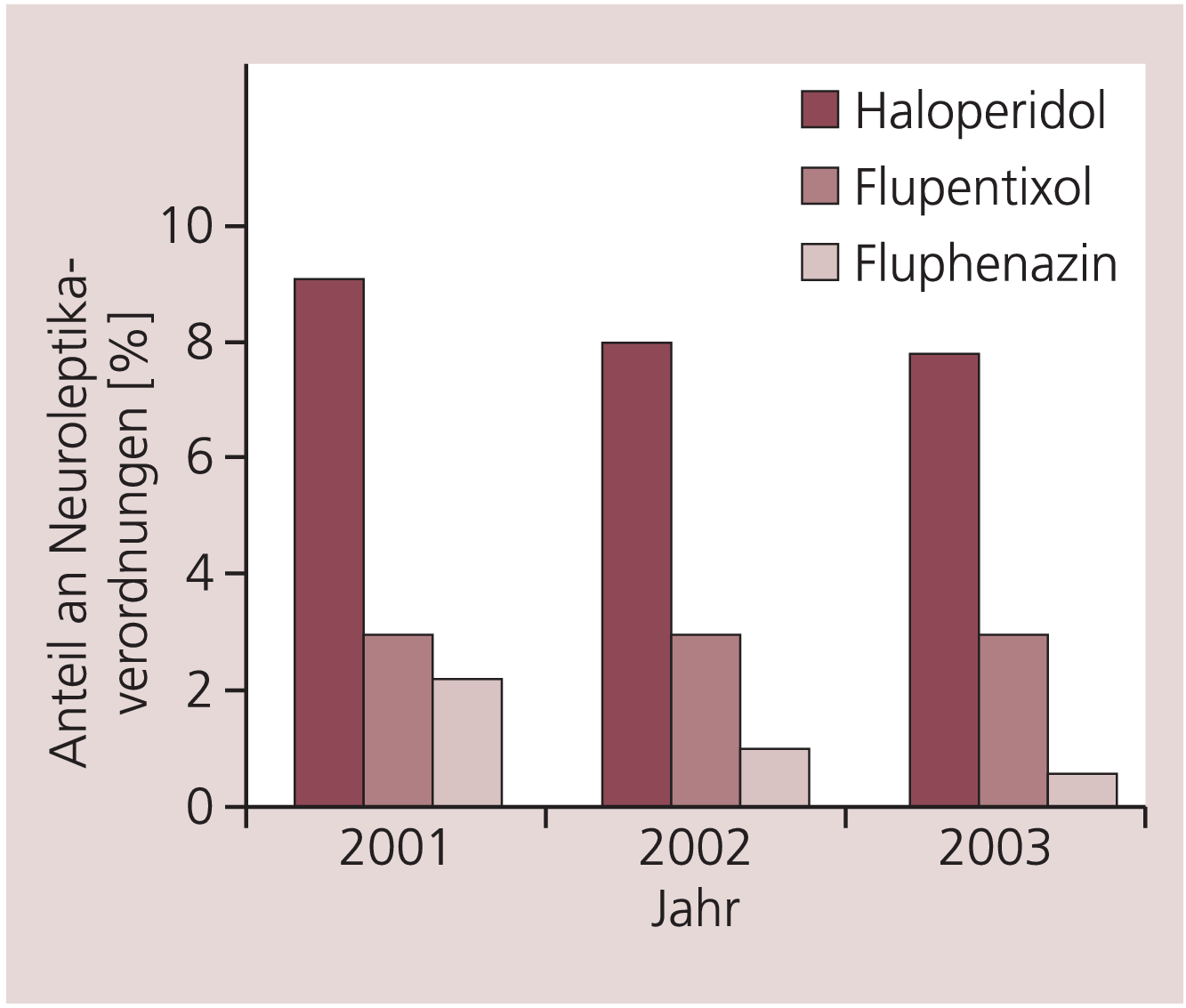
Abb. 4. Verlauf der Verordnungshäufigkeit der drei am häufigsten verordneten klassischen hochpotenten Neuroleptika 2001 bis 2003. Angegeben ist der Anteil an allen Neuroleptikaverordnungen (%NlV)
Flupentixol zeigt eine annähernd stabile Verordnungshäufigkeit bei deutlichem Rückgang der Haloperidol- und Fluphenazin-Verordnungshäufigkeit.
Dosierungen
Im Folgenden wurden die am häufigsten verschriebenen hochpotenten Neuroleptika in Bezug auf die verabreichten Dosierungen betrachtet. Tabelle 4 zeigt die laut Roter Liste 2005 [3] empfohlenen Tagesdosierungen. Gegenübergestellt wurden die in unserer Stichtagsauswertung errechneten mittleren Tagesdosierungen und die jeweilige maximal verabreichte Tagesdosis.
Tab. 4. Dosisempfehlungen laut Roter Liste® [3], errechnete mittlere und maximale Tagesdosierungen in der Stichtagsauswertung
|
Empfehlung Rote Liste |
Mittlere Tagesdosis |
Maximale Tagesdosis |
|
|
Olanzapin |
5–20 mg/d |
13 mg |
60 mg |
|
Risperidon |
4–6 mg/d |
3 mg |
13 mg |
|
Quetiapin |
400–800 mg/d |
412 mg |
2100 mg |
|
Clozapin |
200–450 mg/d |
306 mg |
1000 mg |
|
Amisulprid |
400–800 mg/d |
522 mg |
1400 mg |
|
Ziprasidon |
80–160 mg/d |
98 mg |
200 mg |
|
Haloperidol |
3–15 mg/d |
9 mg |
30 mg |
|
Flupentixol |
4–24 mg/d |
10 mg |
45 mg |
Die verabreichten mittleren Tagesdosierungen liegen sämtlich im Bereich der empfohlenen Tagesdosierungen laut Roter Liste, bei Risperidon leicht darunter.
Die maximal verabreichten Tagesdosierungen liegen dabei regelmäßig deutlich über den empfohlenen Tagesdosierungen.
Tabelle 5 zeigt eine diagnosespezifische Darstellung der mittleren Tagesdosierungen im Vergleich zu den empfohlenen Tagesdosierungen für die Diagnosegruppe „Schizophrenie und wahnhafte Störungen“. Erwartungsgemäß findet sich eine höhere mittlere Tagesdosierung in dieser Diagnosegruppe, allerdings liegen auch hier die mittleren Tagesdosierungen im Bereich der empfohlenen Tagesdosierungen.
Tab. 5. Mittlere Tagesdosierungen in der Diagnosegruppe „Schizophrenie und wahnhafte Störungen“
|
Empfehlung laut Roter Liste® 2005 |
Mittlere Tagesdosierung |
|
|
Olanzapin |
5–20 mg/d |
16,9 mg |
|
Risperidon |
4–6 mg/d |
3,7 mg |
|
Quetiapin |
400–800 mg/d |
587 mg |
|
Clozapin |
200–450 mg/d |
310 mg |
|
Amisulprid |
400–800 mg/d |
571 mg |
|
Ziprasidon |
80–160 mg/d |
116 mg |
|
Haloperidol |
3–15 mg/d |
11 mg |
|
Flupentixol |
4–24 mg/d |
11 mg |
Diskussion
Die Auswertung von Stichtagsdaten erlaubt keine direkten Rückschlüsse auf die Wirksamkeit und Verträglichkeit der eingesetzten Medikamente. Allerdings können die im zeitlichen Verlauf beobachteten Trends und grundsätzlichen Veränderungen unter anderem Hinweise auf die Akzeptanz neu eingeführter Medikamente liefern.
Die Stichtagsdatenauswertung der Verordnungshäufigkeit von Neuroleptika zeigt für den Zeitraum 1995 bis 2003 einen grundlegenden Wandel zugunsten neuerer, so genannter atypischer Neuroleptika. Dabei gibt es jedoch Unterschiede im Verlauf sowohl in der Gruppe der klassischen als auch bei den neueren Neuroleptika.
Unsere Ergebnisse zeigen zwar einen zunächst wenig überraschenden Wechsel von den klassischen zu den so genannten atypischen Neuroleptika, doch ist dieser Wandel keineswegs pauschal oder substanzunabhängig.
Die nach einem initialen Rückgang dann weitgehend stabile Verordnungshäufigkeit von Clozapin gibt einen Hinweis auf die wichtige Rolle als Reserve-Neuroleptikum. Bei in längerem Zeitraum bestehenden stabilen Verordnungszahlen kann man davon ausgehen, dass auch jeweils ein in etwa konstanter Anteil von Patienten auf Clozapin umgestellt wird. Ähnliches gilt für Amisulprid: Hier ist jeweils ein leichter Zuwachs zu verzeichnen, der wenig Spielraum für Interpretationen lässt, aber auch Amisulprid nimmt unter den neueren Antipsychotika beispielsweise durch die vorwiegend unveränderte renale Ausscheidung und die damit verbundene geringe hepatische Metabolisierung eine Sonderrolle ein, da es bezüglich relevanter pharmakokinetischer Interaktionen mit den meisten anderen Pharmaka, die überwiegend hepatisch metabolisiert werden, gut kombinierbar ist.
Quetiapin verzeichnet schon bald nach Markteinführung den deutlichsten Zuwachs. Erst im Laufe der nächsten Jahre wird sich beurteilen lassen, ob es durch seine in zahlreichen Studien schon bestätigte Wirksamkeit und relativ große therapeutische Breite im klinischen Alltag anhaltend überzeugen kann. Der geringe Zuwachs von Ziprasidon lässt verschiedene Interpretationen zu. Die bekannte Gefahr einer QT-Verlängerung [2, 4] ist vielen Ärzten bewusst, wenngleich Ziprasidon bei weitem nicht die einzige (antipsychotische) Substanz ist, die mit diesem Risiko behaftet ist. Doch nach der aufgrund klinisch symptomatischer QT-Verlängerungen verursachten Marktrücknahme des mittlerweile wieder eingeführten Sertindol war es möglicherweise zu einer Sensibilisierung für diese Nebenwirkung gekommen. Ziprasidon war das nach Sertindol auf dem deutschen Arzneimittelmarkt als nächstes eingeführte so genannte „atypische“ Neuroleptikum. Dass vor allem in der Akutpsychiatrie für die initiale Therapie oft die Antipsychotika-Eigenschaften Sedierung und große therapeutische Breite erwünscht sind, wirkt sich unter Umständen nachteilig auf die Verordnungszahlen von Ziprasidon aus.
Die Veränderungen im Bereich der klassischen Neuroleptika lassen darauf schließen, dass Haloperidol aufgrund seines bekannten hohen EPS-Risikos und anderer Nebenwirkungen, besonders die Langzeittherapie betreffend, mit Erfolg gegen andere Neuroleptika ausgetauscht werden konnte. Das ist ein nicht überraschendes Ergebnis, die für andere klassischen Neuroleptika wie zum Beispiel Flupentixol beobachteten relativ konstanten Verordnungszahlen lassen auf eine differenzierte Verordnungslandschaft schließen.
Eine Änderung der Verordnung weg von den klassischen hin zu neueren Antipsychotika lässt sich somit zwar quantitativ, aber nicht substanzabhängig pauschalisieren.
Literatur
1. Benkert O, Hippius H. Kompendium der Psychiatrischen Pharmakotherapie. Berlin: Springer Verlag, 2006.
2. Crumb WJ Jr., Ekins S, Sarazan RD, Wikel JH, et al. Effects of antipsychotic drugs on Ito, INa, Isus, IK1, and hERG: QT prolongation, structure activity relationship, and network analysis. Pharm Res 2006;23:1133–43.
3. Rote Liste® Service GmbH (Hrsg.). Rote Liste 2005. Aulendorf: Editio Cantor Verlag. 2005.
4. Stöllberger C, Huber JO, Finsterer J. Antipsychotic drugs and QT prolongation. Int Clin Psychopharmacol 2005;20:243–51.
* Mitglieder der Arbeitsgemeinschaft Arzneimitteltherapie bei psychiatrischen Erkrankungen (AGATE): KH Agatharied (Fr. Dr. I. Lemke), SKH Arnsdorf (Hr. CA Dr. DP. H. Heilemann), BK Ansbach (Fr. Dr. B. Mößner-Haug), BKH Augsburg, (Hr. Dr. T. Messer), BKH Bamberg (Fr. Dr. C. Bauer), BKH Bayreuth (Hr. Dr. C. Franke), Bavaria Klinik Kreischa (Fr. Dr. P. Behnert), Tagesklinik Cham (Hr. Dr. M. Dobmeier), Danuvius Klinik (OA Dr. R. Doerr), Klinikum am Europakanal Erlangen (Hr. CA Prof. Schneider), Frankenalb Klinik Engelthal (Fr. Dr. U. Reichert), Furtbacher Krankenhaus (Fr. Dr. D. Gangnus), Inn-Salzach-Klinikum, Wasserburg (Hr. Dr. C. Steinmann), BKH Günzburg (Hr. Dr. M. Jäger), Christophsbad Göppingen (CA PD Dr. L. Hermle), IAK München-Ost (Hr. Dr. Pfeiffer), NLK Hildesheim (Hr. Dr. Andreas Töpperwien), Klinik Höhenried (Hr. Dr. T. Leitz), BKH Ingolstadt (Fr. Dr. I. Mußmächer u. Hr. Dr. R. Schuler), BKH Kaufbeuren (Hr. Dr. G. Eckermann), BKH Kempten (CA PD Dr. P. Brieger), Waldkrankenhaus Köppern (Hr. CA Prof. Dr. Schiller), BZK Landsberg (Hr. Dr. P. Lauer), BKH Landshut (Hr. Dr. H. Haag), BKH Lohr (Hr. Dr. W. Gsell), BKH Mainkofen (Hr. Dr. Groß), BKH Memmingen (Hr. Dr. T. Möller), Klinikum Nürnberg Nord (Hr. Dr. Waimer), BKH Obermain (Hr. Dr. Baumann), BZK Regensburg (Hr. Dr. M. Wittmann u. Hr. Dr. H. Hausner), BKH Rehau (Hr. Dr. Moder), Reha Zentrum Isarwinkel Bad Tölz (Hr. G. Winkler), Klinikum Schwerin (Hr. Dr. L. Drach), BKH Straubing (Hr. Dr. R. Müller), Krankenhaus St. Elisabeth (Hr. Dr. W. Paulus), IAK Taufkirchen (Fr. Dr. S. Apelt), KH Weißenau (Prof. Dr. T. Steinert), BKH Werneck (Hr. Dr. C.-P. Ostermeier), BKH Wöllershof (Fr. Dr. T. Kirchner)
Dr. med. Markus Wittmann, Klinische Pharmakologie, Klinik und Poliklinik für Psychiatrie, Psychosomatik und Psychotherapie der Universität Regensburg, Universitätsstr. 84, 93053 Regensburg, E-Mail: markus.wittmann@medbo.de
Dr. med. Dr. jur. Helmut Hausner, Prof. Dr. med. Göran Hajak, Prof. Dr. med. Dr. rer. nat. Ekkehard Haen, Klinische Pharmakologie, Klinik und Poliklinik für Psychiatrie, Psychosomatik und Psychotherapie der Universität Regensburg, Universitätsstr. 84, 93053 Regensburg
Number of prescriptions and dosage of antipsychotics in German psychiatric hospitals
The statistical analysis of the number of prescriptions and the used dosages of antipsychotics in the participating psychiatric hospitals of the AGATE working group from 1995 to 2003 shows a fundamental change for the benefit of newer, so called atypical antipsychotics but with broad differences between the single substances. Risperidone and olanzapine are in 2004 the most frequent prescribed antipsychotics, whereas quetiapine shows the greatest increase. An increasing count of prescribed newer antipsychotics goes along with a broad declining number of first generation antipsychotics. The prescription of low potency antipsychotics barely changed in the observed period. The average dosage of the listed substances corresponds basically with the dosages given in the ROTE LISTE® (a widely used German drug reference), whereas the maximum doses were partly considerably higher.
Keywords: antipsychotics, prescription, dosage, AGATE
Psychopharmakotherapie 2007; 14(06)
