Dr. Beate Fessler, München
Das Hepatitis-C-Risiko für intravenös Drogenabhängige ist groß: Von 180000 Heroin-Abhängigen in Deutschland sind 60 bis 70% an einer Hepatitis-C-Infektion erkrankt. Doch nur 600 werden behandelt. Begründet wird das vor allem mit der Unzuverlässigkeit Heroin-Abhängiger und dem hohen Risiko einer Reinfektion. Wissenschaftlich fundierte Daten, die eine Nicht-Behandlung dieser Patienten rechtfertigen, gibt es jedoch nicht. Im Gegenteil! In einer Studie mit 50 Heroin-Abhängigen wurde gezeigt, dass eine dauerhafte Viruselimination (sustained viral response: SVR) bei 36% erreicht werden kann, ein Wert, der für eine gute Compliance spricht. Dabei war die Erfolgsrate bei Patienten mit Beikonsum wie Haschisch oder Marihuana höher als ohne Beikonsum (45% vs. 18%). Die Nachbeobachtung über 3,5 Jahre zeigte, dass auch die Reinfektionsrate bei entsprechend intensiver Betreuung nicht höher ist als in der Allgemeinbevölkerung. In einer weiteren Untersuchung von 40 HCV-infizierten Patienten unter einer Substitutionstherapie konnte mit einer antiviralen Therapie bei 28 Patienten eine dauerhafte Viruselimination erzielt werden [2]. Auch das amerikanische NIH (National Institutes of Health) hat seine Empfehlungen geändert. Im Jahr 1999 galt Heroin-Abhängigkeit noch als Kontraindikation für eine Hepatitis-C-Behandlung, 2002 lautete die Botschaft: „Intravenös Drogenabhängige können effektiv behandelt werden. Ihre Behandlung ist wichtig, da sie eine Hauptrisikogruppe darstellen. Auch eine Methadon-Behandlung ist keine Kontraindikation.“
Interferon-assoziierte Nebenwirkungen wirksam behandeln
Behandelt wird die Hepatitis-C-Infektion Genotyp-orientiert mit einer Kombination aus pegyliertem Interferon, etwa Peginterferon alfa-2a (Pegasys®), und Ribavirin (z.B. Copegus®). Besonders wichtig ist die Aufklärung der Abhängigen und deren Umfeld über die Nebenwirkungen von Interferon alfa, die an Entzugssymptome erinnern, wie etwa Schlafstörungen, Schwitzen, Übelkeit, Erbrechen und Kopfschmerz.
Wichtig ist auch ein optimales Management der Nebenwirkungen, insbesondere innerhalb der ersten drei Monate der Therapie (Abb. 1). Wirkstoffe der ersten Wahl bei Einschlafstörungen sind Zolpidem (z.B. Stilnox®), bei Durchschlafstörungen Zopiclon (z.B. Ximovan®), Lormetazepam (z.B. Noctamid®) und Diazepam (z.B. Valium®).
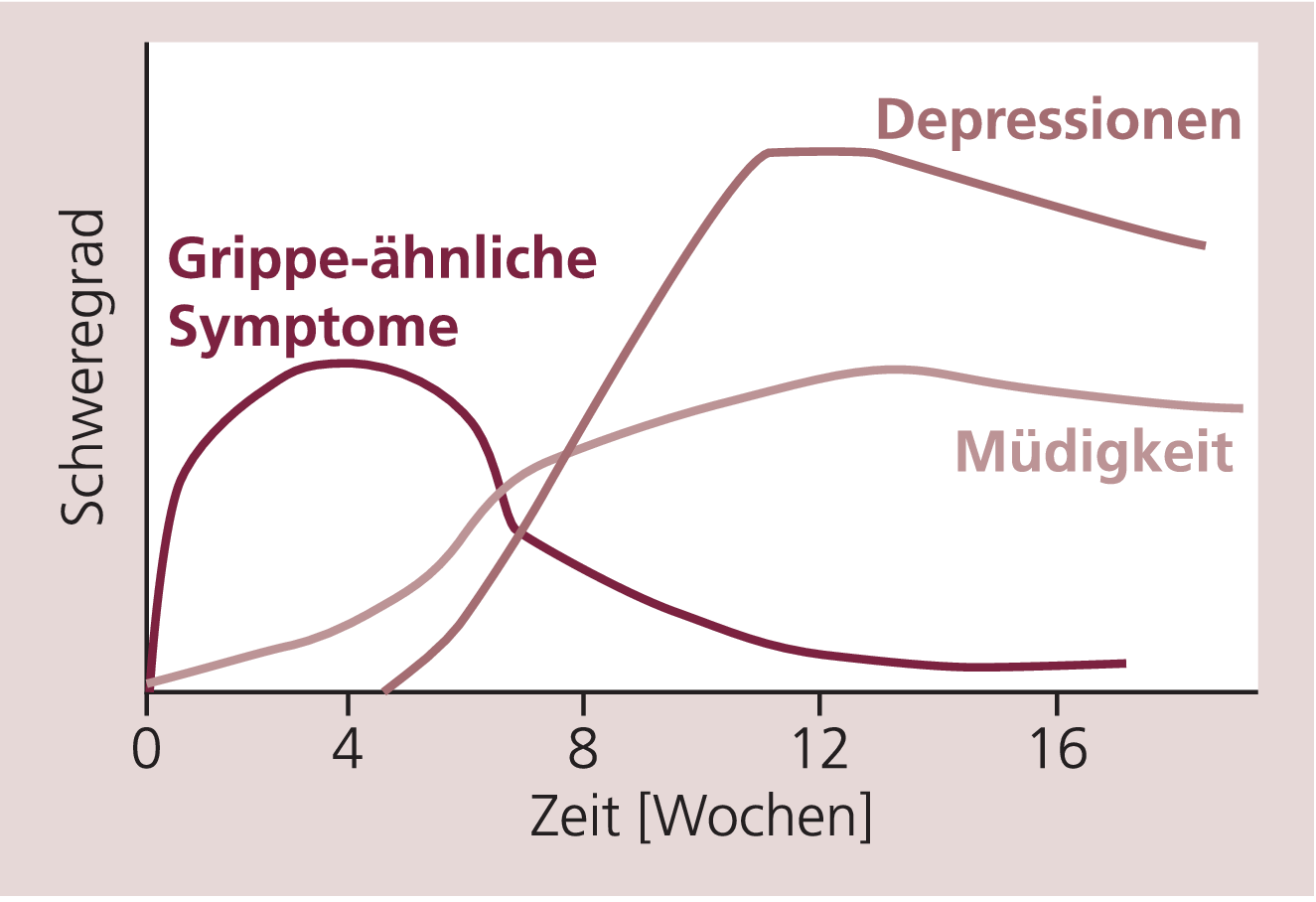
Abb. 1. Zeitlicher Verlauf Interferon-assoziierter Nebenwirkungen
Auch Interferon-alfa-induzierte Depressionen müssen konsequent behandelt werden. Heroin-Abhängige können und sollten mit Antidepressiva behandelt werden. Zu beachten ist, dass Interferon-alfa-assoziierte depressive Störungen aufgrund der lang andauernden Wirksamkeit von Interferon auch noch nach Beendigung der Therapie anhalten, die antidepressive Therapie also weitergeführt werden muss. Auch eine Prävention Interferon-alfa-induzierter Depressionen ist möglich, wie eine Studie mit Paroxetin (Seroxat®) zeigen konnte. Suchtpatienten unter antiviraler Therapie entwickeln aber nicht häufiger eine Depression als Patienten ohne psychiatrische Vorerkrankung.
Psychologisch günstig
Voraussetzung für den Therapieerfolg ist eine enge Zusammenarbeit zwischen Psychiater und Hepatologe. Besonders günstig ist, wenn die Substitutions- und die Hepatitis-C-Therapie in einer Hand sind. Die antivirale Behandlung übt außerdem eine günstige psychologische Wirkung aus. Die Suchtpatienten fühlen sich angenommen, weil der Arzt eine körperliche Erkrankung bei ihnen behandelt.
Quellen
Dr. Markus Backmund, München, Priv.-Doz. Dr Martin Schäfer, Essen, Journalisten-Wokshop „Therapie der Hepatitis C: Risiko oder Chance für opioidsubstituierte Patienten?“, veranstaltet von Hoffmann-La Roche, München, 23. Februar 2006.
Backmund et al. Treatment of hepatitis C infection in injection drug users. Hepatology 2001;34:188–93.
Backmund et al. [Abstract] Suchtmed 2005;7:129.
Psychopharmakotherapie 2006; 13(03)
